Acné
| Acné | ||
|---|---|---|
 Personas con la enfermedad. | ||
| Especialidad |
dermatología medicina familiar | |
| Sinónimos | ||
| Acné vulgar | ||
El acné, también conocido como acné común o acné vulgar (acne vulgaris), es una enfermedad crónica[1] inflamatoria de la piel que involucra las unidades pilosebáceas (folículo piloso y glándulas sebáceas), caracterizada por la formación de comedones, pápulas, pústulas, nódulos y cicatrices, que aparecen principalmente en la cara, parte superior del tronco y en ocasiones extremidades.[2][3]
Etimología[editar]
Originalmente, de acuerdo con Aristóteles, los médicos griegos antiguos ocupaban el término Ίονθοι (Ionthoi) para referirse al acné. Hipócrates también utilizaba el término, aunque no explica su origen. La palabra se relacionaba con el concepto de «pubertad», puesto que el significado del singular Ίονθος es «primer crecimiento de la barba».[4]
Los antiguos médicos romanos llamaban varus al acné, mencionado por Plinio el Viejo y Celso.
Hasta el siglo II d. C. la palabra griega άκμή (acmé), significaba la «magnitud de una enfermedad» o una «crisis febril». En ese siglo el concepto se aplicó al momento de «culminar el crecimiento», es decir a la pubertad, por lo que su significado se asociaba al de Ίονθοι, de acuerdo con los estudios de Julio Pólux. En el siglo III d. C. Cassius explica que debido a la ocurrencia de la enfermedad en la pubertad, esto es en el άκμή, la gente la llamaba άκμάς.
Sin embargo, después de esto, no hay una explicación definitiva para la derivación desde el término con «m» al término actual con «n». Al menos encontramos las siguientes explicaciones:
- Un error tipográfico en las traducciones latinas del término griego.
- Una derivación de la conjunción entre el prefijo α (a), y una contracción del término κνήσις. (cneois), que significa «rasguño».
- Una derivación del término griego άχνη (ajne), que significa «cualquier cosa que sale a la superficie».
- Que άκμάς, no viniera del término άκμή, sino que fuera una transliteración variable de un término en otro idioma, probablemente del egipcio aku-t, que significa «furúnculo, llaga, pústula o nódulo», de acuerdo con el papiro Ebers.
Según la Real Academia Española, acné proviene de la palabra griega ἄχνη.[5]
Historia[editar]
A principios del siglo XIX, Robert Willan y Thomas Bateman, considerados los «padres de la dermatología», clasificaron el acné, de acuerdo con las descripciones del Ionthoi griego y el vari romano, en tres tipos, de acuerdo con las lesiones predominantes: simple, punctata e indurata. También consideraron a la rosácea como un cuarto tipo, que denominaron acne rosacea, y que se correspondía con la denominada Gutta Rosae o Gutta Rosacea.[4]
Clasificación[editar]
El acné ha contado con una clasificación variable por diferentes autores o grupos de especialistas. Existen escalas de graduación que varían entre cuatro y diez divisiones, incluso con subdivisiones, ocupando en algunos casos el registro fotográfico comparativo. Sin embargo, es común la graduación en cuatro tipos por tipo, gravedad y cantidad de lesiones:[6]
- Acné leve o grado 1: las lesiones principales son comedones y hay menos de 5 inflamatorias en una mitad de la cara. Las pápulas y las pústulas pueden aparecer, pero son pequeñas y poco numerosas, generalmente menos de 10.
- Acné moderado o grado 2: hay entre 6 y 20 lesiones inflamatorias en una mitad de la cara. Existe un mayor número (entre 10 y 40) de pápulas, pústulas y comedones. El tronco también puede estar afectado.
- Acné severo o grado 3: hay entre 21 y 50 lesiones inflamatorias en una mitad de la cara. Existen numerosas (entre 40 y 100) pápulas y pústulas , normalmente con lesiones nodulares infiltrantes y profundas. Las áreas de piel afectada se extienden además de la cara, al torso y espalda.
- Acné muy severo o grado 4: hay más de 50 lesiones inflamatorias en una mitad de la cara. A este grupo pertenece el acné noduloquístico y el acné conglobata caracterizado por muchas lesiones nodulares grandes, dolorosas y lesiones pustulosas, junto con muchas pequeñas pápulas, pústulas y comedones.
Tipos de acné[editar]
Desde el punto de vista clínico, al igual que en la clasificación, se cuenta con distintas tipificaciones que consideran diversas manifestaciones externas de la enfermedad.[7]
Por tipo de lesión[editar]
- Acné comedón o comedoniano: Sólo aparece la seborrea de la piel con numerosos comedones. Es la forma más leve.
- Acné papuloso: Gran cantidad de comedones, muchos de ellos inflamados. No aparecen, o lo hacen en pequeño número, las lesiones contienen pus.
- Acné atrófico: En ocasiones, un acné papuloso, sobre todo si es muy intenso, evoluciona dejando pequeñas oquedades y cicatrices en la piel
- Acné conglobata (Conglobato= pelotas o masas redondas): Se caracteriza por la presencia de numerosos comedones de gran tamaño, algunos de ellos dobles o triples, grandes abscesos con fístulas que los comunican entre sí, quistes y nódulos inflamatorios.
- Acné quístico: Forma más grave de acné con comedones, pápulas y pústulas y, especialmente, nódulos inflamatorios, abscesos dolorosos indurados y quistes con costras ocasionales con sangre.
- Acné queloideo: Se caracteriza porque las cicatrices residuales se engrosan formando queloides. Es más frecuente en las razas negra y oriental.
Por período de aparición[editar]

- Acné neonatorum, acné neonatal o acné del recién nacido. Se presenta entre el nacimiento y hasta las 4 semanas de edad. Es un acné fundamentalmente inflamatorio, con pápulas y pústulas que aparecen en pequeño número en la cara en las primeras 48-72 horas de vida.
- Acné infantil es aquel que se presenta entre las 4 a 6 semanas de nacido hasta la edad de un año. Es predominantemente comedociano.
- Acné de la infancia media es aquel que se presenta entre un año y los 8.5 años de edad, y se considera como una manifestación de un trastorno endocrino.
- Acné preadolescente es aquel que se presenta entre los 9 y los 11 años de edad, y se considera como una manifestación inicial de la pubertad. Suele ser comedociano y afectar la «zona T» (frente, nariz y mentón).
- Acné premenstrual: Se refiere a las lesiones de acné que aparecen o empeoran durante el período previo a la menstruación en las mujeres. Se debe a las modificaciones hormonales que se producen en este período del ciclo menstrual.
Otros tipos[editar]
- Acné tropical:[8] con este término se denomina una variante especialmente severa del acné que se da en las regiones tropicales con clima cálido y húmedo. Se describió originalmente en el personal militar que estuvo en zonas tropicales durante la segunda guerra mundial. Se caracteriza por un comienzo abrupto y evolución severa, con lesiones inflamatorias pustulosas y quísticas, que dejan cicatrices profundas. Afecta predominantemente espalda, pecho y cuello, y en menor proporción la cara, glúteos y extremidades.
- Acné por contacto:[9][10] Se debe al contacto con la piel, de forma voluntaria o involuntaria, de sustancias que favorecen la formación de comedones. Podemos diferenciar dos subtipos:
- Acné cosmético: Provocado por la aplicación tópica de cosméticos. Afecta a cualquier edad y sexo. El cuadro clínico se caracteriza por predominio de comedones cerrados, pápulas y pústulas. Ejemplos de sustancias que pueden producir este tipo de acné son: vaselina, lanolina, coaltar, manteca de cacao.
- Acné ocupacional:
- Cloracné: Inducido por la manipulación o por inhalación de productos que contienen hidrocarburos aromáticos halogenados. Se caracteriza por la aparición de comedones abiertos, cerrados y quistes eritematosos de diversos tamaños. Afecta primariamente la cara y el cuello y posteriormente tronco, extremidades y genitales. Se puede acompañar de hiperpigmentación, hipertricosis, hiperhidrosis palmoplantar, conjuntivitis y blefaritis.
- Por aceites minerales: Producida por aceites minerales tales como lubricantes, antioxidantes o refrigerantes, derivados del petróleo crudo. Las lesiones se presentan en los lugares habituales del acné o en zonas de contacto de la piel con la ropa contaminada, como muslos, brazos y espalda.
- Acné iatrogénico: Es el originado como consecuencia de los efectos secundarios de determinados fármacos (RAM). El ejemplo típico es el de los corticosteroides (acné esteroideo), pero puede ser producido por otros fármacos como los anabolizantes y androgénicos, bromuros, glucocorticoides, yoduros, isoniacida o anticonceptivos orales.
- Acné rosácea: Aun cuando durante mucho tiempo se ha considerado como una forma de acné, sus características clínicas y anatomo-patológicas le dan la consideración suficiente como para considerarla una entidad aparte: la rosácea.
Epidemiología[editar]
El acné es una enfermedad extendida por todo el mundo, que afecta principalmente a individuos entre 12 y 24 años, siendo la enfermedad más común entre la gente joven.[3][11] El 85% de los adolescentes se ve afectado por esta condición, algunos manteniéndola durante su vida adulta. En los mayores de 20 años, la enfermedad es más prevalente en el grupo de mujeres.[12] Un análisis más exhaustivo de la epidemiología general de la enfermedad, demuestra que la incidencia de la enfermedad predomina en edades más tempranas (entre el nacimiento y los 11 años), de tal forma que sólo un 36,5% de los casos comienza en la adolescencia.[13]
No se ha encontrado acné en poblaciones no occidentalizadas que todavía viven bajo condiciones dietéticas paleolíticas que restringen los carbohidratos hiperglucémicos, la leche y los productos lácteos.[14] Los isleños adolescentes de Kitava, Papúa Nueva Guinea, y los cazadores-recolectores Aché de Paraguay en el rango de edad de 15 a 25 años no presentan acné. En una década, la rápida transición de la población esquimal de Canadá del estado de una sociedad de cazadores a una "sociedad civilizada" basada en la ciudad se ha asociado con un rápido aumento en la prevalencia del acné.[15]
Etiología[editar]
La etiología del acné es multifactorial y se desconoce por qué algunas personas padecen acné y otras no, pero se sabe que es parcialmente hereditario y existen genes implicados en la predisposición a desarrollarlo.[3][16][17]
Los factores principales en la producción de acné son:[11]
- Aumento de producción de sebo e hiperplasia de la glándula sebácea.[18]
- Descamación anormal de los queratinocitos.[19]
- Presencia de Propionibacterium acnes.
- Inflamación.
Otros factores relacionados con la producción del acné [20]
- Actividad hormonal, como los ciclos menstruales en la pubertad.
- Estrechamiento del canal folicular. El derramamiento anormal de las células del folículo, células vinculadas anormales entre el folículo y la retención de agua en la piel (tragándose a la piel y presionando el cierre de los folículos), han sido remarcados como mecanismos importantes.
- Estrés, impulsado por las descargas de las glándulas suprarrenales.
- Algunos medicamentos (ver Tipos de Acné)
- La exposición a altos niveles de compuestos de cloro.
El desarrollo del acne vulgaris es común en la pubertad. En adultos es más frecuente padecer rosácea, la cual puede tener aspecto similar. El verdadero acne vulgaris en adultos de mayor edad, puede ser característico de una condición subyacente como el embarazo y trastornos tales como el síndrome de ovarios poliquísticos o el raro síndrome de Cushing.
Hormonas[editar]
Tradicionalmente, la atención se ha centrado en la sobreproducción de seborrea por influjo hormonal como el principal factor contribuyente. Se ha llegado a asociar a varias hormonas con la etiopatogenia del acné:[21]
- Andrógenos. Son los principales reguladores de la producción sebácea.
- La testosterona.
- La dihidrotestosterona (DHT).
- El sulfato de dehidroepiandrosterona (DHEAS).
- Progesterona. Inhibe la 5-alfa reductasa, que se requiere para convertir la testosterona en la más potente dihidrotestosterona.
- Estrógenos. Reducen el tamaño de las glándulas sebáceas y disminuyen la producción de sebo.
- La insulina y el factor de crecimiento insulínico tipo 1 (IGF-I). La insulina estimula el crecimiento de las glándulas sebáceas.
- Hormona liberadora de hormona adrenocorticotropa. Se convierte en proopiomelanocortina en la pituitaria anterior. Induce la lipogénesis en las glándulas sebáceas.
- Melanocortinas. Son productos de la metabolización de la propiomelanocortina y estimulan las glándulas sebáceas
- Glucocorticoides.
- Hormonas de la hipófisis.
- Hormona adrenocorticotropa. Estimulante de la producción de sebo.
- Hormona de crecimiento.
- Hormona luteinizante.
- Prolactina.
Adicionalmente, se ha demostrado que la piel propensa al acné es resistente a la insulina.
Conceptos erróneos sobre las causas[editar]
Existen muchos conceptos erróneos y rumores sobre lo que causa y no causa la enfermedad:
- La dieta. Desde la década de 1930 se ha especulado con la relación entre la alimentación y la producción o empeoramiento del acné. Se creía que el chocolate, la leche, el azúcar o el yodo podían estar relacionados. Sin embargo, desde 1960 hasta la década del 2000, numerosos estudios no han podido demostrar una relación con el acné entre los alimentos mencionados y otros alimentos. La única excepción han sido algunos estudios de la década de 2000 que demostraron una diferencia en la gravedad del acné entre niños y adolescentes que consumen dietas rica en glucosa versus aquellos que consumen comida baja en glucosa, siendo más severa en el primer grupo.[7][22]
- Higiene personal deficiente. El acné no lo causa la suciedad; este malentendido probablemente procede del hecho de que el acné está asociado con las infecciones de la piel. De hecho, los bloqueos que causan el acné, ocurren profundamente, dentro del estrecho canal folicular, por lo que quitarlos con un simple lavado resulta imposible. Estas erupciones se forman por las células y la seborrea que crea el cuerpo humano. Las bacterias involucradas en el proceso son las mismas que las presentes en la piel. El continuo lavado de la piel no solamente no reduce sino que en ocasiones puede llegar a empeorar un acné preexistente, debido a la posibilidad de que el jabón contenga sustancias comedogénicas (Entidad conocida como acné detergicans).[7] Cualquier medida por encima de un lavado suave, dos o un máximo de tres veces al día, puede empeorar las lesiones existentes e incluso provocar nuevas lesiones dañando o resecando la piel.
Patogenia[editar]
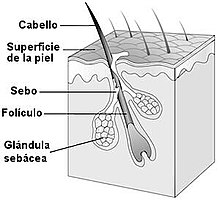
La patogenia del acné es un proceso multifactorial que se resume a continuación.[23][24]
- Se produce la obstrucción de la unidad pilosebácea (compuesta por el folículo piloso y la glándula sebácea) por una mezcla de sebo[nota 1] con células descamadas, queratinizadas. El exceso de producción de sebo suele comenzar alrededor de los nueve años de edad estimulado por una mayor producción de andrógenos adrenales, y se acompaña de una mayor tasa de descamación del epitelio escamoso que recubre el interior del folículo, junto a su queratinización anormal o disqueratosis folicular. De esta forma se obstruye el ostium folicular (la «entrada del folículo»), primeramente en forma microscópica ("microcomedón"). A medida que la producción de sebo continúa, el folículo se va ensanchando hasta hacerse visible a simple vista, conformando la lesión básica del acné: el comedón. La oxidación de la grasa que conforma el comedón, la oscurece, adquiriendo el aspecto habitual del "punto negro". Si el ensanchamiento del ostium folicular es proporcionalmente menor al ensanchamiento del interior del folículo, el tapón no se hace visible y la lesión se visualiza en la piel como un "punto blanco".
- Esta obstrucción contribuye a la superpoblación de la bacteria Propionibacterium acnes, lo cual genera la inflamación de los tejidos involucrados, mediado por células inmunológicas: Linfocitos T CD4 y neutrófilos, las cuales infiltran la zona y producen la disrupción de la pared folicular, provocando que el contenido del folículo, esto es, lípidos, componentes celulares y bacterias difundan a la dermis circundante.
- La composición del sebo, que contiene una gran cantidad de ácidos grasos libres, en conjunto con la queratina, contribuyen al proceso inflamatorio.
- La respuesta inflamatoria local se acentúa con los mediadores liberados en este proceso: citoquinas, péptidos y otros, provocando la aparición de pápulas. Una mayor inflamación conduce a la formación de pústulas, y su extensión lleva a la formación de quistes.
- Los nódulos se conforman cuando la inflamación ocurre en un nivel más profundo e involucra varios folículos pilosos. Estas tienden a dejar cicatrices.
Existe evidencia de que la sucesión de eventos descritos no siempre ocurre, y se postula que la inflamación es el fenómeno clave. De hecho, se ha visto que los cambios inmunológicos e inflamatorios ocurren antes que la hiperproliferación de los queratinocitos[25] [26] Un estudio tomando fotografías seriadas a 25 pacientes durante 12 semanas llegó a la conclusión de que el 28% de las lesiones aparecen sobre una piel aparentemente sana, sin la formación previa de comedones.[27]
Productos comedogénicos[editar]
Se denomina «comedogenia» al proceso mediante el cual se genera un comedón. Algunos productos cosméticos pueden favorecer el proceso comedogénico debido a que contienen ingredientes potencialmente comedogénicos; sin embargo, la capacidad comedogénica de un producto cosmético también va a ser función de: la concentración de cada ingrediente en el producto cosmético terminado (los maquillajes contienen algunos ingredientes emolientes a concentraciones relativamente elevadas); las posibles interacciones de algunos ingredientes con otros que puedan incrementar su potencial comedogénico o la presencia de ingredientes irritantes (como puede resultarlo el propylene glycol); y el factor tiempo de permanencia del producto cosmético sobre la piel tras su aplicación (como les ocurre a los maquillajes). Por lo tanto, es algo más complejo el valorar la posible comedogenia de un producto cosmético que la simple observación de que en su formulación aparezcan o no determinados ingredientes, siendo determinante la valoración experimental de cada producto cosmético durante un período suficiente. De cualquier manera, sí se ha constatado el potencial comedogénico de algunos ingredientes cuyo empleo a concentraciones relativamente elevadas no parece recomendable en cosméticos destinados a pieles con tendencia a desarrollar acné en la cara principalmente.
Cuadro clínico[editar]
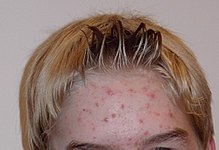
La presentación típica del acné es la aparición de comedones abiertos y cerrados en la cara. Posteriormente pueden agregarse lesiones inflamatorias como pápulas o pústulas. Al sanar, las lesiones pueden dejar cicatrices o zonas despigmentadas o hiperpigmentadas. A continuación, se lista el tipo de lesiones que podemos encontrar en el acné:
- No inflamatorias
- Comedones o espinillas.
- Abiertos o puntos negros.
- Cerrados o puntos blancos.
- Comedones o espinillas.
- Inflamatorias
- Superficiales
- Pápulas eritematosas
- Pústulas
- Profundas
- Nódulos
- Quistes
- Abscesos
- Superficiales
- Cicatrices
- Por exceso de colágeno
- Cicatrices hipertróficas
- Queloides
- Por defecto de colágeno
- Cicatrices puntiformes
- Cicatrices fibróticas
- Cicatrices blandas
- Atrofia muscular anetodérmica
- Por exceso de colágeno
- Pigmentaciones postinflamatorias
El acné es autolimitado en la mayoría de los casos, sin embargo, cerca de un 40% tiene un curso crónico.[1][28]
La razón de porque el acné puede hacerse crónico en algunos pacientes no se comprende bien, y predecir cuales pacientes tendrán un acné persistente o refractario es muy difícil.[17] Los factores asociados a un peor pronóstico incluyen un comienzo precoz, seborrea, acné del tronco y presencia de cicatrices.[29]
Cicatrices de acné[editar]
A menudo, el acné grave deja cicatrices por donde la piel crece de una forma volcánica. Estas cicatrices son difíciles de tratar y además no es usual que consigan quitarse por completo con éxito. En esos casos puede recurrir al conocido como tratamiento de cicatrices.
Para las manchas rojas, y algunas veces posteriormente oscuras, se suele tratar mediante exfoliantes químicos que logran descamar la piel renovando las capas exteriores de la dermis y epidermis que al regenerarse lo hará de color uniforme. Un paciente con secuelas marcadas suele eliminar estas manchas casi por completo, mientras que las cicatrices no se eliminan tan exitosamente. Un método de tratamiento adecuado para este fin es la terapia con la hipertermia de contacto, que permite introducir productos cosméticos regeneradores y activar la mitosis cutánea, para eliminar las secuelas del acné.
Consecuencias psicológicas del acné[editar]
La mayoría de las personas que padecen de acné, en especial los adolescentes, presentan alteraciones psicológicas y sociales. En algunos casos, pueden llegar a perder confianza en sí mismos y a deprimirse gravemente. Esta situación incluye la ideación suicida. Los estudios indican una alta correlación entre el acné, baja autoestima, vergüenza, comorbilidades psiquiátricas (ansiedad y depresión) y trastornos sociales, en este último caso, particularmente, el aislamiento social.[13][30][31][32][33]
Tratamiento[editar]
El tratamiento del acné depende de la extensión e intensidad de la enfermedad, de la producción de cicatrices, de factores del paciente como su edad, estado hormonal y características de la piel y, por último, de la historia de la respuesta clínica del paciente a las distintas opciones de tratamiento, así como de las secuelas psicológicas e impacto en su calidad de vida.[11][34]
En términos generales el acné suele ser autolimitado en el 60% de los casos y responde a terapias combinadas seguidas de tratamiento tópico.[35] [36] En un 40% de los casos el acné es crónico, y, cual sea su gravedad, puede prolongarse hasta por más de 12 años, requiriendo tratamiento permanente. La mayoría de estos casos se beneficia con isotretinoína oral.[28][35]
Actualmente, existen recomendaciones terapéuticas consensuadas que se basan en las revisión de la literatura y en las opiniones de expertos, con una valoración crítica de las experiencias personales, ajustando los conceptos terapéuticos, y condensadas en la primera guía europea para el tratamiento del acné basado en la evidencia (S3).[37]
La tendencia de la dermatología actual es a iniciar el tratamiento de forma temprana y lo más efectiva posible para evitar las cicatrices físicas y psicológicas[36]
Las opciones terapéuticas las podemos clasificar en:
- Medicamentos tópicos
- Medicamentos orales
- Otras terapias
Hay muchos productos en venta para el tratamiento del acné, muchos de ellos con efectos no probados científicamente. Una combinación de tratamientos, puede reducir enormemente la cantidad y gravedad del acné en muchos casos. Esos tratamientos, que son efectivos en su mayoría, tienden a tener un mayor potencial de efectos secundarios y necesitan un mayor grado de control y seguimiento médicos.
Medicamentos tópicos[editar]
Los pacientes con acné leve generalmente responden bien al uso único de terapia tópica.[28] El tipo de preparación se debe seleccionar de acuerdo al tipo de lesiones prevalentes. En el caso de que el paciente tenga lesiones mixtas, la prescripción debe incluir medicamentos en contra de microcomedones, comedones e inflamación desde el principio.[36]
Ningún agente tópico por sí solo puede resolver todos los factores etiológicos implicados en la patogenia del acné, por lo que, generalmente, es necesaria una combinación de compuestos para un resultado terapéutico exitoso.[11] La respuesta a los medicamentos tópicos es lenta, por lo que los pacientes deben tener expectativas realistas y mantener la continuidad de los tratamientos. Los medicamentos tópicos deben aplicarse en toda la extensión de las áreas afectadas y no solamente donde hay lesiones visibles, puesto que en la piel aparentemente normal pueden haber microcomedones en desarrollo.[28]
Dado el rol central del microcomedón como precursor de las lesiones tanto inflamatorias como no inflamatorias, los retinoides tópicos se recomiendan como terapia de primera línea, por su impacto en el microcomedón y por sus propiedades antitinflamatorias.[36]
El peróxido de benzoílo, los antibióticos tópicos y el ácido azelaico tienen actividad antiinflamatoria relevante y pueden ser utilizados en forma segura en combinación con retinoides tópicos. Sin embargo, los antibióticos tópicos no deben ser usados como monoterapia, sin asociarse con el peróxido de benzoílo o el zinc u otro agente anti-resistencia. El peróxido de benzoílo inactiva la tretinoína, de forma que estos dos agentes no deben ser administrados simultáneamente, y si son prescritos, deben ocuparse en momentos alternos del día.[28]
Antibióticos tópicos[editar]
Los antibióticos tópicos son parte fundamental del tratamiento contra el acné leve y moderado.[34]
Los antibióticos tópicos fueron ampliamente usados, pero la resistencia antibiótica que resultó significó cambiar su rol y forma de uso. Actualmente su uso como monoterapia no está recomendado.[36][37]
Los principales antibióticos tópicos usados para el tratamiento del acné son clindamicina, eritromicina, peróxido de benzoílo y combinaciones de peróxido de benzoílo con otros antibióticos. Otros antibióticos tópicos utilizados son la sulfacetamida, combinaciones de sulfacetamida con sulfuros, metronidazol y ácido azelaico. Estos antibióticos tópicos actúan contra las bacterias asociadas a la producción de la enfermedad.[38]
La clindamicina, eritromicina, tetraciclina y nadifloxacino tienen efecto bacteriostático contra el P. acnes, y también se ha demostrado que poseen efecto antiinflamatorio.[34]
El peróxido de benzoílo es un agente antimicrobiano lipofílico con efectos comedolíticos moderados. Penetra en el folículo piloso y glándula sebácea, donde libera radicales libres que oxidan las proteínas de la membrana celular de las bacterias, provocando un efecto bactericida contra el P. acnes, sin inducir resistencia bacteriana. Es igualmente efectivo en concentraciones de 2,5; 5 y 10 %.[39]
El peróxido de benzoílo puede producir dermatitis irritante y blanqueamiento de la piel, con incidencia creciente a mayores concentraciones. Se han elaborado fórmulas que reducen estos efectos, tales como el vehículo gel acuoso.[34]
La combinación del peróxido de benzoílo con antibióticos que contienen una amina terciaria en su estructura química, resulta en una mayor producción de radicales, produciendo de esta manera un efecto terapéutico sinérgico, que supera los resultados respecto del uso no asociado de estos medicamentos. Los antibióticos usados en el tratamiento del acné que cuentan con esta característica son la clindamicina y la eritromicina.[40]
Retinoides tópicos[editar]
Los retinoides son un grupo de medicamentos que tienen actividad anticomedogénica, comedolítica y antiinflamatoria, por lo tanto, son una alternativa buena para tratar el acné moderado y severo, combinado con antibióticos tópicos u orales, atacando de esta forma un amplio espectro de factores etiológicos. Algunos retinoides utilizados son la tretinoína, isotretinoína, adapaleno y tazaroteno.[34]
Estos derivados de la Vitamina A reducen el crecimiento anormal y el desarrollo de queratinocitos en el interior de la unidad pilosebácea. También contribuyen a revertir la hipercornificación dentro del canal folicular, así como mejorar el recambio del epitelio folicular logrando de esta forma "destapar" el folículo.[41] Este efecto inhibe el desarrollo de los microcomedones y las lesiones no inflamatorias, disminuyendo las condiciones anaerobias y por ende el desarrollo del P. Acnes. También este efecto contribuye a un microambiente menos favorable para el desarrollo de la inflamación. Además, los nuevos retinoides reducen la ruptura de los comedones, lo que contribuye a una menor inflamación.[42][43]
El ácido retinoico está disponible en forma de gel o crema de tretinoína con concentraciones entre 0,01 a 0,025%; y su isómero, la isotretinoína está disponible en gel al 0,05%. Una tercera generación de fármacos retinoides incluye el adapaleno que se ocupa para el tratamiento del acné leve a moderado, con una acción antiinflamatoria significativa y rápida, siendo mejor tolerado que sus predecesores.[44][45][46] El adapaleno en combinación con peróxido de benzoílo, ha demostrado tener resultados mejores que el uso de cada componente por sí solo, en el tratamiento del acné moderado.[34]
Los estudios avalan la terapia de mantención con retinoides tópicos para prevenir recaídas.[1]
Todos los retinoides tópicos pueden producir dermatitis irritante, no obstante, los retinoides de segunda y tercera generación presentan con menor incidencia e intensidad este efecto adverso, siendo mejor tolerada la presentación en crema que en gel.[45] Últimamente, se han desarrollado presentaciones farmacéuticas micronizadas y en copolímeros de microsferas, que han mejorado la tolerancia cutánea, disminuido la fotodegradación y la oxidación por el peróxido de benzoílo.[34] Los pacientes pueden experimentar un brote de lesiones al inicio del tratamiento.[28]
Otros medicamentos tópicos[editar]
El ácido azelaico se recomienda como una opción de segunda línea en el tratamiento del acné papulopustular leve a moderado y en el acné comedoniano; y también en el tratamiento del acné severo junto con antibióticos orales, como alternativa a la isotretinoína.[37]
El ácido azelaico también se utiliza en el tratamiento de la rosácea, y se ha visto un efecto positivo en el tratamiento de la hiperpigmentación postinflamatoria en pacientes con acné.[47]
El mecanismo de acción del ácido azelaico es principalmente antiinflamatorio al reducir la respuesta de los queratinocitos a la luz ultravioleta B y otros estresores.[34]
La dapsona, en formulación tópica combinada con tarazoteno o adapaleno, ha demostrado ser efectiva en el tratamiento del acné comedociano y no comedociano.[48] [49]
Medicamentos orales[editar]
Antibióticos vía oral[editar]
Los antibióticos por vía oral se utilizan para el tratamiento del acné extenso que afecta cara y tronco, en el acné severo; y en el acné leve y moderado que no responde con tratamiento tópico.[50]
Los antibióticos orales usados en el tratamiento del acné incluyen tetraciclina, doxiciclina, minociclina, limeciclina, la combinación trimetoprima-sulfametoxazol, clindamicina, roxitromicina y azitromicina, siendo los más utilizados minociclina y doxiciclina por su potente efecto antiinflamatorio asociado.[50]
No hay evidencia suficiente que permita afirmar que un antibiótico es más eficaz que otro,[51][52][53] aunque la minociclina muestra menos resistencia antibiótica por parte del P. acnes que otras tetraciclinas y que la doxiciclina.[53]
Las tetraciclinas con mayor rapidez de absorción, se asocian con una mayor incidencia de efectos adversos, particularmente a nivel vestibular, lo cual se evita con formulaciones de liberación lenta.[51]
Retinoides vía oral[editar]
La isotretinoína oral reduce el tamaño y la producción de sebo por las glándulas sebáceas, normaliza la queratinización folicular, previniendo la formación de microcomedones y comedones, inhibe el desarrollo del P. acnes debido a los cambios en el ambiente folicular y presenta actividad antimicrobiana y antiinflamatoria directa.[54]
La experiencia clínica con la isotretinoína permite recomendar su uso como primera línea en el acné papulopustular severo, nodular moderado y severo; y en el acné conglobata. Sin embargo, la recomendación de su uso en otros tipos de acné como primera línea es controversial.[50]
El tratamiento debe durar por lo menos 6 meses, y extenderse lo que sea necesario para lograr los objetivos terapéuticos. Los efectos adversos afectan principalmente la función hepática y posteriormente otros sistemas del cuerpo. Puede producir cefaleas.[55]
La terapia con isotretinoína se ha asociado con ideación suicida, alteraciones del comportamiento y depresión. Sin embargo, no se ha podido establecer una relación causa efecto, y este tema permanece en controversia.[56]
Uno de los problemas más importantes del uso de la isotretinoína es su teratogenicidad. Es por eso que se desaconseja su uso en mujeres en edad fértil, y la legislación de países como Estados Unidos o Reino Unido exige sistemas de registro y seguimiento para estas pacientes. Sin embargo esto no está del todo demostrado, ya que como se ha demostrado en diversos estudios la isotretinoína y otros retinoides provenientes de la Vitamina A, si bien son inocuos para nuestro organismo, se ha demostrado que afectan cuando no son ingeridos en la dieta. Hasta el momento no se han demostrado en NINGÚN estudio efectos adversos de ninguna vitamina, incluida en estas la Vitamina A y sus derivados.[34]
Tratamiento hormonal[editar]
Varias hormonas: andrógenos, estrógenos, la hormona del crecimiento y el factor de crecimiento insulínico, afectan el desarrollo del acné. Es por esto, que los tratamientos hormonales representan una alternativa o apoyo terapéutico en algunos tipos de acné, especialmente en mujeres con acné de presentación tardía, con síndrome de ovario poliquístico, con hiperandrogenismo, con síndrome de SAHA, o como parte del tratamiento anticonceptivo por deseo propio de la mujer o por el uso asociado de isotretinoína (es teratogénica).[50][57]
El tratamiento hormonal puede usarse combinado con medicamentos tópicos o antibióticos orales en el acné moderado a severo. No está indicado como monoterapia ni para ser usado en el acné no complicado.[37]
Los medicamentos hormonales más utilizados para el tratamiento del acné son: la combinación de etinilestradiol con acetato de ciproterona, acetato de clormadinona, dienogest, desogestrel y drospirenona.[57]
Los gestágenos o estrógenos como monoterapia, la espironolactona, la flutamida, los agonistas de la hormona liberadora de gonadotrofina e inhibidores del metabolismo periférico de andrógenos no son recomendados en el tratamiento del acné.[34][57]
Otras terapias[editar]
Entre las terapias no farmacológicas encontramos extracción de comedones con o sin infiltración, la exfoliación, tanto química como física, la terapia con luz, terapia con láser, terapia fotodinámica, crioterapia y terapia con calor. Tienen ventajas con respecto a las terapias medicamentosas en presentar menos efectos adversos, en no generar resistencia antibiótica del P acnes y en mejorar el control de la adherencia al tratamiento, sin embargo, falta definir su rol terapéutico como coadyuvante en el tratamiento del cuadro agudo o en etapas post acné.[34][58]
Extracción de comedones[editar]
La extracción de los comedones genera alivio y satisfacción inmediata para el paciente. Aunque es una terapia extensamente aplicada, se carece de revisiones sistemáticas que permitan evaluar su rendimiento. Los efectos adversos son extracción incompleta, daño a los tejidos y la reaparición.[58]
Infiltración[editar]
La inyección de corticoesteroides, como la triamcinolona, en baja concentración directamente en las lesiones del acné es un procedimiento relativamente simple indicado para el acné nodular y quístico, que presenta una rápida respuesta (antes de 48 horas), es de bajo costo, carece de los efectos adversos de los medicamentos administrados por vía sistémica, y cuenta con la confianza del paciente al ver este la rapidez en la obtención de los resultados. Los problemas de esta técnica son los efectos adversos locales: atrofia, trastornos en la pigmentación y telangiectasias; así como la contraindicación de su aplicación en casos con lesiones múltiples, ya que su principal indicación es para el tratamiento ocasional de lesiones únicas.[58]
Exfoliación de la piel[editar]
La exfoliación de la piel puede hacerse o bien mecánicamente usando un paño abrasivo, con un líquido rasgador, o químicamente. Los procedimientos más habituales son la microexfoliación y la exfoliación química. La primera presenta distintos niveles de intensidad y, cuanto más profesional es el método empleado, más profunda se considera. Hablamos entonces de una exfoliación de tipo mecánico (o microesferas), con esponjas de superficie rugosa, con guante de crin o con cualquier otro sistema de uso doméstico que sirva para realizar un masaje eficaz combinado con un producto cosmético exfoliante. En el caso de la exfoliación clínica intervienen diversos ácidos tales como el glicólico y el láctico, los alfahidroxiácidos, el salicílico o los betahidroxiácidos. Todos ellos contribuyen a destruir el llamado "cemento intracelular" que, como su propio nombre indica, une unas células a otras.
No hay evidencia de buena calidad que permita asegurar la eficacia de este tipo de tratamiento. Los tratamientos de exfoliación física combinada con química contribuyen, de acuerdo a reportes clínicos, a una respuesta terapéutica más rápida, mejorando la satisfacción del paciente y reduciendo la aparición de nuevas lesiones en pacientes con acné leve y moderado.[59]
En el caso de la piel grasa y afectada por acné, la aplicación de exfoliantes es ciertamente conflictiva. Erróneamente se ha considerado que, cuanto más se purgue la epidermis, mejores serán los resultados. Sin embargo, las pruebas realizados muestran que ello podría desencadenar un aumento en la producción de grasa. A pesar de dichas precauciones, la exfoliación en casa se considera ya como un tratamiento complementario al prescrito por el dermatólogo en el caso de acné severo.
La exfoliación clínica-estética se basa en la renovación de la piel mediante el recurso a la microdermoabrasión y la mascarilla con principios activos más agresivos que en los productos ordinarios de venta al público. Sus efectos suelen ser más intensos y duraderos, pudiendo provocar efectos secundarios como la alteración de la pigmentación de la piel. Otro método complementario es la exfoliación química[60] a base de concentrados de ácido glicólico, láctico y otros derivados. Aunque en muchas ocasiones se incluye en la lista de tratamientos exfoliantes, la limpieza de cutis en cabina no corresponde exactamente al mismo patrón. De hecho, está altamente contraindicada en pacientes con acné. La experimentación dermatológica ha demostrado que podría contribuir a empeorar las lesiones preexistentes.
Fototerapia[editar]
Durante un tiempo se ha creído que se podía conseguir una mejora a corto plazo mediante la luz solar. Sin embargo, hay estudios que demuestran que la luz solar empeora el acné a largo plazo, presuntamente debido al daño que produce la radiación ultravioleta. En definitiva, la luz ultravioleta no se recomienda para ningún tipo de acné.[34]
La fototerapia, como monoterapia, no está recomendada para el tratamiento del acné comedociano, papulopustular severo ni conglobata.[37]
La luz azul interfiere con los factores patogénicos del acné y puede ser un buen complemento de las terapias medicamentosas. En general, limita el desarrollo del P. acnes, estabiliza o interrumpe la función de las glándulas sebáceas y tiene un efecto antiinflamatorio sobre la función de las citoquinas. La luz roja es menos efectiva, pero al agregar ácido aminolevulínico se produce una importante mejora en el resultado del tratamiento.[36][37][34]
Las terapias de luz de banda angosta son bien toleradas, y su efecto principal es inhibir el desarrollo del P. acnes. Para un óptimo resultado debe repetirse frecuentemente y se recomienda utilizarla en conjunto con terapia medicamentosa anticomedogénica y comedolítica.[36]
Se ha demostrado que usando fototerapia dos veces por semana, ha reducido el número de lesiones de acné en un 64% e incluso es más eficaz que cuando se aplica a diario. Parece que este mecanismo hace que las porfirinas producidas dentro de P. acnes generen radicales libres al irradiarse con luz azul. Particularmente, cuando se aplica bastantes días, estos radicales libres finalmente aniquilan la bacteria. Como las porfirinas no están de otro modo presentes en la piel y no se ha usado luz ultravioleta, parece ser un método seguro y se ha autorizado por la FDA de EE. UU. Aparentemente el tratamiento funciona mejor si se usa con luz visible (660 nanómetros), resultando en la reducción del 76% de las lesiones, luego de un tratamiento de tres meses de exposición diaria en el 80% de los pacientes; y en general una limpieza similar o mejor que el peróxido de benzoilo. Al contrario de otros tratamientos, se experimentan pocos o ningún efecto secundario y el desarrollo de resistencia de la bacteria al tratamiento parece improbable. Después del tratamiento, la limpieza puede durar más de lo que normalmente dura con otros antibióticos orales y tratamientos.
Fotodinámica[editar]
Entre los tratamientos basados en la luz, se encuentra la terapia fotodinámica que utiliza precursores de porfirina tópicos. No es un tratamiento estándar y tiene ventajas y desventajas. No hay consenso en la metodología de aplicación de la terapia fotodinámica en cuanto a los parámetros a utilizar, y se requiere un conocimiento profundo de la fisiopatología del acné, las interacciones de la luz con los tejidos y los mecanismos con que la terapia fotodinámica afecta la piel para ajustar el tratamiento. En general, la luz azul sola mejora el acné debido a sus efectos antiinflamatorios. La luz roja es menos efectiva, pero su eficacia se incrementa significativamente al usarla junto con la aplicación tópica de ácido aminolevulínico (ALA) o compuestos similares como el metilaminolevulinato, logrando inducir efectos antiinflamatorios y antimicrobianos transitorios.[37] En dosis altas, la terapia fotodinámica de luz roja puede inducir inhibición o destrucción de las glándulas sebáceas, dando como resultado una mejoría clínica. El tratamiento tiene efectos adversos tales como dolor y reacción fototóxica que puede durar varios días. Hay consenso en que se requieren mayores estudios para establecer este tratamiento de una forma estándar y eficiente[61][62][63]
Tratamientos futuros[editar]
Durante algún tiempo se ha usado cirugía láser para reducir las cicatrices dejadas por el acné, pero ahora, se está investigando con láser para prevenir la formación de este. El láser se usa para provocar uno de los siguientes efectos:
- Quemar el saco de folículo del cual el pelo crece.
- Quemar la glándula sebácea que produce la grasa.
- Para inducir formación de oxígeno en la bacteria, eliminándola.
Dado que las luces intensas y el láser provocan una alteración térmica en la piel, existe una cierta preocupación porque el tratamiento de acné pueda provocar el crecimiento de lunares o cause, a largo plazo, sequedad en la piel.
Sin embargo, un artículo publicado en 2003 en la prestigiosa publicación especializada The Lancet presentaba un panorama mucho más optimista. Investigadores del Departamento de Dermatología y del Departamento de Atención Primaria y Ciencias de la Salud Pública del Imperial College (Londres), junto con especialistas de la Escuela de Ingeniería de la Universidad de Gales (Swansea), firmaban Pulsed-dye laser treatment for inflammatory acne vulgaris: randomised controlled trial" Archivado el 25 de abril de 2013 en Wayback Machine.. Las conclusiones del mismo eran esperanzadoras: tras 12 semanas de tratamiento, habían registrado una disminución de la irritación causada por el acné en el rostro sin registrar efectos secundarios serios.
En el 2013 esta terapia sigue siendo un tanto controvertida, a pesar de los avances registrados en este terreno. Si bien en Estados Unidos la FDA (Food and Drug Administration) ha autorizado a varias empresas (como Candela Corp., por ejemplo) a ofertar un láser cosmético para el tratamiento del acné, estudios recientes recuerdan los resultados desiguales del mismo. Al alto coste de dicha terapia se une el recelo despertado por los problemas detectados en el láser Smoothbeam, cuyos fallos en el refrigerante han llegado a provocar quemaduras severas en algunos pacientes.
El acné parece tener un significante enlace hereditario; se espera que secuenciar el ADN del genoma ayude a aislar los mecanismos del cuerpo que influyen en el acné de una forma más precisa, posiblemente llegando a conseguir un tratamiento más satisfactorio. (Tomar muestras de ADN de gente con acné y de gente que no tenga y que un computador busque las estadísticas de las diferencias más notables de los genes entre los dos grupos). De todos modos, en el 2005 el secuenciado del genoma todavía no es barato y puede que tarde décadas en serlo. También es posible que la terapia de genes pueda usarse para alterar el ADN de la piel.
Otro de los futuros tratamientos es la droga SMT D002,[64] utilizada actualmente para tratar otras enfermedades, y cuya efectividad frente al acné fue descubierta como efecto colateral. Reduce en un 90% la producción de sebo, este último causante en su mayoría de los brotes de acné. En el año 2008, Summit Corporation estuvo trabajando en una pomada, que sería más efectiva que las píldoras.
Medicina natural[editar]
La aplicación de una solución de tomillo podría ser una alternativa terapéutica al uso del peróxido de benzoílo en el control del acné gracias a su poder bactericida contra la bacteria Propionibacterium acnes.[65]
Véase también[editar]
Notas[editar]
- ↑ El sebo está constituido por ésteres de esterol, triglicéridos, colesterol y ácidos grasos libres que producen inflamación.
Referencias[editar]
- ↑ a b c Gollnick, H; Finlay, A; Shear, N (2008). «Can we define acne as a chronic disease? If so, how and when?» [¿Podemos definir el acné como una enfermedad crónica? Si es así, ¿cómo? y ¿cuándo?]. Am J Clin Dermatol (en inglés) 9: 279-84. PMID 18717602. Consultado el 26 de septiembre de 2013.
- ↑ Melnik, Bodo C. (1 de enero de 2018). «Acne vulgaris: The metabolic syndrome of the pilosebaceous follicle». Clinics in Dermatology (en inglés) 36 (1): 29-40. ISSN 0738-081X. doi:10.1016/j.clindermatol.2017.09.006. Consultado el 1 de enero de 2023. «Acne vulgaris is an epidemic inflammatory disease of the human sebaceous follicle and represents the most common skin disease affecting about 85% of adolescents in Westernized populations. Acne vulgaris is primarily a disease of wealthy countries and exhibits higher prevalence rates in developed compared with developing countries.»
- ↑ a b c Gilaberte Calzada, Yolanda (oct-dic de 2009). «Dermatología pediátrica: ¿qué hay de nuevo en el acné?». Rev Pediatr Aten Primaria (España) 11 (Supl. 17). ISSN 1139-7632. doi:10.4321/S1139. Consultado el 26 de septiembre de 2013. «El acné es una de las dermatosis más prevalentes entre la gente joven, ya que afecta al 90% de los adolescentes. El presente artículo revisa los avances más importantes en esta enfermedad. El adecuado manejo de los antibióticos para evitar el desarrollo de resistencias, los tratamientos combinados o el uso de la terapia fotodinámica son algunas de las novedades terapéuticas. Iniciar el tratamiento de la forma más temprana y efectiva posible, aumentar la adherencia al mismo y realizar una terapia de mantenimiento son puntos clave en el manejo de estos pacientes. Estos avances se sustentan en los nuevos conocimientos acerca de la fisiopatología del acné, como el papel del biofilm del P. acnés en la génesis de los comedones o la inflamación como fenómeno clave e inicial de la lesión de acné. Todo ello para un único objetivo, evitar las cicatrices y las secuelas psicológicas del acné».
- ↑ a b Grant, RNR (agosto de 1951). «The History of Acne». Proc R Soc Med (en inglés) 44 (8): 647-652. PMID 14864561. Consultado el 14 de noviembre de 2013.
- ↑ Real Academia Española. «Acné». Diccionario de la lengua española (23.ª edición). Consultado el 18 de mayo de 2009.
- ↑ Adityan, B; Kumari, R; Thappa, DM (2009). «Scoring systems in acne vulgaris». Indian J Dermatol Venereol Leprol (en inglés) (India) 75 (3): 323-326. PMID 19439902. doi:10.4103/0378-6323.51258. Archivado desde el original el 1 de junio de 2018. Consultado el 16 de octubre de 2013. «(traducción:)Debido a que las lesiones del acné pueden variar en cantidad durante el curso natural de la enfermedad, varios sistemas de medida han sido desarrollados, basándose en el examen clínico y la documentación fotográfica, para medir la severidad clínica del acné vulgar.»
- ↑ a b c Domonkos, Arnold y Odom, Andrews. Tratado de Dermatología. 3ª ed. 1985 pags. 300-23 Salvat Ed. 84-345-2194-6
- ↑ Novy Jr, Frederick G (diciembre de 1946). «Tropical acne». Calif Med (en inglés) 65 (6): 274-277. PMID 18731133. Consultado el 18 de noviembre de 2013.
- ↑ «Protocolo acné vulgar para atención primaria». Consultado el 18 de noviembre de 2013. (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- ↑ Qiang, Ju; Zouboulis, Christos C; Xia, Longqing (mayo-junio de 2009). «Environmental pollution and acne: Chloracne». Dermatoendocrinol (en inglés) 1 (3): 125-128. PMID 20436879. Consultado el 18 de noviembre de 2013.
- ↑ a b c d Leyden, JJ (septiembre de 2003). «A review of the use of combination therapies for the treatment of acne vulgaris.». J Am Acad Dermatol 49 (3 Supl): S200-10. doi:10.1067/S0190-9622(03)01154-X. Archivado desde el original el 17 de octubre de 2013. Consultado el 16 de octubre de 2013. «El acné vulgar es la afección dermatológica más común, y afecta aproximadamente a un 85% de los individuos en algún momento entre los 12 y 24 años... Este artículo revisa los tratamientos disponibles para el acné, sobre la base de sus efectos sobre los factores patogénicos que producen la enfermedad. Hay una evidencia creciente de que la combinación de retinoides tópicos con antimicrobianos tópicos u orales es una aproximación racional y efectiva para el tratamiento de todas las formas de acné con la excepción de las más severas».
- ↑ Collier, CN; Harper, JC; Cafardi, JA; Cantrell, WC; Wang, W; Foster, KW (2008). «The prevalence of acne in adults 20 years and older». J Am Acad Dermatol (en inglés) 58: 56-59. PMID 17945383. doi:10.1016/j.jaad.2007.06.045. Consultado el 15 de noviembre de 2013. «Acne continues to be a common skin problem past the teenaged years, with women being affected at higher rates than men in all age groups 20 years or older. (El acné continúa siendo un problema común de la piel pasada la adolescencia, siendo las mujeres afectadas en una mayor proporción en todos los grupos de edad de mayores de 20 años)».
- ↑ a b Kim, Wendy; Mancini, Anthony J (octubre de 2013). «Acne in Childhood: An Update». Pediatric Annals (en inglés) 42 (10): 418-427. doi:10.3928/00904481-20130924-13. Consultado el 14 de noviembre de 2013. «...recent data suggest a younger age of oneset is common and that teenagers only comprise 36,5% of pacientes with acne.(...datos recientes sugieren que es común un comienzo a edad más temprana, de tal forma que los adolescentes sólo representan un 36,5% de los pacientes con acné.)».
- ↑ Melnik, Bodo C. (1 de enero de 2018). «Acne vulgaris: The metabolic syndrome of the pilosebaceous follicle». Clinics in Dermatology (en inglés) 36 (1): 29-40. ISSN 0738-081X. doi:10.1016/j.clindermatol.2017.09.006. Consultado el 1 de enero de 2023. «No acne has been found in non-Westernized populations still living under Paleolithic dietary conditions constraining hyperglycemic carbohydrates, milk, and dairy products.»
- ↑ Melnik, Bodo C. (1 de enero de 2018). «Acne vulgaris: The metabolic syndrome of the pilosebaceous follicle». Clinics in Dermatology (en inglés) 36 (1): 29-40. ISSN 0738-081X. doi:10.1016/j.clindermatol.2017.09.006. Consultado el 1 de enero de 2023. «Adolescent Kitavan islanders of Papua New Guinea and Aché hunter-gatherers of Paraguay in the age range of 15 to 25 years do not exhibit acne. Within a decade, the fast transition of the Eskimo population of Canada from the status of a hunting society to that of a town-based “civilized society” has been associated with a rapid increase in acne prevalence».
- ↑ Bataille, V; Snieder, H; MacGregor, A; Sasieni, P; Spector, T (2002). «The influence of genetics and environmental factors in the pathogenesis of acne: a twin study of acne in women». J Invest Dermatol (en inglés) 119: 1317-22. PMID 12485434. doi:10.1046/j.1523-1747.2002.19621.x. Consultado el 22 de noviembre de 2013. «The evidence of a major genetic influence on acne should stimulate the search for potential genes that may lead to new therapeutic approaches. (La evidencia de una influencia genética principal en el acné debiera estimular la búsqueda de los genes potenciales con el fin de indicar enfoques terapéuticos nuevos.)».
- ↑ a b Goulden, V; MacGeown, C; Cunliffe, W (agosto de 1999). «The familial risk of adult acne: a comparison between first-degree relatives of affected and unaffected individuals». Br J Dermatol 141: 297-300. doi:10.1046/j.1365-2133.1999.02979.x. Consultado el 16 de octubre de 2013. «(trad.) Nuestro estudio sugiere que los factores familiares son importantes en determinar la susceptibilidad individual a padecer acné facial en la vida adulta. Factores genéticos pueden determinar una falla en que los folículos propensos al acné evolucionen a folículos resistentes al acné en el adulto joven.».
- ↑ Gollnick, HP; Zouboulis, CC; Akamatsu, H; Kurokawa, I; Schulte, A (1991). «Pathogenesis and pathogenesis related treatment of acne». J. Dermatol 18: 489-499. PMID 1838558.
- ↑ Cunliffe, WJ; Holland, DB; Clark, SM (2003). «Comedogenesis: some new aethiological, clinical and therapeutic strategies». Dermatology 206: 11-16. PMID 10848729. doi:10.1046/j.1365-2133.2000.03531.x. Consultado el 15 de noviembre de 2013. «Hypercornification is an early feature of acne and precedes inflammation. It is associated with ductal hyperproliferation and there are many controlling factors such as androgens, retinoids and cytokines. (Hipercornificación es una caracteírstica precoz del acné y precede a la inflamación. Se asocia con hiperproliferación ductal y hay varios factores controladores tales como andrógenos, retinoides y citoquinas.)».
- ↑ Corrales, María Alejandra Monestel (Marzo 2016). «Acné de causas endocrinológicas». Revisión bibliográfica. Acné de causas endocrinológicas.
- ↑ Elsaie, Mohamed L. (septiembre de 2016). «Hormonal treatment of acne vulgaris: an update» [Tratamiento hormonal del acné: una actualización]. Clin Cosmet Investig Dermatol (en inglés) 9: 241-248. PMID 27621661. doi:10.2147/CCID.S114830. Consultado el 11 de abril de 2017.
- ↑ Eichenfield, LF; Krakowski, AC; Piggott, C; Del Rosso, J; Baldwin, H; Friedlander, SF; Levy, M; Lucky, A et al. (mayo de 2013). «Evidence-based recommendations for the diagnosis and treatment of pediatric acne». Pediatrics (en inglés) 131 (Suppl 3): S163-86. PMID 23637225. doi:10.1542/peds.2013-0490B. Consultado el 30 de diciembre de 2013.
- ↑ Mancini, Anthony J (marzo de 2008). «Incidence, prevalence and pathophysiology of acne». Adv Stud Med (en inglés) (Baltimore, Estados Unidos) 8 (4): 100-105. Archivado desde el original el 4 de marzo de 2016. Consultado el 14 de noviembre de 2013.
- ↑ Diez de Medina, Juan Carlos (enero de 2009). «Manejo racional del acné». Rev. bol. ped (en inglés) (La Paz, Bolivia) 48 (1). ISSN 1024-0675. Consultado el 26 de septiembre de 2013.
- ↑ Holland, D; Jeremy, A (2005). «The role of inflammation in the pathogenesis of acne and acne scarring.». Semin Cutan Med Surg (en inglés) 24: 79-83. PMID 16092795. Consultado el 15 de noviembre de 2013. «Evidence now supports a pivotal role for cellular inflammatory events at all stages of acne lesion development, from preclinical initiation to clinical presentation of active lesions through to resolution. (La evidencia actual muestra un rol fundamental de los eventos inflamatorios en todas las etapas del desarrollo del acné, desde el inicio preclínico pasando por la aparición de lesiones activas hasta su resolución.)».
- ↑ Jeremy, A; Holland, D; Roberts, S; Thompson, K; Cunliffe, W (2003). «Inflammatory events are involved in acne lesion initiation». J Invest Dermatol (en inglés) 121: 20-7. PMID 12839559. doi:10.1046/j.1523-1747.2003.12321.x. Consultado el 15 de noviembre de 2013. «These results provide novel evidence for vascular endothelial cell activation and involvement of inflammatory responses in the very earliest stages of acne lesion development.((trad.) Estos resultados entregan evidencia nueva respecto de que tanto la activación de las células endoteliales como la participación de la respuesta inflamatoria, ocurren en las etapas más tempranas del desarrollo de las lesiones del acné.)».
- ↑ Do, T; Zarkhin, S; Orringer, J; Nemeth, S; Hamilton, T; Sachs, D (abril de 2008). «Computer-assisted alignment and tracking of acne lesions indicate that most inflammatory lesions arise from comedones and de novo». J Am Acad Dermatol 58: 603-8. PMID 18249468. Consultado el 15 de noviembre de 2013. «Our results confirm the comedonal origin of the majority of inflammatory acne lesions. However, a sizeable number (28%) appear to arise from normal skin.(Nuestros resultados confirman el origen comedociano de la mayoría de las lesiones del acné inflamatorio. Sin embargo, una cantidad relevante (28%) parece desarrollarse en piel normal.)».
- ↑ a b c d e f Layton, Alison (2010). «Disorders of the sebaceous glands.». En Tony Burns; Stephen Breathnach; Neil Cox et al., eds. Rook's Textbook of Dermatology (en inglés) (8ª edición). Londres: Blackwell Publishing. ISBN 978-1-4051-6169-5.
- ↑ Dreno, B; Betolli, V; Ochsendorf, F (2006). «An expert view on the treatment of acne with systemic antibiotics and/or oral isotretinoin in the light of the new European recommendations.». Eur. J. Dermatol. 15: 565-571.
- ↑ Halvorsen, JA; Stern, RS; Dalgard, F; Thoresen, M; Bjertness, E; Lien, L (2011). «Suicidal ideation, mental health problems, and social impairment are increased in adolescents with acne: a population-based study». J. Invest. Dermatol 131 (2): 363-370.
- ↑ Saitta, P; Keehan, P; Yousif, J; Way, BV; Grekin, S; Brancaccio, R (julio de 2011). «An update on the presence of psychiatric comorbidities in acne patients, part 1: overview of prevalence». Cutis 88 (1): 33-40.
- ↑ Saitta, P; Keehan, P; Yousif, J; Way, BV; Grekin, S; Brancaccio, R (julio de 2011). «An update on the presence of psychiatric comorbidities in acne patients, Part 2: Depression, anxiety, and suicide». Cutis 88 (2): 92-7.
- ↑ Misery, L (febrero de 2011). «Consequences of psychological distress in adolescents with acne». J Invest Dermatol 131 (2): 290-2. doi:10.1038/jid.2010.375.
- ↑ a b c d e f g h i j k l m Thielitz, Anja; Gollnick, Harald (2013). «Recent Therapeutic Developments for Acne». Expert Review of Dermatology 8 (1): 1-14. «Clinical experience and evidence of various studies have shown that parallel targeting of major pathogenetic factors, depending on clinical type and severity either by mono- or combination therapy, represents the most effective approach to treat acne. La experiencia clínica y la evidencia de varios estudios han mostrado que enfocarse en varios factores patogénicos principales, dependiendo del tipo clínico y la severidad, tanto mediante terapia única o combinada, representa la aproximación terapéutica más efectiva contra el acné)».
- ↑ a b Strauss, J; Krowchuk, D; Leyden, J; Lucky, A; Shalita, A; Siegfried, E (2007). «Guidelines of care for acne vulgaris management». J. Am. Acad. Dermatol 56: 651-63.
- ↑ a b c d e f g Thiboutot, D; Gollnick, H; Betolli, V (2009). «New insights into the management of acne: an update from the Global Alliance to Improve Outcomes in Acne Group». J. Am. Acad. Dermatol 60 (5): S1-S50.
- ↑ a b c d e f g Nast, A; Dréno, B; Betolli, V (2012). «European Dermatology Forum. European evidence-based (S3) guidelines for the treatment of acne». J. Eur. Acad. Dermatol. Venereol 26 (Suppl. 1): 1-29.
- ↑ Goodman and Gilman. «Bases farmacológicas de la terapéutica» (en inglés). Consultado el 21 de febrero de 2013.
- ↑ Sagransky, M; Yentzer, BA; Feldman, SR (2009). «Benzoyl peroxide: a review of its current use in the treatment of acne vulgaris». Expert Opin. Pharmacother 10 (15): 2555-2562.
- ↑ Seidler, EM; Kimball, AB (2011). «Meta-analysis of randomized controlled trials using 5% benzoyl peroxide and clindamycin versus 2.5% benzoyl peroxide and clindamycin topical treatments in acne». J. Am. Acad. Dermatol 65 (4): e117-e119.
- ↑ Christophers, E; Wolfe, HH (1975). «Effect of vitamin A acid on skin: in vivo and in vitro studies.». Acta Derm. Venereol 74: 42-53.
- ↑ Leyden, JJ (1986). «Rational therapy for acne vulgaris: an update on topical treatment». J. Am. Acad. Dermatol. 15: 907-15.
- ↑ Ferracin, J (1991). «Quantification of epidermal histological changes induced by topical retinoids and CD271 in the rhino mouse model using a standardized image analysis technique.». Skin Pharmacol. 4: 65-73.
- ↑ Kerrouche, N (1997). «A split-face comparison of adapalene 0.1% gel and tretinoin gel 0.025% gel in acne patients». J. Am. Acad. Dermatol. 36: S110-S112.
- ↑ a b Chalker, DK (1996). «A comparison of the efficacy and safety of adapalene gel 0.1% and tretinoin gel 0.025% in the treatment of acne vulgaris: a multicentre trial». J. Am. Acad. Dermatol. 34: 482-485.
- ↑ Ioannides, D; Rigopoulos, D; Katsambas, A (2002). «Topical adapalene gel 0.1% vs isotretinoin gel 0.05% in the treatment of acne vulgaris: a randomised open-label clinical trial». Br. J. Dermatol 147: 523-527.
- ↑ Kircik, LH (2011). «Efficacy and safety of azelaic acid (AzA) gel 15% in the treatment of post-inflammatory hyperpigmentation and acne: a 16-week, baseline-controlled study». J. Drugs Dermatol 147 (6): 586-590.
- ↑ Tanghetti, E; Dhawan, S; Green, L (2011). «Clinical evidence for the role of a topical anti-inflammatory agent in comedonal acne: findings from a randomized study of dapsone gel 5% in combination with tazarotene cream 0.1% in patients with acne vulgaris». J. Drugs Dermatol 10 (7): 783-792.
- ↑ Fleischer, AB Jr; Shalita, A; Eichenfield, LF; Abramovits, W; Lucky, A; Garrett, S (2010). «Dapsone Gel in Combination Treatment Study Group. Dapsone gel 5% in combination with adapalene gel 0.1%, benzoyl peroxide gel 4% or moisturizer for the treatment of acne vulgaris: a 12-week, randomized, double-blind study». J. Drugs Dermatol 9 (1): 33-40.
- ↑ a b c d Thielitz, A; Gollnick, H (2009). «Overview of new therapeutic developments for acne 2009». Exp. Rev. Dermatol 4 (1): 55-65.
- ↑ a b Leyden, JJ; Del Rosso, JQ (2011). «Oral antibiotic therapy for acne vulgaris: pharmacokinetic and pharmacodynamic perspectives». J. Clin. Aesthet. Dermatol 4 (2): 40-47.
- ↑ Garner, SE; Eady, A; Bennett, C; Newton, JN; Thomas, K; Popescu, CM (2012). «Minocycline for acne vulgaris: efficacy and safety». Cochrane Database Syst. Rev.8 (CD002086).
- ↑ a b Simonart, T; Dramaix, M; De Maertelaer, V (2008). «Efficacy of tetracyclines in the treatment of acne vulgaris: a review». Br. J. Dermatol 158 (2): 208-216.
- ↑ Genceviciene, R; Zouboulis, CC (2010). «Isotretinoin: state of the art treatment for acne vulgaris». J. Dtsch. Dermatol. Ges.8 (Suppl 1): S47-S59.
- ↑ Hodgkiss-Harlow, CJ; Eichenfield, LF; Dohil, MA (2011). «Effective monitoring of isotretinoin safety in a pediatric dermatology population: a novel ‘patient symptom survey’ approach». J. Am. Acad. Dermatol 65 (3): 517-524.
- ↑ Kontaxakis, VP; Skourides, D; Ferentinos, P; Havaki-Kontaxaki, BJ; Papadimitriou, GN (2009). «Isotretinoin and psychopathology: a review». Ann. Gen. Psychiatry 8 (2).
- ↑ a b c Zoubolis, CC; Rabe, T (2010). «Hormonal antiandrogens in acne treatment». J. Dtsch. Dermatol. Ges.8 (Suppl.1): S60-S74.
- ↑ a b c Taub, Amy Forman (septiembre de 2007). «Procedural treatments for acne vulgaris». Dermatol Surg (en inglés) (Blackwell Publishing) 33 (9): 1005-26. ISSN 1076-0512. PMID 17760592. doi:10.1111/j.1524-4725.2007.33215.x. Archivado desde el original el 13 de noviembre de 2013. Consultado el 13 de noviembre de 2013.
- ↑ Dréno, B; Fischer, TC; Perosino, E (2011). «Expert opinion: efficacy of superficial chemical peels in active acne management – what can we learn from the literature today? Evidence-based recommendations». J. Eur. Acad. Dermatol. Venereol 25 (6): 695-704.
- ↑ Academia Española de Dermatología y Venereología. «Peeling químico». Archivado desde el original el 6 de junio de 2013. Consultado el 28 de enero de 2013.
- ↑ Sakamoto, FH; Lopes, JD; Anderson, RR (Agosto de 2010). «Photodynamic therapy for acne vulgaris: a critical review from basics to clinical practice: part I. Acne vulgaris: when and why consider photodynamic therapy?». J Am Acad Dermatol (en inglés) 63 (2): 183-93. doi:10.1016/j.jaad.2009.09.056. Consultado el 18 de abril de 2013.
- ↑ Bissonnette, R (Diciembre de 2011). «Treatment of acne with photodynamic therapy». G Ital Dermatol Venereol (en inglés) 146 (6): 445-56. Consultado el 18 de abril de 2013.
- ↑ «Clinical Policy Bulletin: Phototherapy for Acne» (en inglés). Consultado el 18 de abril de 2013.
- ↑ «Cure for acne found, say scientists». Telegraph.co.uk. Consultado el 29 de febrero de 2016.
- ↑ Society for General Microbiology, Dra. Margarita Gomez-Escalada. «Thyme may be better for acne than prescription creams» (en inglés). Consultado el 14 de noviembre de 2013. «Researchers from Leeds Metropolitan University tested the effect of thyme, marigold and myrrh tinctures on Propionibacterium acnes – the bacterium that causes acne by infecting skin pores and forming spots, which range from white heads through to puss-filled cysts. The group found that while all the preparations were able to kill the bacterium after five minutes exposure, thyme was the most effective of the three.» (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
Bibliografía[editar]
- «El acné». 2008. Consultado el 4 de febrero de 2009. (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- Nueva Enciclopedia Interactiva Estudiantil. Edituorial Cultural S.A. 2004. ISBN 84-8055-602-1.
- James W (7 de abril de 2005). «Clinical practice. Acne.». N Engl J Med 352 (14): 1463-72. PMID 15814882.
- Webster G (31 de agosto de 2002). «Acne vulgaris.». BMJ 325 (7362): 475-479. PMID 12202330.
- Carey, Charles y colab. "Manual Washington de Terapéutica Médica". Editado por Masson SA. Décima edición en español, 1999. Barcelona, España.
- Falabella F, Rafael y colab. "Dermatología". Editado por la Corporación para las Investigaciones Biológica. Cuarta Edición, 1994. Medellín, Colombia.
- Poyner Tomas. "Enfermedades Cutáneas Comunes". Editado por J&C Ediciones Médicas. Primera Edición, 2001. Barcelona, España.
- Carrasco, F. "Diccionario de Ingredientes Cosméticos". Editado por www.imagenpersonal.net Cuarta Edición, 2009. Málaga, España.
Enlaces externos[editar]
 Wikimedia Commons alberga una categoría multimedia sobre Acné.
Wikimedia Commons alberga una categoría multimedia sobre Acné.- Guía informativa y de cuidados personales para el acné por MedlinePlus
