Obesidad
| Obesidad | ||
|---|---|---|
 Siluetas representando saludable, sobrepeso, y obeso. | ||
| Especialidad | nutriología, endocrinología | |
La obesidad es una enfermedad crónica que se caracteriza por la acumulación excesiva del tejido adiposo en el cuerpo,[1] es decir, cuando la reserva natural de energía de los seres humanos y de otros animales mamíferos —almacenada en forma de grasa corporal— se incrementa hasta un punto en que pone en riesgo la salud o la vida. La obesidad es el quinto factor principal de riesgo de muerte humana en el mundo. Cada año, fallecen por lo menos 2,8 millones de personas adultas como consecuencia de la obesidad.[2]
La Organización Mundial de la Salud (OMS) define como obesidad cuando el índice de masa corporal (IMC, cociente entre el peso y la estatura de un individuo al cuadrado) es igual o superior a 30 kg/m².[3] También se considera signo de obesidad un perímetro abdominal en hombres mayor o igual a 102 cm y en mujeres mayor o igual a 88 cm (véase Diagnóstico de la obesidad).
La obesidad forma parte del síndrome metabólico y es un conocido factor de riesgo, es decir, indica la predisposición a varias enfermedades (aunque también es causa de algunas de ellas),[4] particularmente enfermedades cardiovasculares, diabetes mellitus tipo 2,[5] apnea del sueño, ictus y osteoartritis, así como para algunas formas de cáncer, padecimientos dermatológicos y gastrointestinales.[6][7] (Ver Cuadro clínico).
Aunque la obesidad es una condición clínica individual, se ha convertido en un grave problema de salud pública que va en aumento.
La obesidad ha alcanzado proporciones epidémicas a nivel mundial. [...] Aunque anteriormente se consideraba un problema confinado a los países de altos ingresos, en la actualidad la obesidad también es prevalente en los países de ingresos bajos y medianos.Artículo de la Organización Mundial de la Salud[8]
Clasificación
[editar]Según sus causas, la obesidad se clasifica en los siguientes tipos:
- Obesidad exógena: la obesidad debida a un régimen alimenticio inadecuado, en conjunción con una escasa actividad física.
- Obesidad endógena: la que tiene por causa alteraciones metabólicas. Dentro de las causas endógenas, se habla de obesidad endocrina cuando está provocada por disfunción de alguna glándula endocrina, como la tiroides (obesidad hipotiroidea) o por deficiencia de hormonas sexuales, como es el caso de la obesidad gonadal.[cita requerida]
Sobrepeso y obesidad infantil
[editar]Aumento del sobrepeso y la obesidad infantil
[editar]La obesidad infantil es uno de los problemas de salud pública más graves del siglo XXI. El problema es mundial y está afectando progresivamente a muchos países de bajos y medianos ingresos, sobre todo en el medio urbano. La prevalencia ha aumentado a un ritmo alarmante. El número de niños y adolescentes afectados por la obesidad ha aumentado más de 10 veces, de 11 000 000 (once millones) en 1975 a 124 000 000 (ciento veinticuatro millones) en 2016.[9]
Los niños obesos y con sobrepeso tienden a seguir siendo obesos en la edad adulta y tienen más probabilidades de padecer a edades más tempranas enfermedades no transmisibles como la diabetes[10] y las enfermedades cardiovasculares. El sobrepeso, la obesidad y las enfermedades conexas pueden, en gran medida, prevenirse. Por consiguiente, hay que dar una gran prioridad a la prevención de la obesidad infantil.[11]
Epidemiología
[editar]
Cada año, como mínimo 2,8 millones de adultos fallecen por las consecuencias sobre la salud del sobrepeso o la obesidad. Asimismo, son responsables de entre el 7 % y el 41 % de ciertos tipos de cáncer, el 23 % de los casos de cardiopatía isquémica y el 44 % de los casos de diabetes, la cual afecta a actualmente a 347 millones de personas en todo el mundo.[12]
En el Reino Unido, la encuesta de salud predijo que más de 12 000 000 (doce millones) de adultos y 1 000 000 (un millón) de niños serían obesos en 2010 si no se tomaban medidas.[13][14]
En los Estados Unidos, la obesidad es un problema de salud pública por su prevalencia, los costos y la carga en los servicios sanitarios[15] y las agencias del Gobierno, así como la medicina privada han advertido durante años acerca de los efectos adversos para la salud asociados con el sobrepeso y la obesidad. A pesar de las advertencias, el problema es cada vez peor y en los Estados Unidos, la prevalencia de sobrepeso y obesidad hace de la obesidad un importante problema de salud pública. En 2004, el CDC reportó que el 66,3 % de los adultos en los Estados Unidos tenía sobrepeso u obesidad. La causa en la mayoría de los casos es el estilo de vida sedentaria; aproximadamente el 40 % de los adultos en los Estados Unidos no participan en ninguna actividad física durante su tiempo de ocio y menos de un tercio de los adultos se ocupan de la cantidad de actividad física recomendada.[16] Los Estados Unidos tienen la tasa más alta de obesidad en el mundo desarrollado. Desde 1980 al 2002, la obesidad se ha duplicado en adultos, y la prevalencia de sobrepeso se ha vuelto crítica en niños y adolescentes.[17] Las estadísticas muestran un rápido crecimiento de la epidemia de obesidad en los Estados Unidos entre 1985 y 2004[18] y de 2003 a 2004, «en los niños y adolescentes en edades comprendidas entre 2 y 19 años, 17,1 % tuvieron sobrepeso... y el 32,2 % de los adultos de 20 años y mayores fueron obesos».[19][20] Este repentino aumento en la prevalencia de obesidad es atribuido a factores del medio ambiente y de la población más que a un comportamiento individual y biológico debido al aumento rápido y continuo en el número de individuos con sobrepeso y obesidad.[21]
En China, el ingreso promedio se incrementó debido al bum económico. La población de China ha iniciado recientemente un estilo de vida más sedentario y al mismo tiempo empezó a consumir alimentos más ricos en calorías. Desde 1991 al 2004, el porcentaje de adultos con sobrepeso u obesidad se incrementó desde el 12,9 al 27,3 %.[22]
En México, de acuerdo con la Encuesta Nacional de Salud y Nutrición 2012 (ENSANUT2012), el sobrepeso y la obesidad afectan a siete de cada 10 adultos mexicanos. La prevalencia combinada de sobrepeso u obesidad es de 73 % para las mujeres y del 69,4 % para los hombres de edad adulta. Los niños en edad escolar (ambos sexos), de 5 a 11 años, presentaron una prevalencia nacional combinada de sobrepeso y obesidad en 2012 de 34,4 %, 19,8 % para sobrepeso y 14,6 % para obesidad. El 35 % de los adolescentes de entre 12 y 19 años presentan sobrepeso u obesidad. Uno de cada 5 adolescentes tiene sobrepeso y uno de cada diez presenta obesidad. La prevalencia nacional combinada de sobrepeso y obesidad en adolescentes fue de alrededor de 35,8 % para el sexo femenino y 34,1 % en el sexo masculino. En menores de cinco años, ha aumentado entre 1988 y 2012, pasando de 7,8 a 9,7 %, respectivamente. El principal aumento de la prevalencia combinada de sobrepeso y obesidad se observa en la región norte del país, con 12 %. Ciudad de México tuvo 39,9 % de sobrepeso y 33,9 % de obesidad, y la zona sur de México presentó 39,6 % de sobrepeso y 31,6 % de obesidad. La región norte del país tuvo una prevalencia de sobrepeso del 35,9 % y de obesidad del 37,2 %.[23]
Etiología
[editar]
Las causas de la obesidad son múltiples, e incluyen factores tales como la herencia genética; el comportamiento del sistema nervioso, endocrino y metabólico, y el estilo de vida de cada persona. Para Mazza (2001), el 30 % de los casos de obesidad pueden atribuirse a factores genéticos, el 40 %, a factores no heredables, y, el 30 %, a factores meramente sociales; es decir, el 70 % de los casos pueden atribuirse a factores ambientales. Los mecanismos para que estos factores contribuyan a un exceso de grasa corporal son:
- una ingesta de calorías mayor que las que el cuerpo necesita, y
- una actividad física menor que la que el cuerpo necesita.
Si se ingiere mayor cantidad de energía de la necesaria, esta se acumula en forma de grasa. Si se consume más energía de la disponible, se utiliza la grasa como energía. Por lo que la obesidad se produce por exceso de energía, como resultado de las alteraciones en el equilibrio de entrada/salida de energía. Como consecuencia, se pueden producir diversas complicaciones, como son la hipertensión arterial, la diabetes mellitus y las enfermedades coronarias.[24]
La herencia tiene un papel importante. Tanto, que para una persona que proviene de una pareja con obesidad, el riesgo de llegar a padecer obesidad es 10 veces superior a lo normal. En parte, se debe a tendencias metabólicas de acumulación de grasa, pero en parte, también, a que los hábitos culturales alimentarios y sedentarios contribuyen a repetir los patrones de obesidad de una generación a la siguiente.[24]
Otro porcentaje de quienes padecen obesidad se atribuye a enfermedades hormonales o endocrinas, que pueden solucionarse mediante un diagnóstico y tratamiento especializados.[24]
Estilo de vida
[editar]<1600 kcal per cápita al día 1600-1800 kcal per cápita al día 1800-2000 kcal per cápita al día 2000-2200 kcal per cápita al día 2200-2400 kcal per cápita al día
2400-2600 kcal per cápita al díaLa mayoría de las investigaciones han concluido que la combinación de un consumo excesivo de nutrientes y el estilo de vida sedentaria son los principales factores que han contribuido la rápida aceleración de la obesidad en la sociedad occidental en el último cuarto del siglo XX.[25]
A pesar de la amplia disponibilidad de información nutricional en escuelas, consultorios, Internet y tiendas de comestibles,[26] es evidente que el exceso en el consumo de alimentos continúa siendo un problema sustancial. Por ejemplo, la confianza en la comida rápida rica en energía se ha triplicado entre 1977 y 1995, y el consumo de calorías se ha cuadruplicado en el mismo periodo.[27]
Sin embargo, el consumo de alimento por sí mismo es insuficiente para explicar el incremento fenomenal en los niveles de obesidad en el mundo industrializado durante los años recientes. Un incremento en el estilo de vida sedentaria también tiene un rol significativo en los niveles actuales elevados de esta enfermedad.[28]
Cuestiones sobre el estilo de vida, menos establecido, que pueden influir sobre la obesidad incluyen al estrés mental y el sueño insuficiente.
Herencia y genética
[editar]Como con muchas condiciones médicas, el desequilibrio calórico que resulta en obesidad frecuentemente se desarrolla a partir de la combinación de factores genéticos y ambientales. El polimorfismo en varios genes que controlan el apetito, el metabolismo y la integración de adipoquina, predisponen a la obesidad, pero la condición requiere la disponibilidad de suficientes calorías y posiblemente otros factores para desarrollarse completamente. Varias condiciones genéticas que tienen como rasgo la obesidad, han sido identificadas (tales como el síndrome de Prader-Willi, el síndrome de Bardet-Biedl, síndrome MOMO, mutaciones en los receptores de leptina y melanocortina), pero mutaciones sencillas en locus solo han sido encontradas en el 5 % de los individuos obesos. Si bien se piensa que una larga proporción los genes causantes están todavía sin identificar, para la mayoría que la obesidad es probablemente el resultado de interacciones entre múltiples genes donde factores no genéticos también son probablemente importantes.
Un estudio del 2007 identificó bastantes mutaciones comunes en el gen FTO; los heterocigotos tuvieron un riesgo de obesidad 30 % mayor, mientras que los homocigotos tuvieron un incremento en el riesgo de un 70 %.[29] Gracias a otro estudio GWAS, realizado en 2015, se han podido identificar más de 100 variantes genéticas implicadas en la modulación del IMC y el índice cintura/cadera. Estos parámetros proporcionan información sobre el peso corporal y la distribución de la grasa, aspectos íntimamente relacionados con la obesidad y sus efectos fisiopatológicos. Asimismo, el conocimiento de estos polimorfismos proporciona información sobre los mecanismos biológicos que subyacen en la relación entre edad/sexo y tamaño/forma del cuerpo, facilitando el diagnóstico y favoreciendo un tratamiento de la obesidad de manera mucho más personalizada. Por otro lado, identifica loci (locus) genéticos que contribuyen a las diferencias que existen en el dimorfismo sexual entre hombres y mujeres[30]
A nivel poblacional, la hipótesis del gen ahorrador, que postula que ciertos grupos étnicos pueden ser más propensos a la obesidad que otros y la habilidad de aprovechar raros períodos de abundancia y usar esta abundancia para almacenar energía eficientemente pueden haber sido una ventaja evolutiva, en tiempos en los que la comida era escasa. Las personas que tenían mayores reservas adiposas tenían más posibilidades de sobrevivir la hambruna. Esta tendencia a almacenar grasas es probablemente una inadaptación en una sociedad con un abastecimiento estable de alimentos.[31]
Enfermedades
[editar]Aproximadamente de un 2 a un 3 % de las causas de obesidad son enfermedades endocrinas como el hipotiroidismo, síndrome de Cushing, hipogonadismo, lesiones hipotalámicas o deficiencia de la hormona de crecimiento.[32][33][34]
La enfermedad celíaca y la sensibilidad al gluten no celíaca no tratadas que frecuentemente cursan sin síntomas digestivos y en la mayoría de los casos permanecen sin diagnosticar, son una causa poco conocida de obesidad tanto en niños como en adultos.[35][36] Más de la mitad de los adultos presentan obesidad en el momento de ser diagnosticados de enfermedad celíaca y solo el 15 % está por debajo de su peso normal. Estas tasas son algo inferiores en los niños.[35] Evidencias recientes demuestran que en algunos casos la persistencia de ciertas complicaciones de la enfermedad celíaca, que no remiten a pesar de seguir una dieta sin gluten, predispone al sobrepeso y la obesidad.[37] Entre ellas se incluyen los trastornos de la vesícula biliar, la insuficiencia pancreática exocrina, el aumento de la permeabilidad intestinal, el sobrecrecimiento bacteriano intestinal, la hígado graso no alcohólico, la intolerancia a la lactosa y la alergia a la leche.[37]
También ciertas enfermedades mentales pueden predisponer a la obesidad o incrementar el riesgo de obesidad como los trastornos alimentarios tales como bulimia nerviosa y el consumo compulsivo de comida o la adicción a los alimentos (de un modo particular a los hidratos de carbono). Dejar de fumar es un factor conocido de ganancia de peso moderada, pues la nicotina suprime el apetito. Ciertos tratamientos médicos con (esteroides, antipsicóticos atípicos y algunas drogas para la fertilidad) pueden causar ganancia de peso.
Aparte del hecho de que corrigiendo estas situaciones se puede mejorar la obesidad, la presencia de un incremento en el peso corporal puede complicar el manejo de otras enfermedades.
Mecanismos neurobiológicos
[editar]Flier[38] resume los muchos posibles mecanismos fisiopatológicos involucrados en el desarrollo y mantenimiento de la obesidad.
Este campo de investigación ha sido casi inalcanzable hasta el descubrimiento de las leptinas en 1994, gracias al cual se dilucidado muchos otros mecanismos hormonales que participan en la regulación del apetito y consumo de alimentos, así como en los patrones de almacenamiento en el tejido adiposo y en el desarrollo de resistencia a la insulina.[cita requerida]
Desde el descubrimiento de las leptinas, se han estudiado otros mediadores como las ghrelinas, orexinas, PYY 3-36, colecistoquinina, adiponectina y las adipoquinas, que son mediadores producidos por el tejido adiposo; se piensa que su acción se modifica con muchas enfermedades relacionadas con la obesidad.[cita requerida]
Las leptinas y ghrelinas se consideran complementarias en su influencia sobre el apetito, las ghrelinas, producidas por el estómago, modulan el control del apetito a corto plazo (para comer cuando el estómago está vacío y para parar con el estómago está lleno). La leptina es producida por el tejido adiposo para señalizar las reservas de grasa almacenadas en el organismo y mediar el control del apetito a largo plazo (para comer más cuando las reservas de grasa están bajas y menos al de las reservas de grasa son altas). Aunque la administración de leptinas puede ser efectiva en un pequeño grupo de sujetos obesos quienes son deficientes de leptina, muchos más individuos obesos parecen ser resistentes a la leptina. Esta resistencia explica en parte porqué la administración de leptinas no ha mostrado ser eficiente en suprimir el apetito en la mayoría de los sujetos obesos.
Mientras que la leptina y la ghrelina son producidas periféricamente, su control del apetito es a través de sus acciones sobre sistema nervioso central. En particular, estas y otras hormonas relacionadas con el apetito, actúan sobre el hipotálamo, una región del cerebro, central en la regulación del consumo de alimentos y el gasto de energía. Hay varios círculos dentro del hipotálamo, que contribuyen con este rol de integración del apetito, siendo la vía de la melanocortina la mejor comprendida.[38]
El circuito comienza en el núcleo arcuato del hipotálamo, que tiene salidas al hipotálamo lateral (HL) y ventromedial (HVM), los centros de la alimentación y la saciedad en el cerebro respectivamente.[39]
El núcleo arcuato contiene dos grupos distintos de neuronas.[38] El primer grupo coexpresa neuropéptido Y (NPY) y el péptido relacionado agouti (AgRP) y recibe señales estimulatorias del hipotálamo lateral y señales inhibitorias del hipotálamo ventromedial. El segundo grupo coexpresa proopiomelanocortina (POMC) y transcritos regulados por cocaína y anfetamina (CART) y recibe señales estimulatorias del hipotálamo ventromedial y señales inhibitorias del hipotálamo lateral.
Consecuentemente, las neuronas NPY/AgRP estimulan la alimentación e inhiben la saciedad, mientras que las neuronas POMC/CART, estimula la saciedad e inhiben la alimentación. Ambos grupos de neuronas del núcleo arcuato son reguladas en parte por la leptina. La leptina inhibe el grupo NPY/AgRP, mientras que estimula el grupo POMC/CART. Por lo tanto una deficiencia en la señalización por leptina, vía deficiencia de leptina o resistencia a la leptina, conduce a una sobrealimentación y puede dar cuenta por algunas formas de obesidad genética y adquirida.
Aspectos microbiológicos
[editar]El rol de las bacterias y arqueas que colonizan el tracto digestivo en el desarrollo de la obesidad ha comenzado a ser recientemente objeto de investigación. Las bacterias participan en la digestión (especialmente de ácidos grasos y polisacáridos), y alteraciones en la proporción 10 cintas pueden explicar por qué ciertas personas son más propensas a ganar peso que otras.
En el tracto digestivo humano, las bacterias generalmente son miembros del filo de los bacteroides o de los firmicutes. En la gente obesa, existe una abundancia relativa de firmicutes (los cuales causan una absorción de energía relativamente alta), lo cual es restaurado por la pérdida de peso. A partir de estos resultados no se puede concluir aún si este desequilibrio es la causa de la obesidad o es un efecto.[40] Microorganismos que se especula que se asocia con la obesidad incluyen la arquea Methanobrevibacter smithii.[41][42]
Determinantes sociales
[editar]Algunos cofactores de la obesidad, son resistentes a la teoría de que la epidemia es un nuevo fenómeno. En particular, un cofactor de clase que aparece de manera coherente a través de muchos estudios. Comparando el patrimonio neto, con el índice de masa corporal, un estudio de 2004[43] encontró que en Estados Unidos, los sujetos obesos son la mitad de ricos que los delgados.
Cuando se compararon diferenciales en el ingreso, la inequidad persistió, los sujetos delgados fueron por herencia más ricos que los obesos. Una tasa mayor de un bajo nivel de educación y tendencias a depender de comidas rápidas baratas es visto como una razón por la cual estos resultados son tan diferentes. Otro estudio encontró que mujeres quienes se casaban dentro de un estatus más alto son de forma predecible más delgadas que las mujeres quienes se casan dentro de un estatus más bajo.
Un estudio de 2007, de 32 500 niños de la cohorte original del estudio Framingham, seguidos por 32 años indicaron que el IMC cambia en amigos, hermanos o esposos sin importar la distancia geográfica. La asociación fue más fuerte entre amigos mutuos y menor entre hermanos y esposos (aunque estas diferencias no fueron estadísticamente significativas). Los autores concluyeron a partir de estos resultados que la aceptación de la masa corporal juega un papel importante en los cambios de la talla corporal.[44]
Respecto a los índices de masa corporal (IMC) en las localidades rurales, los análisis longitudinales más recientes sobre las tendencias globales en el IMC, según el área de residencia (rural y urbana), señalan que más del 80 % del alza en el promedio del IMC en regiones de bajos y medianos ingresos se debe a su incremento en las áreas rurales, lo cual afecta más a las mujeres y está ocurriendo a la misma velocidad, o incluso más rápidamente, que en la zonas urbanas de dichas regiones (NCD Risk Factor Collaboration, 2019).[45]
Factores del medio ambiente
[editar]Mientras frecuentemente podría parecer obvio por qué un cierto individuo engorda, es más difícil entender por qué el peso promedio de cierta sociedad ha estado recientemente aumentando. Mientras que las causas genéticas son centrales para comprender la obesidad, estas no pueden explicar completamente por qué una cultura engorda más que otra.
Esto es más notable en los Estados Unidos. En los años justo después de la Segunda Guerra Mundial hasta 1960 el peso promedio por persona se incrementó, pero pocos fueron obesos. En las dos y media décadas desde 1980, el crecimiento en la tasa de obesidad se aceleró marcadamente y esta cada vez más convirtiéndose en un problema de salud pública.
Existe un número de teorías para explicar la causa de este cambio desde 1980. La más creíble es la combinación de varios factores.
- Pérdida de actividad: la gente obesa está menos activa en general que la gente delgada y no precisamente por su obesidad. Un incremento controlado en el consumo de calorías de la gente delgada no los hace menos activos, correspondientemente cuando la gente obesa pierde peso no comienzan a ser más activos. El cambio de peso no afecta los niveles de actividad.[46]
- Costo relativo más bajo de los alimentos: cambios masivos en las políticas agrícolas en los Estados Unidos y América han conducido a una disminución en los precios de los alimentos a nivel de los consumidores, como en ningún momento en la historia. En el debate actual acerca de las políticas comerciales se destacan desacuerdos sobre los efectos de los subsidios. En los Estados Unidos, la producción de maíz, soya, trigo y arroz está subsidiado a través de la llamada US Farm Bill. El maíz y la soya, los cuales son la principal fuente de azúcar y grasas en los alimentos procesados, son por lo tanto más baratos comparados con las frutas y los vegetales.[47]
- Mercadotecnia incrementada: esta también ha jugado un papel importante. Al inicio de los años 1980, la administración Reagan en los Estados Unidos levantó la mayoría de las regulaciones referentes a las propagandas dirigidas a niños sobre dulces y comida rápida. Como resultado de esto, el número de propagandas vistas por el promedio de los niños se incrementó grandemente y una larga proporción de estos consumieron comidas rápidas y dulces.[48]
- El cambio en la fuerza de trabajo: cada año un mayor porcentaje de la población pasa su día completo de trabajo detrás de un escritorio o una computadora, sin hacer virtualmente ningún ejercicio. Se ha incrementado el consumo de alimentos congelados densos en calorías que se cocinan en el horno de microondas (muy cómodos) y se ha fomentado la producción de snacks cada vez más elaborados.
- Una causa social que muchos creen que juega un rol es el incremento en el número de familias con dos ingresos, en las cuales ninguno de los padres permanece en el hogar para cuidar la casa. Esto incrementa el número de restaurantes y comidas para llevar.
- La expansión incontrolada de las ciudades puede ser un factor: la tasa de obesidad se incrementa en la medida en que la expansión de las ciudades aumenta, posiblemente debido a que existe menos tiempo para caminar y para cocinar.[49]
- Desde 1980 los restaurantes de comida rápida han visto un crecimiento dramático en términos del número de ventas y consumidores atendidos. Comidas a bajo costo y una intensa competencia por una porción del mercado, ha conducido a un incremento en el tamaño de las porciones, como por ejemplo, las porciones de las papas fritas de McDonald's, aumentaron desde las 200 calorías en 1960 hasta más de 600 calorías hoy en día.
Menopausia
[editar]La menopausia produce cambios en la distribución de la grasa corporal y en la oxidación del tejido adiposo. El aumento de grasa abdominal y visceral de la postmenopausia se acompaña con aumento de la capacidad antioxidante a causa del cambio hormonal mientras que la edad no tiene influencia. Sin embargo, la capacidad antioxidante tiene una correlación lineal con la edad, pero no con la masa grasa troncular.[50]
En mujeres inicialmente premenopáusicas que fueron seguidas durante 4 años a lo largo de la transición menopáusica, se comunicó un aumento de grasa subcutánea abdominal asociado con la edad, mientras que la menopausia se acompaña de un incremento en la masa grasa corporal total y en la masa grasa visceral.[51] El estudio estadounidense SWAN relaciona el incremento de la grasa visceral durante la menopausia con los cambios en la testosterona biodisponible.[52]
El exceso de peso corporal (sobrepeso y obesidad) produce mayor alteración en el Índice de Kupperman, metabolismo, sueño y calidad de vida.[53][54][55][56] Las mujeres menopáusicas obesas tienen, además, mayor prevalencia de problemas con su sexualidad, relacionados consigo mismas y con factores relacionados con sus parejas. [57] [58]
Cuadro clínico
[editar]Efectos sobre la salud y enfermedades asociadas
[editar]
La OMS señala que «El sobrepeso y la obesidad son el quinto factor principal de riesgo de defunción en el mundo. Cada año fallecen por lo menos 2 800 000 (dos millones ochocientas mil) personas adultas como consecuencia del sobrepeso o la obesidad. Además, el 44 % de la carga de diabetes, el 23 % de la carga de cardiopatías isquémicas y entre el 7 y el 41 % de la carga de algunos cánceres son atribuibles al sobrepeso y la obesidad».[59]
Un gran número de condiciones médicas han sido asociadas con la obesidad y las consecuencias sobre la salud son el resultado de un incremento de la grasa corporal: (artrosis, apnea del sueño, diabetes, cáncer, enfermedades cardiovasculares, esteatosis hepática no alcohólica).[60]
La mortalidad está incrementada en la obesidad: con un IMC mayor de 32, están asociados con un doble riesgo de muerte.[61]
Existen alteraciones en la respuesta del organismo a la insulina con (resistencia a la insulina), un estado pro inflamatorio y una tendencia incrementada a la trombosis (estado pro trombótico).[60]
La asociación con otras enfermedades puede ser dependiente o independiente de la distribución del tejido adiposo. La obesidad central (u obesidad caracterizada por un radio cintura cadera alto), es un factor de riesgo importante para el síndrome metabólico, el cúmulo de un número de enfermedades y factores de riesgo que predisponen fuertemente para la enfermedad cardiovascular. Estos son diabetes mellitus tipo dos, hipertensión arterial, niveles altos de colesterol y de triglicéridos en la sangre (hiperlipidemiacombinada).[62]
Además del síndrome metabólico, la obesidad también se correlaciona con otras complicaciones diversas. Pero aún no se ha determinado hasta qué punto la obesidad es causa directa de algunas de estas dolencias o si tienen alguna otra causa (por ejemplo, sedentarismo).[cita requerida]
- Cardiovascular: insuficiencia cardíaca congestiva, corazón aumentado de tamaño y las arritmias y mareos asociados, cor pulmonar, várices y embolismo pulmonar.
- Endocrino: síndrome de ovario poliquístico, trastornos menstruales e infertilidad.[63]
- Gastrointestinal: enfermedad de reflujo gastro-esofágico, hígado graso, colelitiasis, hernia y cáncercolorectal.
- Renal y génito-urinario: disfunción eréctil,[64] incontinencia urinaria, insuficiencia renal crónica,[65] hipogonadismo (hombres), cáncer mamario (mujeres), cáncer uterino (mujeres),
- Obstétrico: sufrimiento fetal agudo con muerte fetal intrauterina.
- Tegumentos (piel y apéndices): estrías, acantosis nigricans, linfedema, celulitis, forúnculos, intertrigo.
- Músculo esquelético: hiperuricemia (que predispone a la gota), pérdida de la movilidad, osteoartritis, dolor de espalda.
- Neurológico: accidente cerebrovascular, meralgia parestésica, dolores de cabeza, síndrome del túnel del carpo; deterioro cognitivo,[66][67] demencia[68] y depresión;[69] hipertensión intracraneal idiopática.
- Respiratorio: disnea, apnea obstructiva del sueño o síndrome de Pickwick, y asma.
- Psicológico: depresión, baja autoestima, desorden de cuerpo dismórfico, estigmatización social. En efecto, los niños con obesidad son particularmente proclives a sufrir acoso escolar (bullying); en tanto que en el caso de las chicas la estigmatización es tan fuerte que conlleva trastornos alimentarios como la anorexia y la bulimia; más si se ve reforzado por los estereotipos impuestos por los concursos de belleza.
Mientras que ser gravemente obeso tiene muchas complicaciones de salud, quienes tienen sobrepeso también enfrentan un pequeño incremento en la mortalidad o morbilidad. Por otra parte algunos estudios han encontrado que la osteoporosis ocurre menos en personas ligeramente obesas sugiriendo que la acumulación de grasa sobre todo visceral, que se mide con la circunferencia abdominal, es un factor protector para la mineralización ósea.[70]
Diagnóstico
[editar]En forma práctica, la obesidad puede ser diagnosticada típicamente midiendo el índice de masa corporal (IMC), pero también en términos de su distribución de la grasa mediante la circunferencia de la cintura o la medida del índice cintura/cadera. Además, la presencia de obesidad necesita ser considerada en el contexto de otros factores de riesgo y comorbilidades asociadas (otras condiciones médicas que podrían influir en el riesgo de complicaciones).[6]
IMC
[editar]El índice de masa corporal es un método simple y ampliamente usado para estimar la proporción de grasa corporal.[71] El IMC fue desarrollado por el estadístico y antropometrista belga Adolphe Quetelet.[72] Este es calculado dividiendo el peso del sujeto (en kilogramos) por el cuadrado de su altura (en metros), por lo tanto es expresado en kg/m².
Los organismos gubernamentales en Estados Unidos determinan el sobrepeso y la obesidad usando el índice de masa corporal (IMC), utilizando el peso y altura para determinar la grasa corporal. Un IMC entre 25 y 29,9 es considerado sobrepeso y cualquier valor sobre 30 es obesidad. Individuos con un IMC por encima de 30 incrementan el riesgo de varios peligros para la salud.[73]
La OMS (Organización Mundial de la Salud) establece una definición comúnmente en uso con los siguientes valores, acordados en 1997, publicados en 2000 y ajustados en el 2010:[74]
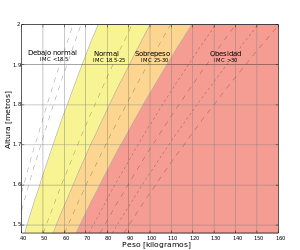

- IMC menos de 18,5 es por debajo del peso normal.
- IMC de 18,5-24,9 es peso normal
- IMC de 25,0-29,9 es sobrepeso.
- IMC de 30,0-34,9 es obesidad clase I.
- IMC de 35,0-39,9 es obesidad clase II.
- IMC de 40,0 o mayor es obesidad clase III, grave (o mórbida).
- IMC de 35,0 o mayor en la presencia de al menos una u otra morbilidad significativa es también clasificada por algunas personas como obesidad mórbida.[3][75][76]
En un marco clínico, los médicos toman en cuenta la raza, la etnia, la masa muscular, edad, sexo y otros factores que pueden afectar a la interpretación del índice de masa corporal. El IMC sobreestima la grasa corporal en personas muy musculosas, y por otra parte la grasa corporal puede ser subestimada en personas que han perdido masa muscular y ósea (muchos ancianos).[6] La obesidad leve como es definida según el IMC, no es un factor de riesgo cardiovascular y por lo tanto el IMC no puede ser usado como un único predictor clínico y epidemiológico de la salud cardiovascular.[77]
Circunferencia de cintura
[editar]El IMC no tiene en cuenta las diferencias entre los tejido adiposo y tejido magro; tampoco distingue entre las diferentes formas de adiposidad, algunas de las cuales pueden estar asociadas de forma más estrecha con el riesgo cardiovascular.
El mejor conocimiento de la biología del tejido adiposo ha mostrado que la obesidad central (obesidad tipo masculina o tipo manzana) tiene una mayor relación con la enfermedad cardiovascular, que el IMC aislado.[78]
La circunferencia de cintura absoluta (>102 cm en hombres y >88 cm en mujeres) o el índice cintura-cadera (>0,9 para hombres y >0,85 para mujeres)[78] son usados como medidas de obesidad central.
En una cohorte de casi 15 000 sujetos del estudio National Health and Nutrition Examination Survey (NHANES) III,[79] la circunferencias cintura explicó significativamente mejor que el IMC los factores de riesgo para la salud relacionados con la obesidad cuando el síndrome metabólico fue tomado como medida.[80]
Grasa corporal
[editar]Una vía alternativa para determinar la obesidad es medir el porcentaje de grasa corporal. Médicos y científicos generalmente están de acuerdo en que un hombre con más del 25 % de grasa corporal y una mujer con más de 30 % de grasa corporal son obesos.
Sin embargo, es difícil medir la grasa corporal de forma precisa. El método más aceptado ha sido el de pesar a las personas bajo el agua, pero la pesada bajo el agua es un procedimiento limitado a laboratorios con equipo especial. Los métodos más simples para medir la grasa corporal son el método de los pliegues cutáneos, en el cual un pellizco de piel es medido exactamente para determinar el grosor de la capa de grasa subcutánea; o el análisis de impedancia bioeléctrica, llevado a cabo por especialistas clínicos asiduamente. Su uso rutinario es desaconsejado.[81] Otras medidas de grasa corporal incluyen la tomografía computarizada, la resonancia magnética y la absorciometría de rayos x de energía dual.[81]
Factores de riesgo y morbilidades asociadas
[editar]La presencia de factores de riesgo y enfermedad asociados con la obesidad también son usados para establecer un diagnóstico clínico. La coronariopatía, la diabetes tipo 2 y la apnea del sueño son factores de riesgo que constituyen un peligro para la vida que podría indicar un tratamiento clínico para la obesidad.[6] Hábito tabáquico, hipertensión, edad e historia familiar son otros factores de riesgo que podrían indicar tratamiento.[6]
Tratamiento
[editar]Es necesario tratar adecuadamente las enfermedades subyacentes, si existen. A partir de aquí depende de buscar el equilibrio, mediante ajustes en el estilo de vida, lo cual sobrepasa las recomendaciones dietéticas.
La causa principal de la obesidad y del exceso de grasa corporal en general es altos niveles de azúcar en la sangre. La prueba de ello es que más del 85 % de los diabéticos en el mundo son obesos o tienen sobrepeso, y la diabetes y la obesidad se han propagado como una epidemia en las últimas décadas prácticamente a la par. Ello por sí solo demuestra incontrovertiblemente una relación favorable entre los niveles de grasa corporal y los niveles de azúcar en la sangre de un individuo.
Si bien niveles de azúcar en sangre entre 70 a 110 mg/dL son llamados «normales», ello no significa que sean «buenos» para la salud del organismo. Niveles por encima de 85 mg/dL ya representan un alto riesgo de desarrollar obesidad y diabetes en el futuro. Por lo tanto, el único tratamiento lógico para la obesidad es reducir esos niveles por debajo de 85 mg/dL.
Por mucho tiempo se ha creído que el exceso de grasa corporal en un organismo humano se debe a un «superávit calórico», y que la clave para eliminarlo es un «déficit calórico». Sin embargo, hoy en día se sabe que los regímenes con déficit calórico en general no funcionan más que para perder peso de musculatura, y que incluso pueden forzar al cuerpo humano a aferrarse aún más a las reservas lipídicas. [cita requerida]
El principal tratamiento dietético para la obesidad es reducir la grasa corporal por medio de evitar a toda costa los alimentos con elevado índice glucémico (que suben mucho el azúcar en la sangre), especialmente el trigo transgénico, el maíz, el arroz y en cuarto lugar el azúcar blanco, así como las bebidas gaseosas o de cola, ya sean azucaradas o dietéticas. También se debe considerar que existen una cantidad de sustancias que reducen el metabolismo del cuerpo y por lo tanto tienden a desregular los niveles de azúcar en la sangre, como son: el aspartamo (edulcorante artificial extremadamente dañino), los aceites hidrogenados, flúor, aluminio (encontrado en la soja transgénica), lactosa (encontrada en la leche de vaca) e incluso fructosa (no se debe consumir frutas con elevadas cantidades de fructosa si se pretende perder grasa corporal, contrario a la recomendación generalizada de que la fruta es «saludable»).
Lamentablemente la mayoría de la población piensa que el tratamiento para el sobrepeso y la obesidad es simplemente «comer menos» debido a la difundida teoría errónea de que la cantidad de grasa corporal depende del equilibrio calórico del organismo, cuando en realidad no depende de otra cosa que no sean los niveles de azúcar en la sangre. Con el objetivo de reducir el consumo de calorías, la población tiende a comprar alimentos «bajos en grasa» y, en consecuencia, altos en carbohidratos refinados. La teoría de que lo más importante para bajar de grasa es el índice glucémico de los alimentos no está tan difundida, y por ello casi nadie sabe que un pedazo de pan sube aún más el azúcar en la sangre que la misma cantidad de azúcar blanco. Por lo tanto, el consumo masivo de trigo es una de las principales causas de obesidad a nivel mundial, ya que casi nadie es consciente de lo extremadamente peligroso que es consumirlo a diario en los almuerzos y cenas.
Protocolos clínicos
[editar]En una guía de práctica clínica del colegio americano de médicos, se hacen las siguientes cinco recomendaciones:[82]
- Las personas con un índice de masa corporal mayor de 30 deberían recibir consejos sobre nutrición, ejercicio y otros factores del comportamiento relevante para ser intervenidos y establecer una meta realista para la pérdida de peso.
- Si esta meta no es conseguida, debe ser ofrecida la fármacoterapia. Los pacientes necesitan ser informados de la posibilidad de efectos secundarios de los medicamentos y de la ausencia de información acerca de la seguridad y eficacia a largo plazo de los mismos.
- La terapia con medicamentos puede consistir de sibutramina,[nota 1] orlistat, fentermina, dietilpropión, fluoxetina, y bupropiona. Para los casos más graves de obesidad, drogas más fuertes tales como anfetaminas y metanfetaminas puede ser usadas de forma selectiva. La herencia no es suficiente para recomendar sertralina, topiramato o zonisamida.
- En pacientes con IMC mayor de 40 que fallen en alcanzar su meta en pérdida de peso (con o sin medicación) y quienes desarrollan complicaciones relacionadas con obesidad, puede estar indicada la referencia a cirugía bariátrica. Los pacientes deben ser advertidos de las complicaciones potenciales.
- Aquellas personas que requieran cirugía bariátrica deberán ser remitidos a centros de referencia de alto volumen, pues la evidencia sugiere que los cirujanos que realizan frecuentemente estos procedimientos, es decir que tiene mayor práctica y experiencia en los mismos, tienen menos complicaciones.
Una guía para la práctica clínica por la US Preventive Services Task Force (USPSTF), concluyó que la evidencia es insuficiente para hacer una recomendar a favor o en contra del consejo rutinario sobre conducta para promover una alimentación saludable en pacientes no seleccionados en establecimientos de atención primaria, sin embargo este consejo intensivo acerca de la conducta alimentaria está recomendado en aquellos pacientes con hiperlipidemia y otros factores de riesgo conocidos para enfermedades cardiovasculares y enfermedades crónicas relacionadas. La asesoría puede ser llevada a cabo por clínicos de atención primaria o por referencia a otros especialistas tales como nutricionistas o dietistas.[83][84]
Ejercicio
[editar]El ejercicio requiere energía (calorías). Las calorías son almacenadas en la grasa corporal. Durante el ejercicio aeróbico prolongado el organismo consume inicialmente sus reservas de grasa a fin de proveer energía (esto no es correcto de acuerdo al conocimiento científico actual). Los músculos más grandes en el organismo son los músculos de las piernas y naturalmente estos queman la mayoría de las calorías, lo cual hace que el caminar, correr y montar en bicicleta estén entre las formas más efectivas de ejercicio para reducir la grasa corporal.
Un metaanálisis de ensayos aleatorios controlados realizado por la International Cochrane Collaboration, encontró que "el ejercicio combinado con dieta resulta en una mayor reducción de peso que la dieta aislada".[85]
Alimentación
[editar]En general, el tratamiento dietético de la obesidad se basa en reducir la ingesta de alimentos. Se han propuesto varios abordajes dietéticos, algunos de los cuales se han comparado mediante ensayos aleatorios controlados:
Un estudio en el que se compararon durante 6 meses las dietas Atkins, de la Zona, Weight Watchers y Ornish encontró los siguientes resultados:[86]
- Los cuatro regímenes generaron una pérdida de peso modesta, pero estadísticamente significativa, en el transcurso de 6 meses.
- Aunque la dieta Atkins genera las mayores pérdidas de peso en las 4 primeras semanas, las pérdida de peso al finalizar el estudio fueron independientes del tipo de dieta seguida".
- La mayor tasa de abandono de los grupos que realizando las dietas Atkins y Ornish, sugiere que muchos individuos encuentran que estas dietas son demasiado difíciles de seguir.
Un meta-análisis de estudios al azar controlados concluyó que «comparado con el tratamiento usual, el asesoramiento dietético produce una modesta pérdida de peso que disminuye con el tiempo».[87]
Baja ingesta de carbohidrato contra baja ingesta de grasa
[editar]Muchos estudios se han enfocado en regímenes que reducen las calorías vía ingesta baja en carbohidratos (la dieta Atkins, la dieta de la Zona) contra ingesta baja en grasas (la dieta LEARN, la dieta Ornish). El Nurses' Health Study, un estudio observacional por cohortes, encontró que las dietas baja en carbohidratos basadas en fuentes vegetales de grácil proteína está asociadas con menos coronariopatía.[88]
Un metaanálisis de estudios aleatorios controlados por el International Cochrane Collaboration realizado en el 2002 concluyó que[89] la alimentación restringida en grasas no es mejor que la restringida en calorías para alcanzar una pérdida de peso a largo plazo en personas con sobrepeso u obesidad.
Un metaanálisis más reciente que incluyó estudios controlados publicados después de la revisión de Cochrane,[90][91][92] encontró que "las dietas bajas en carbohidratos, en las que no se restringe la energía parecen ser al menos tan efectiva como en las dietas bajas en grasa con restricción de la energía en indios y una pérdida de peso hasta por un año. Sin embargo, cambios potencialmente favorables en los niveles de triglicéridos y HDL colesterol deben ser pesados contra cambios potencialmente desfavorables en el nivel de LDL colesterol, cuando se usen dietas bajas en carbohidrato para inducir una pérdida de peso".[93]
El estudio Women's Health Initiative Randomized Controlled Dietary Modification Trial encontró[94] que una dieta con un total de 20 % de la energía proveniente de la energía y un incremento en el consumo de vegetales y frutas hasta de al menos 5 raciones diarias y granos de hasta al menos 6 raciones diarias resultó en: no hubo reducción en la enfermedad cardiovascular,[95] hubo una reducción no significativa del cáncer de mama invasivo[96] y no hubo reducción en el cáncer colorectal.[97]
Recientes estudios aleatorios controlados adicionales han encontrado que: una comparación de las dietas Atkins, de la Zona, Ornish y LEARN en mujeres premenopausicas, encontró los mayores beneficios a partir de la dieta Atkins.[96]
Para la elección de la alimentación de una persona específica se puede tener en cuenta la medición de la secreción individual de insulina. En adultos jóvenes «la reducción de la carga glicémica (carbohidratos) puede no ser especialmente importante para alcanzar la pérdida de peso entre individuos con una alta secreción de insulina».[98] Esto es coherente con estudios previos de pacientes diabéticos en los cuales regímenes bajos en carbohidratos fueron más beneficiosos.[99][100]
Índice glicémico bajo
[editar]«El factor índice glicémico es una clasificación de los alimentos ricos en carbohidratos basada en su efecto total sobre los niveles plasmáticos de glucosa. Alimentos con un índice glucémico bajo, tales como las lentejas, proveen una fuente de glucosa más constante y lenta al torrente sanguíneo, por lo tanto estimulan menos la liberación de insulina que los alimentos con índice glicémico alto, tales como el pan blanco».[101][102]
La carga glucémica es «el producto matemático del índice glicémico y de la cantidad de carbohidratos».[101][102]
Un estudio aleatorio controlado, que comparó cuatro regímenes alimenticios que variaban en la cantidad de carbohidratos y el índice glicémico, encontró resultados complicados:[103]
- Dieta 1 y 2 fueron altas en carbohidratos (55 % del total del consumo de energía).
- Dieta 1 fue de alto Índice glicémico
- Dieta 2 fue de bajo Índice glicémico
- Dieta 3 y 4 fueron altas en proteínas (25 % del total del consumo en energía).
- Dieta 3 fue de alto Índice glicémico
- Dieta 4 fue de bajo Índice glicémico
En las dietas 2 y 3 perdieron la mayor cantidad de peso y masa grasa; sin embargo, las lipoproteínas de baja densidad cayeron en la dieta dos y aumentaron en la dieta tres. Por lo tanto los autores concluyeron que las ingestas altas en carbohidratos de bajo índice glicémico fueron las más favorables.
Un meta-análisis realizado por Cochrane Collaboration concluyó que los regímenes de índice glicémico bajo o bajas cargas y se indica conducen a más pérdida de peso y mejor perfil lipídico. Sin embargo, las dietas de índice glicémico bajo y carga y cínica baja fueron agrupadas juntas y no se trató de separar el efecto de la carga versus el índice.[104]
Medicamentos
[editar]El tratamiento farmacológico de la obesidad tiene un papel coadyuvante y normalmente se justifica en pacientes con un IMC igual o mayor a 30 kg/m² o en pacientes con factores de riesgo (diabetes o dislipidemias) con un IMC igual o mayor a 27 kg/m².
Generalmente, los fármacos utilizados se dividen en tres grandes grupos:
- los fármacos anorexígenos: noradrenérgicos, serotoninérgicos o de acción mixta (sibutramina,[nota 1] fluoxetina),
- los fármacos o sustancias que: inhiben la absorción de nutrientes o de las grasas (orlistat, chitosan) y
- un tercer grupo heterogéneo: compuesto por los moduladores del metabolismo de los carbohidratos (picolinato de cromo, ginseng),[105][106] estimuladores del gasto calórico (cafeína, alcaloides de efedra), reductores de la síntesis de grasa por aumento de la oxidación (L-carnitina, ácido hidroxicítrico)[107][108][109][110] y los estimuladores de la saciedad (plántago, glucomanan).[111]
La medicación más comúnmente prescrita para la obesidad resistente al ejercicio/dieta es el orlistat (Xenical, el cual reduce la sesión intestinal de grasas inhibiendo la lipasa pancreática) y sibutramina[nota 1] (reductil, Meridia, un anorexígeno supresor del apetito). La pérdida de peso con estas drogas es modesta y a largo plazo la pérdida promedio de peso con el orlistat es de 2,9 kg, con la sibutramina 4,2 kg y con el rimonabant 4,7 kg. El orlistat y el rimonabant llevan a una reducción en la incidencia de diabetes, y todas las drogas tienen algún efecto sobre las lipoproteínas (diferentes formas de colesterol).
Sin embargo, existe poca información sobre las complicaciones a largo plazo de la obesidad, tales como los infartos. Todas las drogas tienen efectos secundarios y contraindicaciones potenciales.[112] Comúnmente las drogas para pérdida de peso se usan por un período determinado y se descontinuan o se cambian por otro agente si no se obtiene el beneficio esperado, tal como una pérdida de peso menor de 5 % del total del peso corporal en un periodo de 12 semanas en el caso del orlistat.[81]
Un meta-análisis de estudios controlados al azar realizado por International Cochrane Collaboration, concluyó que en pacientes diabéticos la fluoxetina, el orlistat y la sibutramina,[nota 1] podrían conseguir una significativa aunque modesta pérdida de peso entre 12-57 semanas, con beneficios a largo plazo sobre la salud no muy claros.[113]
La obesidad también puede influir sobre la elección de las drogas para el tratamiento de la diabetes. La metformina puede conducir a una leve reducción de peso (en oposición a las sulfonilureas e insulina) y ha sido demostrado que reduce el riesgo de enfermedad cardiovascular en los diabéticos tipo dos obesos.[114] Las tiazolidinedionas, pueden causar una ligera ganancia de peso, pero disminuyen la «patológica» grasa abdominal y pueden por lo tanto ser usadas en diabéticos con obesidad central.[115]
Cirugía bariátrica
[editar]La cirugía bariátrica (o «cirugía para pérdida de peso») es el conjunto de las intervenciones quirúrgicas usadas en el tratamiento de la obesidad mórbida, es decir, normalmente es indicada para pacientes con un IMC igual o mayor a 40 kg/m² o en pacientes con factores de riesgo o asociaciones comórbidas con un IMC igual o mayor a 35 kg/m².[116] Como toda intervención quirúrgica pueden producirse a complicaciones y la cirugía bariátrica las tiene frecuentes, por lo que debe ser considerada como el último recurso cuando la modificación dietética y el tratamiento farmacológico no han sido exitosos. El resultado de la cirugía bariátrica depende de varios mecanismos, la propuesta más común es la reducción de volumen del estómago (por ejemplo con una cinta gástrica ajustable), produciendo así una sensación de saciedad temprana y reducción de la ingesta, mientras otros procedimientos (como el baipás gástrico) también reducen la longitud del tracto digestivo con la que la comida entra en contacto, reduciendo directamente la absorción. La cirugía en la que se emplea la cinta o banda es reversible mientras que las operaciones en las que se acortan el estómago o intestino no lo son. Algunos procedimientos pueden ser realizados laparoscópicamente.[117]
Dos grandes estudios han demostrado una relación mortalidad/beneficio a partir de la cirugía bariátrica con una marcada disminución en el riesgo de sufrir diabetes mellitus, enfermedades cardiovasculares y cáncer.[118][119] La pérdida de peso fue mayor en los primeros meses después de la cirugía, pero el beneficio se mantuvo a largo plazo. En uno de los estudios hubo un incremento inexplicable en las muertes por accidentes y suicidios que no pesó más que el beneficio en términos de prevención de enfermedad. La cirugía baipás gástrico fue aproximadamente dos veces más efectiva que el procedimiento de la banda gástrica ajustable.[119]
Pronóstico
[editar]Un estudio realizado a personas mayores de cuarenta años de edad por el Framinghan Heart Study de 1948 a 1990 reveló que en aquellos pacientes con sobrepeso (IMC de 24 a 29.9 kg/m²) no fumadores tuvieron una esperanza de vida menor a la media de 3,3 años para las mujeres y 3,1 años para los hombres. En pacientes obesos (IMC mayor a 30 kg/m²) no fumadores obtuvieron 7,1 años menos en las mujeres y 5,8 años menos en los hombres. Los pacientes obesos fumadores tuvieron una esperanza de vida menor a la media de los fumadores no obesos de 7,2 años para las mujeres y 6,7 años para los hombres y en comparación a la media de los que no fumaban y eran de peso normal fue una diferencia de 13,3 años para las mujeres y 13,7 para los hombres.[120]
Profilaxis
[editar]La obesidad se puede prevenir y tratar buscando el equilibrio en la ingesta de calorías con una dieta equilibrada teniendo en cuenta los aportes calóricos de los alimentos. Se sabe que cada 250 gramos de grasa equivalen a 2250 kilocalorías, y cada gramo de grasa equivale a 9 kcal. Si existe un exceso de grasa corporal, se debe calcular la energía (medida en calorías) que representan y disminuirla en la ingesta alimentaria durante un período adecuado.
Un método se basa en estimar el aporte de energía de la dieta (energía de metabolización) a partir de su contenido en macronutrientes (y de etanol, en el caso de incluir bebidas alcohólicas). Esta energía de metabolización se calcula a partir de los factores de Atwater,[121] que solamente son válidos para la dieta y no para alimentos particulares. Estos factores se recogen en la tabla siguiente:
| Nutriente/compuesto | Energía (kcal/g) |
|---|---|
| Grasa | 9,0 |
| Alcohol | 7,0 |
| Proteína | 4,0 |
| Carbohidrato | 4,0 |
Así, un régimen diario que aporte un total de 100,6 g de proteínas, 93,0 g de grasa y 215,5 g de carbohidratos, proporcionará una energía de, aproximadamente, 2101 kcal.
En cuanto a alimentos, en la tabla siguiente se recogen algunos factores de Atwater que permiten estimar la energía que aportarían tras su metabolización:[122]
| Alimento | Proteína (kcal/g) | Grasa (kcal/g) | Carbohidrato (kcal/g) |
|---|---|---|---|
| huevo | 4,36 | 9,02 | 3,68 |
| carne / pescado | 4,27 | 9,02 | * |
| leche / lácteos | 4,27 | 8,79 | 3,87 |
| fruta | 3,36 | 8,37 | 3,60 |
| arroz | 3,82 | 8,37 | 4,12 |
| soja | 3,47 | 8,37 | 4,07 |
También se puede conocer la energía que aportarían los alimentos a través de un dispositivo denominado «bomba calorimétrica». Con este sistema se calculan los valores de energía que habitualmente se recogen en la mayoría de las tablas de composición de alimentos. En la tabla siguiente se reflejan algunos ejemplos:
| Producto | Energía (kcal) |
|---|---|
| Leche entera (un vaso) | 156 |
| Yogur entero (124 g) | 69 |
| Manzana (una pieza mediana) | 77 |
| Taza de té con dos cucharaditas de azúcar | 67 |
Significado cultural y social
[editar]Etimología
[editar]La palabra «obeso» proviene del latín obēsus, que significa ‘corpulento, gordo o regordete’. Ēsus es el participio pasado de edere (‘comer’), con el prefijo ob agregado a este. En latín clásico, este verbo se encuentra solamente en la forma de participio pasado.[123]
Historia
[editar]

En numerosas culturas humanas, la obesidad estuvo asociada con atractivo físico, fuerza y fertilidad especialmente la femenina. Algunos de los primeros artefactos culturales conocidos, como las figuritas de Venus, son estatuillas tamaño bolsillo representando una figura femenina obesa. Aunque su significado cultural no está registrado, su amplio uso por todas las culturas prehistóricas mediterráneas y europeas sugiere un rol central para la forma femenina obesa y el uso en rituales mágicos sugiere la aprobación cultural de (y quizás la reverencia por) esta forma corporal. Esto es más probable que se debiera a su habilidad para lidiar fácilmente con niños y sobrevivencia a las hambrunas.
La obesidad fue considerada un símbolo de riqueza y alto estrato social en las culturas postneolíticas propensas a la escasez de comida o hambrunas. Esto fue visto de la misma manera hasta el período moderno temprano en las culturas europeas, pero cuando la seguridad alimentaria para la mayor parte de la población fue alcanzada, sirvió más como una muestra visible de «lujuria por la vida», gula e inmersión en el reino de lo erótico. Este fue especialmente el caso en las artes visuales, tales como las pinturas de Rubens (1577-1640), cuya representación regular de mujeres con sobrepeso hizo surgir el término descriptivo de gordura «rubensiana».
La obesidad también puede ser vista como un símbolo dentro de un sistema de prestigio. «El tipo de comida, la cantidad y la manera en la cual está servida están entre los criterios importantes de clase social. En la mayoría de las sociedades tribales, inclusive aquellas con un sistema social altamente estratificado, todo el mundo —la realeza y los plebeyos—, comían la misma clase de alimentos y si había una hambruna todo el mundo estaría hambriento. Con la siempre creciente diversidad de alimentos disponible, la comida se ha convertido no solamente en un asunto de estatus social, sino también una marca de la personalidad y el gusto individual».[124]
Cultura contemporánea
[editar]En las culturas occidentales modernas, la forma del cuerpo obeso es ampliamente considerado no atractivo y muchos estereotipos negativos están comúnmente asociados con la gente obesa. Los niños, adolescentes y adultos obesos también pueden enfrentar un pesado estigma social.[125] Los niños obesos son frecuentemente el blanco de amenazas y son con frecuencia rechazados por sus compañeros. Aunque las tasas de obesidad se incrementaron desde finales del siglo XX entre todas las clases sociales en el mundo occidental, la obesidad es frecuentemente vista como un signo de estatus socioeconómico bajo:[126] los pobres antiguos pasaban hambre y estaban flacos, los pobres modernos comen comida basura, la más barata, que los engorda.
La mayoría de las personas ha experimentado pensamientos negativos acerca de su imagen corporal, y algunos de ellos toman medidas drásticas para tratar de cambiar su forma, incluyendo la dieta, el uso de medicamentos inclusive la cirugía. No todas las culturas contemporáneas desaprueban la obesidad. Existen culturas las cuales tradicionalmente aprueban más (en diversos grados) la obesidad, incluyendo algunas culturas africanas, árabes, hindúes y en las islas del Pacífico. Especialmente en décadas recientes, la obesidad ha comenzado a ser vista más como una condición médica en la cultura occidental moderna inclusive refiriéndose como una epidemia.[127]
Recientemente ha emergido un pequeño pero creciente movimiento de aceptación de la gordura que busca cuestionar la discriminación basada en el peso. Los grupos de apoyo y aceptación de la obesidad, han iniciado un litigio para defender los derechos de las personas obesas y para prevenir su exclusión social. Autores dentro de este movimiento argumentan que el estigma social alrededor de la obesidad está fundado en la ansiedad cultural y que la preocupación pública sobre los riesgos de salud asociados con la obesidad son inapropiadamente usados como una racionalización de este estigma.[128]
Cultura popular
[editar]Varios estereotipos de personas obesas ha encontrado su vía dentro de expresión de la cultura popular. Un estereotipo común es el carácter de la persona obesa, quien tiene una personalidad cálida y fiable, sin embargo es igualmente común el estereotipo del matón vicioso y obeso (tal como Dudley Dursley de la serie de libros de Harry Potter, Nelson Muntz de Los Simpson). La glotonería y la obesidad son comúnmente representadas juntas en trabajos de ficción. En los dibujos animados, la obesidad es frecuentemente usada como efecto cómico, con personajes de dibujos animados gordos (tales como Piggy, Puerco Porky y Tummi Gummi) teniendo que escurrirse a través de espacios angostos quedando frecuentemente atascados o inclusive explotando.
Un ejemplo más inusual de humor relacionado con la obesidad es Bustopher Jones, del poema de T. S. Eliot. Bustopher Jones: The Cat About Town que figura en su libro Old Possum's Book of Practical Cats, así como en el musical Cats, quien se hizo famoso por ser un visitante regular de muchos clubes de caballeros. Debido a sus constantes almuerzos en el club, él es extraordinariamente gordo, siendo descrito por los otros como "un 25 libras... y él está ganando peso cada día". Otro personaje popular es Garfield, un gato de dibujos animados, es también obesidad para humor. Cuando su dueño, John, lo puso a dieta, en vez de perder peso, Garfield disminuyó la velocidad de ganancia de peso.
Es discutible que esta representación en la cultura popular suma y mantiene los estereotipos comúnmente percibidos, dañando la autoestima de las personas obesas. Por otro lado, la obesidad es frecuentemente asociada con características positivas tales como el del humor (el estereotipo del gordo alegre como Santa Claus) y algunas personas son más atraídas sexualmente por personas obesas que por personas delgadas.
Consecuencias no médicas
[editar]Además del incremento en enfermedad y mortalidad existen otras implicaciones para la actual tendencia mundial a la obesidad. Entre estas están:
- Un incremento en la presión sobre los ingresos de las aerolíneas (o incremento en las tarifas) debido a la presión ejercida para conseguir un incremento en el ancho de los asientos en los aviones comerciales y debido al mayor costo del combustible: en 2000, el peso adicional de los pasajeros obesos les costó a las aerolíneas y los consumidores 275 000 000 (doscientos setenta y cinco millones) de dólares estadounidenses.[129]
- Un incremento en los litigios por personas obesas demandando restaurantes (por causar obesidad)[130] y aerolíneas (sobre el ancho de los asientos).[131] El decreto sobre La Responsabilidad Personal en el Consumo de Alimentos de 2005, fue motivado por una necesidad para reducir el número de litigios a partir de activistas obesos.
- Un considerable costo social y económico son atribuibles a la obesidad, con costos médicos atribuibles a la obesidad aumentando hasta 78 500 000 000 (setenta y ocho mil quinientos millones) de dólares o 9,1 % de todo el gasto médico en los Estados Unidos correspondiente a 1988.[132][133]
- Una disminución en la productividad de los trabajadores medido por el uso de permisos por discapacidad y absentismo en el trabajo.[134]
- Un estudio examinando los empleados de la Universidad Duke, encontró que aquellos con un IMC mayor de 40 llenaron planillas de reclamo, dos veces más que los trabajadores cuyo IMC fue entre 18,5 y 24,9 y perdieron días de trabajo más de 12 veces más que otros trabajadores. Las lesiones más comunes fueron debidas a caídas, afectando las extremidades inferiores, las manos, las muñecas y la espalda.[135]
Políticas y medidas de salud pública
[editar]
Las respuestas en salud pública y política a la obesidad buscan entender y corregir los factores ambientales responsable por cambios en la prevalencia de sobrepeso y obesidad en una población. La vecindad y el sobrepeso son actualmente ante todo problemas políticos en los Estados Unidos. Las soluciones políticas y de salud pública buscan cambiar los actores del medio ambiente que promueven las calorías densas, el consumo de alimentos bajos en nutrientes y que inhibe la actividad física.
En los Estados Unidos, la política se ha enfocado ante todo en el control de la obesidad en la niñez la cual tiene las implicaciones más serias en salud pública a largo plazo. Los esfuerzos han sido dirigidos a escuelas clave. Existen esfuerzos en proceso para reformar el programa Federal de reembolso de comidas, limitar el marketing de alimentos a los niños y prohibir o limitar el acceso a bebidas endulzadas con azúcar. En Europa, la política se ha enfocado en limitar el marketing a los niños. Ha habido un enfoque en nivel internacional sobre la política relacionada con el azúcar y el rol de las políticas agrícolas en la producción de alimentos que producen sobrepeso y obesidad en la población. Para confrontar la actividad física, los esfuerzos se han dirigido a examinar la zonificación y el acceso parques y rutas seguras en las ciudades.
En el Reino Unido, un reporte del 2004 por el Real Colegio de Médicos, la Facultad de Salud Pública y el Real Colegio de Pediatría Salud Infantil titulado «Almacenando problemas»,[136] seguido por un reporte del Comité de Salud de la Cámara de los Comunes, sobre el acto de la obesidad sobre la salud y la sociedad en el Reino Unido y posibles acercamientos al problema.[137] En el 2006, el Instituto nacional para la salud y la excelencia clínica (National Institute for Health and Clinical Excellence), publicó una guía sobre el diagnóstico y manejo de la obesidad así como las implicaciones políticas para las organizaciones no asistenciales tales como los Ayuntamientos.[138] Un reporte del año 2007 producido por Sir Derek Wanless para la Fundación del Rey, advirtió que a menos que acciones adicionales sean tomadas, la obesidad tienen la capacidad para paralizar el Servicio Nacional de Salud desde el punto de vista financiero.[139]
Véase también
[editar]- Ambiente obesogénico
- Sobrepeso
- Obesidad mórbida
- Índice de masa corporal
- Epidemiología de la Obesidad
- ACTION-IO
- Dieta y obesidad
Bibliografía
[editar]- Mazza, C. (2001). Obesidad en pediatría: Panorama Actual. SAOTA, Obesidad; 12 (1):28-30.
Referencias
[editar]- ↑ «Trastornos Alimentarios: Bulimia, Anorexia, Obesidad». www.saludnl.gob.mx (en inglés). Consultado el 28 de marzo de 2022.
- ↑ «Obesidad y sobrepeso», nota descriptiva n.º 311, en el sitio web de la OMS, mayo de 2012. Consultado el 27 de agosto de 2012.
- ↑ a b Diez datos sobre la obesidad, clasificación del IMC, artículo en el sitio web de la OMS. Consultado el 6 de junio de 2011.
- ↑ «obesidad». Real Academia Nacional de Medicina.
- ↑ Alustiza Martínez, Elena (2020). «Abordaje de factores de riesgo de diabetes tipo 2.». Anales de Pediatría.
- ↑ a b c d e National Heart, Lung, and Blood Institute. Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults. International Medical Publishing, Inc. ISBN 1-58808-002-1.
- ↑ Haslam DW, James WP (2005). «Obesity». Lancet 366 (9492): 1197-209. ISSN 0140-6736. PMID 16198769. doi:10.1016/S0140-6736(05)67483-1.
- ↑ La obesidad, artículo en el sitio web de la OMS. Consultado el 6 de junio de 2011.
- ↑ Nuevas amenazas para la salud de los niños y los adolescentes.
- ↑ Alustiza Martínez, Elena (2020). «Abordaje de factores de riesgo de diabetes tipo 2 en adolescentes.». Anales de Pediatría.
- ↑ Trabajo Universitario sobre la Frecuencia de alimentación y su relación con el sobrepeso y obesidad. Análisis transversal en adolescentes peruanos del estudio internacional Niños del Milenio, elaborado por la Universidad Peruana de Ciencias Aplicadas https://repositorioacademico.upc.edu.pe/
- ↑ Pina-Vaz, E; Carvalho, D (2015 Jul). «Beyond gut microbiota: understanding obesity and type 2 diabetes». Hormones (Athens) 14 (3): 358-69. PMID 26188221. doi:10.14310/horm.2002.1571.
- ↑ BBC England to have 13m obese by 2010. 25 de agosto de 2006.
- ↑ «Forecasting obesity to 2010». Archivado desde el original el 10 de febrero de 2007. Consultado el 19 de junio de 2019.
- ↑ U.S. Dept. of Health and Human Services, Public Health Service, Office of Surgeon General, The Surgeon General's Call to Action to Prevent and Decrease Overweight and Obesity 2001 (2001).
- ↑ Centers for Disease Control and Prevention, National Center for Health Statistics, Fast Facts A to Z. Consultado el 15 de julio de 2007.
- ↑ Según datos de 2005 de la OCDE. Véase §3.3, Sobrepeso y obesidad, Health at a Glance 2007: OECD Indicators Archivado el 23 de febrero de 2017 en Wayback Machine., fuente: OECD (consultado el 12 de enero de 2008).
- ↑ epidemiologic.org y cdc.gov
- ↑ US people getting fatter, fast. BBC NEWS.
- ↑ Centers for Disease Control and Prevention, U.S. Obesity Trends 1984-2002.
- ↑ Morrill A, Chinn C. The obesity epidemic in the United States. J Public Health Policy 2004;25:353-366. PMID 15683071.
- ↑ Popkin, Barry (septiembre de 2007). The World Is Fat. Scientific American. p. 94. ISSN 0036-8733.
- ↑ Resultados principales Archivado el 27 de noviembre de 2012 en Wayback Machine. y Resultados en nutrición Archivado el 7 de diciembre de 2012 en Wayback Machine. de la Encuesta Nacional de Salud y Nutrición, realizada por el Instituto Nacional de Salud Pública de México.
- ↑ a b c Obesidad https://www.tuotromedico.com/
- ↑ Sara Bleich, David Cutler, Christopher Murray, Alyce Adams. «Why is the developed world obese?», National Bureau of Economic Research Working Paper N.º 12954. Publicado en marzo de 2007 (en inglés).
- ↑ «Nutrition for everyone», artículo del National Control for Health Statistics, en el sitio web de los Centros de Control y Prevención de las Enfermedades. Consultado el 15 de julio de 2007 (en inglés).
- ↑ Lin BH, Guthrie J, y Frazao E. (1999): «Nutrient contribution of food away from home» Archivado el 6 de agosto de 2009 en Wayback Machine., en: Frazao E (ed.): America's eating habits: changes and consequences. Agriculture Information Bulletin n.º 750, US Department of Agriculture, Economic Research Service, Washington, pp. 213-239.
- ↑ Caroline Bennett and agencies (13 de agosto de 2007). «Call to ban cars nears schools to tackle obesity». The Guardian. Consultado el 24 de marzo de 2008.
- ↑ Frayling TM, Timpson NJ, Weedon MN, et al (2007). «A common variant in the FTO gene is associated with body mass index and predisposes to childhood and adult obesity». Science 316 (5826): 889-94. PMID 17434869. doi:10.1126/science.1141634.
- ↑ Winkler, Thomas W.; Justice, Anne E.; Graff, Mariaelisa; Barata, Llilda; Feitosa, Mary F.; Chu, Su; Czajkowski, Jacek; Esko, Tõnu et al. (1 de octubre de 2015). «The Influence of Age and Sex on Genetic Associations with Adult Body Size and Shape: A Large-Scale Genome-Wide Interaction Study». PLoS genetics 11 (10): e1005378. ISSN 1553-7404. PMC 4591371. PMID 26426971. doi:10.1371/journal.pgen.1005378. Consultado el 20 de febrero de 2017.
- ↑ Chakravarthy MV, Booth FW (2004). «Eating, exercise, and "thrifty" genotypes: connecting the dots toward an evolutionary understanding of modern chronic diseases». J. Appl. Physiol. 96 (1): 3-10. PMID 14660491. doi:10.1152/japplphysiol.00757.2003.
- ↑ Weaver JU. (2008) Classical endocrine diseases causing obesity. Front Horm Res 2008; 36: 212-228. Consultado el 15 de noviembre de 2011.
- ↑ Baudrand et al. (2010) «El tejido graso como modulador endocrino: cambios hormonales asociados a la obesidad», artículo en la Rev Med Chile, 138: pp. 1294-1301; 2010. Consultado el 15 de noviembre de 2011.
- ↑ Rosén T, Bosaeus I, Tölli J, Lindstedt G, Bengtsson BA (1993). «Increased body fat mass and decreased extracellular fluid volume in adults with growth hormone deficiency». Clin. Endocrinol. (Oxf) 38 (1): 63-71. PMID 8435887. doi:10.1111/j.1365-2265.1993.tb00974.x.
- ↑ a b Vivas S, Vaquero L, Rodríguez-Martín L, Caminero A (6 de noviembre de 2015). «Age-related differences in celiac disease: Specific characteristics of adult presentation». World J Gastrointest Pharmacol Ther (Revisión) 6 (4): 207-12. PMC 4635160. PMID 26558154. doi:10.4292/wjgpt.v6.i4.207.
- ↑ Daulatzai MA (2015). «Non-celiac gluten sensitivity triggers gut dysbiosis, neuroinflammation, gut-brain axis dysfunction, and vulnerability for dementia». CNS Neurol Disord Drug Targets (Revisión) 14 (1): 110-31. PMID 25642988.
- ↑ a b Farnetti S, Zocco MA, Garcovich M, Gasbarrini A, Capristo E. (noviembre de 2014). «Functional and metabolic disorders in celiac disease: new implications for nutritional treatment». J Med Food (Revisión) 17 (11): 1159-64. PMID 25072743. doi:10.1089/jmf.2014.0025.
- ↑ a b c Flier JS (2004). «Obesity wars: molecular progress confronts an expanding epidemic». Cell 116 (2): 337-50. doi:10.1016/S0092-8674(03)01081-X. PMID 14744442.
- ↑ Boulpaep, Emile L.; Boron, Walter F. (2003). Medical physiology: a cellular and molecular approach. Philadelphia: Saunders. ISBN 0-7216-3256-4.
- ↑ Ley RE, Turnbaugh PJ, Klein S, Gordon JI (2006). «Microbial ecology: human gut microbes associated with obesity». Nature 444 (7122): 1022-3. PMID 17183309. doi:10.1038/4441022a.
- ↑ Prostak, Sergio (29 de marzo de 2013). «Study Links Obesity to Gut Microflora». Sci-News. Consultado el 24 de julio de 2016.
- ↑ R. Mathur; M. Amachai; K.S. Chua; J. Mirocha; G.M. Barlow; M. Pimentel (23 de marzo de 2013). «Methane and hydrogen positivity on breath test is associated with greater body mass index and body fat». Journal of Clinical Endocrinology and Metabolism. doi:10.1210/jc.2012-3144. Consultado el 24 de julio de 2016.
- ↑ Zagorsky JL: «Is obesity as dangerous to your wealth as to your health?», artículo en Res Aging, 26: pp. 130-152; 2004. doi 10.1177/0164027503258519.
- ↑ Christakis NA, Fowler JH (2007). The spread of obesity in a large social network over 32 years 357 (4). pp. 370-379. PMID 17652652. doi:10.1056/NEJMsa066082.
- ↑ NCD Risk Factor Collaboration (NCD-RisC) (2019-05). «Rising rural body-mass index is the main driver of the global obesity epidemic in adults». Nature (en inglés) 569 (7755): 260-264. ISSN 0028-0836. PMC 6784868. PMID 31068725. doi:10.1038/s41586-019-1171-x. Consultado el 21 de agosto de 2020.
- ↑ Levine JA, Lanningham-Foster LM, McCrady SK, Krizan AC, Olson LR, Kane PH, Jensen MD, Clark MM (2005). «Interindividual variation in posture allocation: possible role in human obesity». Science 307 (5709): 584-6. PMID 15681386 doi 10.1126/science.1106561.
- ↑ Pollan, Michael (22 de abril de 2007). «You Are What You Grow». New York Times. Consultado el 30 de julio de 2007.
- ↑ Brian Wansink y Mike Huckabee (2005), «De-Marketing Obesity», California Management Review, 47:4 (Summer), 6-18.
- ↑ Lopez R (2004). «Urban sprawl and risk for being overweight or obese». Am J Public Health 94 (9): 1574-9. PMID 15333317.
- ↑ Pansini F, Cervellati C, Guariento A, et al. Oxidative stress, body fat composition, and endocrine status in pre- and postmenopausal women. Menopause 15:112-118;2008. PMID 18257144.
- ↑ Lovejoy JC, Champagne CM, de Jonge L, Xie H, Smith SR. Increased visceral fat and decreased energy expenditure during the menopausal transition. Int J Obes (Lond) 32:949-958;2008. PMID 18332882. Falta el
|título=(ayuda) - ↑ Janssen I, Powell LH, Kazlauskaite R, Dugan SA. Testosterone and visceral fat in midlife women: The study of women's health across the nation (SWAN) fat patterning study. Obesity (Silver Spring) 18:604-610;2010. PMID 19696765. Texto «PMCID: PMC2866448» ignorado (ayuda)
- ↑ Fernández-Alonso AM, Cuadros JL, Chedraui P, Mendoza M, Cuadros AM, Pérez-López FR. Obesity is related to increased menopausal symptoms among Spanish women. Menopause Int 16(3):105-110;2010. PMID 20956684.
- ↑ Cuadros JL, Fernández-Alonso AM, Cuadros AM, Chedraui P, Pérez-López FR. Body mass index and its correlation to metabolic and hormone parameters in postmenopausal Spanish women. Gynecol Endocrinol 27(9):678-84;2011. PMID 21133833.
- ↑ Arakane M, Castillo C, Rosero MF, Peñafiel R, Pérez-López FR, Chedraui P. Factors relating to insomnia during the menopausal transition as evaluated by the Insomnia Severity Index. Maturitas 69(2):157-161;2011. PMID 21444163.
- ↑ Chedraui P, Pérez-López FR, Morales B, Hidalgo L. Depressive symptoms in climacteric women are related to menopausal symptom intensity and partner factors.Climacteric 12(5):395-403;2009. PMID 19387879.
- ↑ Chedraui P, Pérez-López FR, Blümel JE, Hidalgo L, Barriga J. Hyperglycemia in postmenopausal women screened for the metabolic syndrome is associated to increased sexual complaints. Gynecol Endocrinol 26(2):86-92;2010. PMID 19908936.
- ↑ Llaneza P, Fernández-Iñarrea JM, Arnott B, García-Portilla MP, Chedraui P, Pérez-López FR. Sexual function assessment in postmenopausal women with the 14-item changes in sexual functioning questionnaire. J Sex Med 8(8):2144-2151;2011. PMID 21679299.
- ↑ Obesidad y sobrepeso. Nota descriptiva N.º 311. Organización Mundial de la Salud. Marzo de 2011.
- ↑ a b Bray GA (2004). «Medical consequences of obesity». J. Clin. Endocrinol. Metab. 89 (6): 2583-9. PMID 15181027. doi:10.1210/jc.2004-0535.
- ↑ Manson JE, Willett WC, Stampfer MJ, et al (1995). «Body weight and mortality among women». N. Engl. J. Med. 333 (11): 677-85. PMID 7637744. doi:10.1056/NEJM199509143331101.
- ↑ Grundy SM (2004). «Obesity, metabolic syndrome, and cardiovascular disease». J. Clin. Endocrinol. Metab. 89 (6): 2595-600. PMID 15181029. doi:10.1210/jc.2004-0372.
- ↑ van der Steeg JW, Steures P, Eijkemans MJ, et al (2008). «Obesity affects spontaneous pregnancy chances in subfertile, ovulatory women». Hum. Reprod. 23 (2): 324-8. PMID 18077317. doi:10.1093/humrep/dem371.
- ↑ Esposito K, Giugliano F, Di Palo C, Giugliano G, Marfella R, D'Andrea F, D'Armiento M, Giugliano D (2004). «Effect of lifestyle changes on erectile dysfunction in obese men: a randomized controlled trial». JAMA 291 (24): 2978-84. PMID 15213209. doi:10.1001/jama.291.24.2978.
- ↑ Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O (2006). «Obesity and risk for chronic renal failure». J. Am. Soc. Nephrol. 17 (6): 1695-702. PMID 16641153. doi:10.1681/ASN.2005060638.
- ↑ Archana Singh-Manoux et al. «Timing of onset of cognitive decline: results from Whitehall II prospective cohort study». British Medical Journal. doi:10.1136/bmj.d7622.
- ↑ Singh-Manoux et al. (agosto 2012). «Obesity Phenotypes In Midlife And Cognition In Early Old Age: The Whitehall Ii Cohort Study». Neurology 79 (8). consultado en «La estimulación cerebral, el tratamiento definitivo contra la obesidad». Consultado el 22 de agosto de 2012.
- ↑ Whitmer RA, Gunderson EP, Barrett-Connor E, Quesenberry CP Jr, Yaffe K (2005). «Obesity in middle age and future risk of dementia: a 27 year longitudinal population based study». BMJ 330 (7504): 1360. doi:10.1136/bmj.38446.466238.E0. PMID 15863436.
- ↑ Tasnime N. Akbaraly et al. (2009). «Association Between Metabolic Syndrome and Depressive Symptoms in Middle-Aged AdultsResults from the Whitehall II study». Diabetes Care. doi:10.2337/dc08-1358.
- ↑ HINOJOSA ANDIA, Lucy J., y BERROCAL KASAY, Alfredo. Relación entre obesidad y osteoporosis, en mujeres posmenopáusicas del Hospital Nacional Arzobispo Loayza. Acta méd. peruana (en línea); sep./dic. 2007, vol. 24, n.º 3 (citado el 10 de agosto de 2011), pp. 172-176. ISSN 1728-5917.
- ↑ Mei, Z., Grummer-Strawn, L. M., Pietrobelli, A., Goulding, A., Goran, M. I., Dietz, W. H.: «Validity of body mass index compared with other body-composition screening indexes for the assessment of body fatness in children and adolescents.» Am J Clin Nutr, 75: pp. 978-985; 2002. PMID 12036802.
- ↑ Quetelet, L. A. J. (1871). Antropométrie ou Mesure des Différences Facultés de l'Homme. Brussels: Musquardt, 1871.
- ↑ The Surgeon General's call to action to prevent and decrease overweight and obesity; U.S. Dept. of Health and Human Services, Public Health Service, Office of The Surgeon General; Washington, D. C. Consultado el 12 de julio de 2007.
- ↑ World Health Organization Technical report series 894: «Obesity: preventing and managing the global epidemic». Ginebra: World Health Organization, 2000. PDF Archivado el 1 de mayo de 2015 en Wayback Machine.. ISBN 92-4-120894-5.
- ↑ «NICE issues guidance on surgery for morbid obesity». National Institute for Health and Clinical Excellence. 19 de julio de 2002. Archivado desde el original el 14 de febrero de 2007. Consultado el 8 de marzo de 2007.
- ↑ «Bariatric Surgery». USC Center for Colorectal and Pelvic Floor Disorders. University of Southern California. 2006. Archivado desde el original el 26 de febrero de 2010. Consultado el 8 de marzo de 2007.
- ↑ Romero-Corral A, Montori VM, Somers VK, et al (2006). «Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies». Lancet 368 (9536): 666-78. PMID 16920472. doi:10.1016/S0140-6736(06)69251-9.
- ↑ a b Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L, INTERHEART Study Investigators. (2004). «Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study.». The Lancet 364: 937-52. PMID 15364185.
- ↑ National Health and Nutrition Examination Survey
- ↑ Janssen I, Katzmarzyk PT, Ross R (2004). «Waist circumference and not body mass index explains obesity-related health risk». Am. J. Clin. Nutr. 79 (3): 379-84. PMID 14985210.
- ↑ a b c National Institute for Health and Clinical Excellence. Clinical guideline 43: Obesity: the prevention, identification, assessment and management of overweight and obesity in adults and children. London, 2006.
- ↑ Snow V, Barry P, Fitterman N, Qaseem A, Weiss K (2005). «Pharmacologic and surgical management of obesity in primary care: a clinical practice guideline from the American College of Physicians». Ann Intern Med 142 (7): 525-31. PMID 15809464. Texto completo.
- ↑ «Behavioral counseling in primary care to promote a healthy diet: recommendations and rationale.». Archivado desde el original el 15 de mayo de 2008. Consultado el 22 de mayo de 2007.
- ↑ Pignone MP, Ammerman A, Fernandez L, et al (2003). «Counseling to promote a healthy diet in adults: a summary of the evidence for the U.S. Preventive Services Task Force». American journal of preventive medicine 24 (1): 75-92. PMID 12554027. doi:10.1016/S0749-3797(02)00580-9.
- ↑ Shaw K, Gennat H, O'Rourke P, Del Mar C (2006). «Exercise for overweight or obesity». Cochrane database of systematic reviews (Online) (4): CD003817. PMID 17054187. doi:10.1002/14651858.CD003817.pub3.
- ↑ Truby H, Baic S, deLooy A, et al (2006). «Randomised controlled trial of four commercial weight loss programmes in the UK: initial findings from the BBC "diet trials"». BMJ 332 (7553): 1309-14. PMID 16720619. doi:10.1136/bmj.38833.411204.80.
- ↑ Dansinger ML, Tatsioni A, Wong JB, Chung M, Balk EM (2007). «Meta-analysis: the effect of dietary counseling for weight loss». Ann. Intern. Med. 147 (1): 41-50. PMID 17606960.
- ↑ Halton TL, Willett WC, Liu S, et al (2006). «Low-carbohydrate-diet score and the risk of coronary heart disease in women». N. Engl. J. Med. 355 (19): 1991-2002. PMID 17093250. doi:10.1056/NEJMoa055317.
- ↑ Pirozzo S, Summerbell C, Cameron C, Glasziou P (2002). «Advice on low-fat diets for obesity». Cochrane database of systematic reviews (Online) (2): CD003640. PMID 12076496. doi:10.1002/14651858.CD003640.
- ↑ Samaha FF, Iqbal N, Seshadri P, et al (2003). «A low-carbohydrate as compared with a low-fat diet in severe obesity». N. Engl. J. Med. 348 (21): 2074-81. PMID 12761364. doi:10.1056/NEJMoa022637.
- ↑ Foster GD, Wyatt HR, Hill JO, et al (2003). «A randomized trial of a low-carbohydrate diet for obesity». N. Engl. J. Med. 348 (21): 2082-90. PMID 12761365. doi:10.1056/NEJMoa022207.
- ↑ Dansinger ML, Gleason JA, Griffith JL, Selker HP, Schaefer EJ (2005). «Comparison of the Atkins, Ornish, Weight Watchers, and Zone diets for weight loss and heart disease risk reduction: a randomized trial». JAMA 293 (1): 43-53. PMID 15632335. doi:10.1001/jama.293.1.43.
- ↑ Nordmann AJ, Nordmann A, Briel M, et al (2006). «Effects of low-carbohydrate vs low-fat diets on weight loss and cardiovascular risk factors: a meta-analysis of randomized controlled trials». Arch. Intern. Med. 166 (3): 285-93. PMID 16476868. doi:10.1001/archinte.166.3.285.
- ↑ Howard BV, Manson JE, Stefanick ML, et al (2006). «Low-fat dietary pattern and weight change over 7 years: the Women's Health Initiative Dietary Modification Trial». JAMA 295 (1): 39-49. PMID 16391215. doi:10.1001/jama.295.1.39.
- ↑ Howard BV, Van Horn L, Hsia J, et al (2006). «Low-fat dietary pattern and risk of cardiovascular disease: the Women's Health Initiative Randomized Controlled Dietary Modification Trial». JAMA 295 (6): 655-66. PMID 16467234. doi:10.1001/jama.295.6.655.
- ↑ a b Prentice RL, Caan B, Chlebowski RT, et al (2006). «Low-fat dietary pattern and risk of invasive breast cancer: the Women's Health Initiative Randomized Controlled Dietary Modification Trial». JAMA 295 (6): 629-42. PMID 16467232. doi:10.1001/jama.295.6.629.
- ↑ Beresford SA, Johnson KC, Ritenbaugh C, et al (2006). «Low-fat dietary pattern and risk of colorectal cancer: the Women's Health Initiative Randomized Controlled Dietary Modification Trial». JAMA 295 (6): 643-54. PMID 16467233. doi:10.1001/jama.295.6.643.
- ↑ Ebbeling CB, Leidig MM, Feldman HA, Lovesky MM, Ludwig DS (2007). «Effects of a low-glycemic load vs low-fat diet in obese young adults: a randomized trial». JAMA 297 (19): 2092-102. PMID 17507345. doi:10.1001/jama.297.19.2092.
- ↑ Stern L, Iqbal N, Seshadri P, et al (2004). «The effects of low-carbohydrate versus conventional weight loss diets in severely obese adults: one-year follow-up of a randomized trial». Ann. Intern. Med. 140 (10): 778-85. PMID 15148064.
- ↑ Garg A, Bantle JP, Henry RR, et al (1994). «Effects of varying carbohydrate content of diet in patients with non-insulin-dependent diabetes mellitus». JAMA 271 (18): 1421-8. PMID 7848401. doi:10.1001/jama.271.18.1421.
- ↑ a b Thomas D, Elliott E, Baur L (2007). Low glycaemic index or low glycaemic load diets for overweight and obesity 3. p. CD005105. PMID 17636786. doi:10.1002/14651858.CD005105.pub2.
- ↑ a b Jenkins DJ, Wolever TM, Taylor RH, et al (1981). «Glycemic index of foods: a physiological basis for carbohydrate exchange». Am. J. Clin. Nutr. 34 (3): 362-6. PMID 6259925.
- ↑ McMillan-Price J, Petocz P, Atkinson F, et al (2006). «Comparison of 4 diets of varying glycemic load on weight loss and cardiovascular risk reduction in overweight and obese young adults: a randomized controlled trial». Arch. Intern. Med. 166 (14): 1466-75. PMID 16864756. doi:10.1001/archinte.166.14.1466.
- ↑ Thomas DE, Elliott E, Baur L (2007). «Low glycaemic index or low glycaemic load diets for overweight and obesity». Cochrane database of systematic reviews (Online) (3): CD005105. PMID 17636786. doi:10.1002/14651858.CD005105.pub2.
- ↑ Sotaniemi EA, Haapakoski E, Rautio A. Ginseng therapy in non-insulin-dependent diabetic patients. Diabetes Care 1995; 18: 1373-1375.
- ↑ Anderson RA, Cheng N, Bryden NA, Polansky MM, Cheng N, Chi J. Elevated intakes of supplemental chromium improve glucose and insulin variables in individuals with type 2 diabetes. Diabetes 1997; 46: 1786-1791
- ↑ Mattes RD, Bormann L. Effects of (-)-hydroxycitric acid on appetitive variables. Physiol Behav 2000; 71: 87-94.
- ↑ Blankson H, Stakkestad JA, Fagertun H, Thom E, Wadstein J, Gudmundsen O. Conjugated linoleic acid reduces body fat mass in overweight and obese humans. J Nutr 2000; 130: 2943-2948.
- ↑ Dulloo AG, Duret C, Rohrer D, Girardier L, Mensi N, Fathi M. Efficacy of a green tea extract rich in catechin polyphenols and caffeine in increasing 24-h energy expenditure and fat oxidation in humans. Am J Clin Nutr 1990; 70: 1040-1045.
- ↑ Kalman D, Colker CM, Wilets I, Roufs JB, Antonio J. The effects of pyruvate supplementation on body composition in overweight individuals. Nutrition 1999; 15: 337-340.
- ↑ Rodríguez-Moran M, Guerrero-Romero F, Lazcano-Burciaga G. Lipid and glucose lowering efficacy of Plantago psyllium in type II diabetes. J Diabetes Complications 1998; 12: 273-27.
- ↑ Rucker D, Padwal R, Li SK, Curioni C, Lau DC (2007). «Long term pharmacotherapy for obesity and overweight: updated meta-analysis». BMJ 335 (7631): 1194-9. PMID 18006966. doi:10.1136/bmj.39385.413113.25.
- ↑ Norris SL, Zhang X, Avenell A, Gregg E, Schmid CH, Lau J (2005). «Pharmacotherapy for weight loss in adults with type 2 diabetes mellitus». Cochrane database of systematic reviews (en línea) (1): CD004096. PMID 15674929. doi:10.1002/14651858.CD004096.pub2.
- ↑ UK Prospective Diabetes Study (UKPDS) Group (1998). «Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34)». Lancet 352 (9131): 854-65. PMID 9742977. doi:10.1016/S0140-6736(98)07037-8.
- ↑ Fonseca V (2003). «Effect of thiazolidinediones on body weight in patients with diabetes mellitus». Am. J. Med. 115 Suppl 8A: 42S-48S. PMID 14678865. doi:10.1016/j.amjmed.2003.09.005.
- ↑ Steinbrook R. (2004) Surgery for severe obesity NEJM 2004; 350(11): 1075-1079
- ↑ Encinosa WE, Bernard DM, Chen CC, Steiner CA (2006). «Healthcare utilization and outcomes after bariatric surgery». Medical care 44 (8): 706-12. PMID 16862031. doi:10.1097/01.mlr.0000220833.89050.ed.
- ↑ Sjöström L, Narbro K, Sjöström CD, et al (2007). «Effects of bariatric surgery on mortality in Swedish obese subjects». N. Engl. J. Med. 357 (8): 741-52. PMID 17715408. doi:10.1056/NEJMoa066254.
- ↑ a b Adams TD, Gress RE, Smith SC, et al (2007). «Long-term mortality after gastric bypass surgery». N. Engl. J. Med. 357 (8): 753-61. PMID 17715409. doi:10.1056/NEJMoa066603.
- ↑ Anna Peeters, Jan J Barendregt, Frans Willekens, Johan P Mackenbach, Abdullah Al Mamun, Luc Bonneux (2003) Obesity in adulthood and its consequences for life expectancy: a life-table analysis. Annals of Internal Medicine (2003) Volume 138, Issue 1, Publisher: Am Coll Physicians, pp. 24-32, PubMed: 12513041.
- ↑ L. A. Maynard: «The Atwater system of calculating the caloric value of diets», en The Journal of Nutrition, 27 (6): pp. 443-452; 1944.
- ↑ Food energy - methods of analysis and conversion factors. FAO. 2003. Food and Nutrition Paper. Report of a technical workshop. Roma.
- ↑ Según el sitio web del Oxford English Dictionary.
- ↑ Powdermaker H. «An anthropological approach to the problem of obesity», en: Food and culture: a reader. Carole Counihan y Penny van Esterik (eds.). Nueva York: Routledge, 1997. ISBN 0-415-91710-7.
- ↑ Losada, Analía Verónica; Rijavec, María Inés (2017). «Consecuencias psicológicas en niños con obesidad producto de la estigmatización social». Neuronum, 3(2), 1-20, 2017. ISSN 2422-5193. Consultado el 26 de octubre de 2019.
- ↑ Greg Critser: Fat land. Nueva York: Houghton Mifflin, 2003. ISBN 0-14-101540-3.
- ↑ Phillips, Stone (18 de agosto de 2006). Who's to blame for the U.S. obesity epidemic? (en inglés). MSNBC. Consultado el 3 de junio de 2007.
- ↑ Paul Campos: The diet myth. Nueva York: Gotham Books, 2004. ISBN 1-59240-135-X.
- ↑ Dannenberg AL, Burton DC, Jackson RJ (2004). «Economic and environmental costs of obesity: the impact on airlines». American journal of preventive medicine 27 (3): 264. PMID 15450642. doi:10.1016/j.amepre.2004.06.004.
- ↑ 109th U.S. Congress (2005-2006) H.R. 554: 109th U.S. Congress (2005-2006) H.R. 554: Personal Responsibility in Food Consumption Act of 2005
- ↑ Why Airlines Can't Cut The Fat, Lisa DiCarlo, 24 de octubre de 2002, Forbes
- ↑ Finkelstein EA, Fiebelkorn IA, Wang G (2003). «National medical spending attributable to overweight and obesity: how much, and who’s paying». National medical spending attributable to overweight and obesity: how much, and who's paying. Online (May).
- ↑ «Obesity and Overweight: Economic Consequences». CDC. 22 de mayo de 2007. Consultado el 5 de septiembre de 2007.
- ↑ The Economic Costs of Physical Inactivity, Obesity, and Overweight in California Adults, report by Chenoweth & Associates Inc. for the Cancer Prevention and Nutrition Section, California Center for Physical Activity, California Department of Health Services, Sacramento, CA, 2005.
- ↑ Ostbye T, Dement JM, Krause KM (2007). «Obesity and workers' compensation: results from the Duke Health and Safety Surveillance System». Arch. Intern. Med. 167 (8): 766-73. PMID 17452538. doi:10.1001/archinte.167.8.766.
- ↑ Storing up problems; the medical case for a slimmer nation (PDF). London: Royal College of Physicians. 11 de febrero de 2004. ISBN 1-86016-200-2. Archivado desde el original el 27 de marzo de 2009. Consultado el 16 de mayo de 2008.
- ↑ Great Britain Parliament House of Commons Health Committee (May 2004). Obesity - Volume 1 - HCP 23-I, Third Report of session 2003-04. Report, together with formal minutes. London, UK: TSO (The Stationery Office). ISBN 0-21501-737-4. Consultado el 17 de diciembre de 2007.
- ↑ National Institute for Health and Clinical Excellence. Clinical guideline 43: Obesity: the prevention, identification, assessment and management of overweight and obesity in adults and children. Londres, 2006.
- ↑ Wanless, Sir Derek; John Appleby, Anthony Harrison, Darshan Patel (2007). Our Future Health Secured? A review of NHS funding and performance. Londres, Reino Unido: The King's Fund. ISBN 185717562X. Consultado el 17 de diciembre de 2007.
Notas
[editar]Enlaces externos
[editar] Wikimedia Commons alberga una categoría multimedia sobre Obesidad.
Wikimedia Commons alberga una categoría multimedia sobre Obesidad. Wikcionario tiene definiciones y otra información sobre obesidad.
Wikcionario tiene definiciones y otra información sobre obesidad. Wikcionario tiene definiciones y otra información sobre adiposis.
Wikcionario tiene definiciones y otra información sobre adiposis.- (en la Wikipedia en inglés)
- Información sobre la Obesidad en MedlinePlus, un servicio de la Biblioteca Nacional de la Medicina (National Library of Medicine) de los Estados Unidos.
- Obesidad por países. Organización Mundial de la Salud (en inglés).
- Complicaciones de la obesidad Complicaciones de la obesidad que seguro no saías.




