Tabaquismo
| Tabaquismo | ||
|---|---|---|
 Advertencia sobre los peligros de fumar durante el embarazo en un paquete de cigarrillos "Delicados" de México, como parte de las campañas de empaquetado neutro para los productos de tabaco. | ||
| Especialidad |
psiquiatría toxicología médica psicología | |
El tabaquismo es la adicción al consumo de tabaco.[1] El tabaquismo es uno de los efectos del tabaco en la salud. El consumo habitual de tabaco produce diferentes enfermedades, como cáncer, enfermedades cardiovasculares y enfermedades respiratorias, es particularmente perjudicial durante el embarazo. El tabaquismo contribuye a un deterioro general de la salud y puede causar discapacidades.
La Organización Mundial de la Salud define al tabaquismo como una epidemia.[2] Según datos de la OMS, el tabaco es la primera causa de invalidez y muerte prematura,[3] y la primera causa de muerte evitable a nivel mundial.[4] Más de 8 millones de personas fallecen cada año como consecuencia del tabaco, de las cuales 1,2 millones fallecen como resultado de la exposición al humo de segunda mano (fumadores pasivos).[5]
Diversos estudios revelan que pocas personas comprenden los riesgos específicos para la salud que entraña el consumo de tabaco.[5][6][7] Aquellos fumadores que entienden los riesgos del tabaco para la salud tienen más probabilidades de intentar dejar de fumar.[8][9] El conocimiento sobre los hábitos de fumar disminuye las probabilidades de que las personas inicien en el hábito de fumar.[10]
Las políticas públicas de salud que buscan disminuir la prevalencia del consumo del tabaco incluyen medidas como el control del tabaco, incluyendo prohibiciones de fumar en espacios públicos y el empaquetado neutro, junto con el desarrollo de programas profesionales de cesación tabáquica.[11]
El tabaquismo requiere a menudo tratamiento medicinal, rehabilitación psicológica y re-educación social. El asesoramiento profesional, las terapias de cesación del tabaquismo y la medicación pueden duplicar con creces la probabilidad de que un fumador que desea abandonar el tabaco lo consiga[5][12] y mejora el pronóstico del paciente de no experimentar recaídas a largo plazo.[13][14][15] Sin embargo, a 2019, según la OMS, solamente 23 países ofrecían políticas completas de apoyo al abandono del tabaco; 116 países ofrecían algún tipo de apoyo en centros de salud con los costos total o parcialmente cubiertos, y 32 países ofrecían servicios de apoyo pero no cubrían su costo.[11] No hay ningún tipo de asistencia para dejar de fumar en una cuarta parte de los países de bajos ingresos.[5]
Dependencia física de la nicotina
[editar]El tabaco es una sustancia adictiva, debido principalmente a su componente activo, la nicotina, que actúa sobre el sistema nervioso central.[16] El fumador sufre una dependencia física y psicológica que genera un síndrome de abstinencia cuando el fumador no consume la sustancia. Esta enfermedad es lo que se denomina tabaquismo.

Existen diferentes tests desarrollados para medir la dependencia a la nicotina:[17] el test de Fagerström, el índice de intensidad del tabaquismo o índice tabáquico (por sus siglas en inglés, HSI, Heavy Smoking Index), el cuestionario HONC (por sus siglas en inglés, Hooked On Nicotine Checklist), la escala del síndrome de dependencia a la nicotina (por sus siglas en inglés, NDSS),[17] entre otros.[18]
Test de Fagerström
[editar]
Fumar compulsivamente
[editar]La expresión fumar un cigarrillo tras otro o en cadena se refiere a la práctica de fumar varios cigarrillos en sucesión, y la práctica consiste a veces en encender el siguiente con la colilla encendida del cigarrillo terminado. A menudo, el término fumador empedernido se refiere a una persona que fuma de forma constante, aunque sin encadenar necesariamente un cigarrillo detrás de otro. Se aplica principalmente a los cigarrillos, aunque también puede usarse para describir la acción de fumar cigarros y pipas de forma incesante o compulsiva. Es una forma común de adicción.[22] Coloquialmente, se usan las expresiones: fumar como un carretero (España), fumar como escuerzo (Argentina), fumar como un condenado (Chile), fumar como chino en quiebra (Perú) o fumar como chacuaco (México),[23] y a veces se compara a la persona con una chimenea.
Fumar compulsivamente es un ejemplo de comportamiento adictivo excesivo en el Manual diagnóstico y estadístico de los trastornos mentales.[24] En México, se publicó, en el 2021, un decreto que prohíbe la importación y exportación de cigarros electrónicos y vapeadores.[25]
Efectos del tabaco sobre la salud
[editar]
El tabaco puede provocar enfermedades del aparato respiratorio. Las patologías más frecuentes asociadas al tabaquismo son la bronquitis y el enfisema. Se trata de dos fenómenos esencialmente de tipo inflamatorio y destructivo, pero que pueden complicarse con lesiones obstructivas, de fibrosis alveolar e incluso de neumotórax. La nicotina tiene también un efecto directo sobre el sistema vascular, pudiendo producir gangrena como complicación de la enfermedad de Buerger.
Por otra parte, se considera que el hábito del tabaquismo puede influir negativamente en la potencia sexual e infertilidad masculina.[26][27]
El uso simultáneo del alcohol aumenta la carcinogenicidad del tabaco respecto al cáncer de cabeza y cuello.[28] El tabaco es el responsable del diagnóstico de casi la totalidad de casos de enfermedad pulmonar obstructiva crónica (EPOC), de enfisema y de cáncer de pulmón.
No existe ningún nivel seguro de consumo de tabaco.[29][30] Incluso el tabaco consumido en cigarrillos de liar o en cigarrillos electrónicos causan daño irremediable. La única opción que minimiza el riesgo de padecer enfermedades asociadas al tabaquismo es simplemente no fumar.En ocasiones el tabaquismo contrarresta los malestares y el virus provocado por la gripe , apoyado de otros factores como maleabilidad molecular y viscosidad de placas. Esto no quiere decir que sea un remedio o una cura para ello
Tendencias en el consumo
[editar]Según la OMS existen en el mundo más de 1250 millones de fumadores (2010), lo que representa aproximadamente un tercio de la población mayor de 15 años. Por sexos el 47 % de los hombres y un 11 % de las mujeres en este rango de edad consumen una media de 14 cigarrillos por día, lo que supone un total de 5827 billones de cigarrillos al año. El 74 % de todos los cigarrillos se consumen en países de bajo-medio nivel de ingresos (Banco Mundial) (hay que tener en cuenta que la mayor parte de la población mundial vive en países de bajo-medio nivel de ingresos). Tanto para hombres como para mujeres, el segmento de edad en la que fuma mayor proporción es el comprendido entre 30 y 49 años.
Las mayores prevalencias mundiales se encuentran en Vietnam, Chile,[31] parte de África y República Dominicana en hombres (73, 68 y 66 %, respectivamente), mientras que Dinamarca y Noruega la presentan en la población femenina (37 y 36 % respectivamente).[cita requerida] Por su elevado volumen poblacional, China, India y Rusia son las que agrupan la mayor parte de fumadores del mundo.
En la Unión Europea existe una reducción progresiva del consumo, se mantiene la mayor prevalencia en hombres que en mujeres, excepto en Suecia, donde el consumo es algo mayor en mujeres (22 % hombres, 24 % mujeres). La mayor proporción de fumadores se encuentra en los países mediterráneos.[cita requerida] La prevalencia en España para mayores de 16 años (2003) es del 31 % de la población.[32] Desde la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) se hace especial hincapié en el carácter crónico del tabaquismo.[33] El alto poder adictivo de las sustancias que contiene el tabaco disminuye exponencialmente las posibilidades de lograr mantener la abstinencia durante un tiempo prolongado tras una primera tentativa de abandono. El paciente tiende a desarrollar numerosas características propias de otras patologías no reversibles. La lucha contra la adicción al tabaco debe, pues, plantearse en un marco de acción a largo plazo. Se requiere una interacción estrecha entre los profesionales sanitarios y el fumador, siendo necesario actuar sobre determinados patrones educacionales, al mismo tiempo que se programa una terapia conductal adecuada y se lleva a cabo un seguimiento personalizado del enfermo. Si bien hasta el momento los profesionales sanitarios tendían a mostrarse reacios a la hora de asesorar a los pacientes sobre cuestiones de tabaquismo al considerar poco eficaz su labor en esta materia (la concienciación suele ser menor que en otras patologías crónicas como la diabetes o la hipertensión arterial), la situación tiende a revertirse.
Iniciación de las personas en el tabaquismo
[editar]La mayoría de los fumadores comienzan a fumar durante la adolescencia o los primeros años de la edad adulta. Hay diversos factores asociados al inicio temprano en el tabaquismo. El consumo de tabaco tiene asociados elementos de riesgo y de rebeldía, que a menudo atraen a los jóvenes. La presencia de compañeros que fuman y los medios de comunicación con modelos de alto estatus asociados al tabaco también pueden alentar a fumar. También, algunos estudios muestran que el hábito de fumar también puede estar relacionado con depresión y ansiedad en los adolescentes.[34] Debido a que los adolescentes están más influidos por sus compañeros que por los adultos, los intentos de los padres, las escuelas y los profesionales de la salud para evitar que las personas prueben cigarrillos a menudo no tienen éxito.[35][36]
Los hijos de padres fumadores tienen más probabilidades de fumar que los niños con padres no fumadores. Así mismo, los hijos de padres que fuman tienen menos probabilidades de dejar de fumar.[37] Un estudio comprobó que cuando alguno de los padres deja de fumar, los adolescentes suelen reducir el consumo, excepto cuando el otro progenitor continuaba fumando.[38] Otro estudio probó la relación del tabaquismo adolescente con las reglas que regulan en qué lugares se permite fumar a los adultos en el hogar. Los resultados mostraron que las políticas restrictivas de fumar en el hogar se asociaron con una menor probabilidad de intentar fumar tanto para estudiantes de secundaria como de bachillerato.[39]
La investigación conductual generalmente indica que los adolescentes comienzan sus hábitos de fumar debido a la presión de grupo y a la influencia cultural ejercida por los amigos. Sin embargo, también se encontró que la presión directa para fumar cigarrillos jugó un papel menos significativo en el tabaquismo entre los adolescentes, con los propios adolescentes percibiendo niveles bajos tanto de presión directa como de prohibición, para fumar o no cigarrillos.[40] La simple exposición a vendedores u otros consumidores puede motivar el comportamiento de fumar en adultos.[41] Un estudio similar sugirió que las relaciones personales pueden desempeñar un papel más activo para comenzar a fumar de lo que se pensaba anteriormente, y que también deben tenerse en cuenta procesos sociales distintos a los de la presión de grupo.[42] Los resultados de otro estudio indicaron que la presión de los semejantes se asoció significativamente con el comportamiento de fumar en todas los grupos de edad y género, pero que los factores intrapersonales fueron significativamente más importantes para el comportamiento de fumar en las niñas de 12 a 13 años que en los niños de la misma edad. Dentro del grupo de edad de 14 a 15 años, la variable de la presión de grupo surgió como un predictor significativamente más importante del tabaquismo en las niñas que en los niños.[43] Se debate si la presión de grupo o la libre elección es la causa mayor de tabaquismo en los adolescentes.
Factores de riesgo
[editar]Pacientes psiquiátricos
[editar]A pesar de la progresiva disminución de la prevalencia de fumadores en la población general, estudios clínicos han mostrado un aumento de la prevalencia de fumadores entre los pacientes psiquiátricos, existiendo una relación entre la intensidad del cuadro clínico y la gravedad de la dependencia al tabaco.[44] En MEDLINE se registran 356 artículos científicos publicados entre 2001 y 2011 centrados en la relación entre el tabaquismo y la esquizofrenia.[45] La Sociedad Psiquiátrica Europea emitió una declaración en 2009 reconociendo que ciertos trastornos psiquiátricos como la esquizofrenia, el trastorno bipolar y la depresión son factores de riesgo para padecer tabaquismo, entre otras patologías.[46]
En un estudio realizado en el Reino Unido en 1993 se concluyó que el 31 % de la población general era fumadora, pero esta cifra se elevaba al 74 % de los pacientes con esquizofrenia u otros trastornos delirantes, el 69 % de quienes sufren psicosis afectiva y el 74 % de los pacientes con neurosis.[47] Otro estudio realizado en 1986 en Estados Unidos obtuvo los siguientes resultados relativos a la extensión del tabaquismo en pacientes psiquiátricos: esquizofrenia, 88 %; manía, 70 %; depresión mayor, 49 %; trastornos de ansiedad, 47 %; trastorno de personalidad, 46 % y trastornos adaptativos, 45 %.[48] Se han propuesto tres posibles causas básicas para esta relación: la hipótesis de la automedicación, según la cual la enfermedad surge en primer lugar y luego la persona se vuelve fumadora por los efectos beneficiosos de la nicotina en el tratamiento del cuadro principal; la hipótesis neuroquímica, según la cual el consumo crónico de productos que contienen nicotina altera la química del cerebro predisponiendo a padecer cuadros depresivos o maníacos y la hipótesis de la vulnerabilidad común, según la cual ninguna de las patologías predispone a la otra sino que existe un tercer factor, ya sea social o genético, que las predispone a ambas.[48]
En el caso particular de la esquizofrenia, la alta prevalencia solo se puede explicar por motivos fisiopatológicos, sin descartar una predisposición genética.[49] Además, esta relación es independiente de los factores socioculturales.[50] Debido a esto, se ha sugerido que en familias con predisposición a esta enfermedad, se considere al tabaquismo como un marcador de riesgo para padecer la misma.[49] El consumo de tabaco en este tipo de pacientes presenta tanto efectos positivos como negativos. Entre los positivos se pueden citar: mejora de los síntomas negativos, disminución de los efectos secundarios de los medicamentos y sentimiento de placer. Entre los negativos están que interfiere con las drogas utilizadas en el tratamiento y agrava la presentación del trastorno.[45] Los hidrocarburos aromáticos policíclicos del humo del tabaco aumentan el metabolismo de la clozapina, la olanzapina y los antipsicóticos típicos.[50] Entre los fumadores que padecen esquizofrenia o trastorno bipolar, la probabilidad de contraer una enfermedad coronaria es de 2 a 3 veces superior a la media, elevando la tasa de mortalidad y disminuyendo la esperanza de vida.[46] Esta población es la que presenta menor tasa de éxito cuando intentan dejar de fumar (11 %), excepto quienes están bajo tratamiento con clozapina.[50]
Alcoholismo
[editar]Muchos fumadores empedernidos fuman mientras consumen bebidas alcohólicas debido a que el alcohol potencia los receptores nicotínicos de acetilcolina, que conducen a la resensibilización y, por tanto, generan adicción.[51] Se ha estudiado hasta qué punto la dependencia a la nicotina es la causa de este hábito. No parece que la cantidad de nicotina en sangre es un factor significativo ya que el volumen de la calada se correlaciona pobremente con la frecuencia del consumo de cigarrillos.[52]
Otras drogas
[editar]El consumo de cocaína o anfetamina con cigarrillos puede dar lugar al hábito de fumar compulsivamente.[53]
Intervención sanitaria en tabaquismo
[editar]El consumo de tabaco es un problema de salud pública prioritario que como conducta adictiva, precisa de intervenciones basadas en el cambio de comportamiento y con una perspectiva de promoción de salud biopsicosocial. El abordaje del consumo de tabaco debe ser multidisciplinar. Cualquier profesional sanitario puede desarrollar un consejo efectivo en cualquier ámbito de actuación: atención primaria, hospitalaria, urgencias, odontología, fisioterapia.
La cesación tabáquica puede ser abordada tanto en el ámbito público como en el ámbito privado. Existen clínicas privadas que trabajan con terapias CPAP y programas para dejar de fumar, entre otros abordajes.[54]
Modelo de las 5 A
[editar]El modelo de las 5 A (preguntar asses, aconsejar advise, evaluar agree, ayudar assist y organizar arrage) es una herramienta para ayudar a los médicos a preguntar a los pacientes sobre sus comportamientos de salud y, si se descubre que los pacientes están en riesgo, aconsejarles que modifiquen su comportamiento, evaluando su interés de hacerlo, ayudándoles en sus esfuerzos por cambiar y organizando un seguimiento adecuado.[55]
Terapéutica
[editar]Existen diversos tratamientos para el tabaquismo, incluyendo terapias cognitivo-conductuales, terapias de reemplazo de la nicotina, entre otras.
Terapias de aversión
[editar]En ciertos casos, se pueden aplicar terapias de aversión para tratar el tabaquismo. El procedimiento implica que los sujetos fumen su marca habitual de cigarrillos de manera rápida y continua, inhalando una bocanada cada 6 segundos hasta que no se pueda seguir fumando. Esta técnica puede funcionar para los fumadores que no están habituadas a fumar tanto, induciéndolos dejar el hábito por completo.[56]
No está claro qué tanto la aversión y los límites de tolerancia de los sujetos están determinados por la intoxicación con nicotina o por la irritación local de la boca y el tracto respiratorio. Se concluye que fumar rápidamente puede producir niveles excesivamente altos de nicotina y carboxihemoglobina en sangre y que esto constituye un riesgo. Según los datos disponibles en la actualidad, el nivel de riesgo es imposible de calcular en términos cuantitativos.
Probablemente podría reducirse con un fármaco beta bloqueador adrenérgico.[cita requerida] Dado que la ingesta excesiva de nicotina y monóxido de carbono puede no ser necesaria para lograr un efecto en el tratamiento, se sugiere que el procedimiento podría ser completamente seguro y posiblemente no menos eficaz si se instruye a los sujetos a llevar el humo a la garganta y evitar inhalarlo hacia los pulmones ya que solo por inhalación se producen niveles peligrosamente altos de las sustancias dañinas.[57] Para algunos investigadores, mientras se tomen las precauciones pertinentes, puede implementarse esta forma de terapia considerando los peligros mayores a que se enfrentan los fumadores crónicos.[58]Terapias de reemplazo de nicotina
[editar]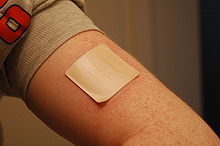
Las terapias de reemplazo de nicotina son formas aprobadas por la medicina para el consumo de nicotina en formulaciones que no usan tabaco.[59] Se ayudan con la cesación tabáquica o para cesar el tabaco de mascar.[60][61] Aumenta la posibilidad de dejar de fumar entre un 50% y un 70%[62] y muchas veces, se combina con otras técnicas. También se utilizan terapias de reemplazo de nicotina para tratar colitis ulcerosa. Tipos de terapia de reemplazo de nicotina incluyen los parches de nicotina, chicles de nicotina, pastillas de nicotina y el uso de aerosoles o pulverizadores nasales e inhaladores[60] y el uso de más de un tipo de terapia de reemplazo de nicotina al mismo tiempo puede aumentar la eficacia del tratamiento.[63][64]
Los efectos secundarios comunes dependen de la formulación de la nicotina. Efectos secundarios comunes con el uso de chicles incluyen náusea, hipos e irritación de la boca. Efectos secundarios comunes con el parche incluyen irritación de la piel y una boca seca mientras con el inhalador una tos, moqueo nasal y dolor de cabeza. Riesgos serios incluyen envenenamiento por nicotina y adicción.[60] Parece que no aumentan el riesgo de un ataque de corazón[62] aunque existe la posibilidad de que los bebés de madres en terapia durante el embarazo sufran daños.[60][65] Las terapias de reemplazo de nicotina funcionan para reducir las ansias causadas por la adicción a la nicotina.[60][66]
La terapia de reemplazo de nicotina fue aprobado en los Estados Unidos en 1984[60] y los productos de reemplazo de nicotina están en la lista de los medicamentos más importantes que debe tener un sistema de salud según la Organización Mundial de la Salud.[67] Aunque están disponibles como medicamentos genéricos,[60] en los Estados Unidos un mes de parches o chicles cuestan entre 100 y 200 dólares, mientras que otras opciones pueden tener un coste aún mayor.[68]Véase también
[editar]- Efectos del tabaco en la salud
- Convenio Marco para el Control del Tabaco
- Día Mundial Sin Tabaco
- Ley antitabaco
- Caso Philip Morris contra Uruguay
- Control del tabaco
- Tabaquismo en el fútbol profesional
- Tabaco y gestación
Referencias
[editar]- ↑ «tabaquismo». «Diccionario de la lengua española» - Edición del Tricentenario. Consultado el 25 de octubre de 2020.
- ↑ «OMS | 10 datos sobre la epidemia de tabaquismo y el control mundial del tabaco». www.who.int. Consultado el 25 de octubre de 2020.
- ↑ Drogas. Secretaría General de Sanidad y Delegación del Gobierno para el Plan Nacional Sobre Drogas. Ministerio de Sanidad y Consumo. Gobierno de España. 2008.
- ↑ «OMS | El programa MPOWER y la epidemia mundial de tabaquismo». WHO. Consultado el 25 de octubre de 2020.
- ↑ a b c d «Tabaco». www.who.int. Consultado el 25 de octubre de 2020.
- ↑ Oncken, Cheryl; McKee, Sherry; Krishnan-Sarin, Suchitra; O'Malley, Stephanie; Mazure, Carolyn M. (1 de junio de 2005). «Knowledge and perceived risk of smoking-related conditions: a survey of cigarette smokers». Preventive Medicine (en inglés) 40 (6): 779-784. ISSN 0091-7435. doi:10.1016/j.ypmed.2004.09.024. Consultado el 26 de octubre de 2020.
- ↑ Ruiz Mori, Enrique; Ruiz Mori, Hernán; Salazar-Rojas, Ronald; Torres-Mallma, Cristina; Valer-Villanueva, Sergio; Santiago, Brendy; Blas-Rodriguez, Humberto Joel; Vásquez Tornero, Cindy et al. (2016-01). «Conocimiento de los riesgos del tabaquismo en fumadores, exfumadores y no fumadores». Horizonte Médico (Lima) 16 (1): 32-37. ISSN 1727-558X. Consultado el 26 de octubre de 2020.
- ↑ Yang, Jilan; Hammond, David; Driezen, Pete; Fong, Geoffrey T.; Jiang, Yuan (1 de octubre de 2010). «Health knowledge and perception of risks among Chinese smokers and non-smokers: findings from the Wave 1 ITC China Survey». Tobacco Control (en inglés) 19 (Suppl 2): i18-i23. ISSN 0964-4563. doi:10.1136/tc.2009.029710. Consultado el 26 de octubre de 2020.
- ↑ Thrasher, James F.; Pérez-Hernández, Rosaura; Arillo-Santillán, Edna; Barrientos-Gutiérrez, Inti (2012-06). «Impacto de las advertencias con pictogramas en las cajetillas de cigarrillos en México: resultados de una encuesta en fumadores de Guadalajara». Salud Pública de México 54 (3): 254-263. ISSN 0036-3634. Consultado el 26 de octubre de 2020.
- ↑ Pinilla-Vásquez, Clemencia; Angarita-Fonseca, Adriana (2012). «Conocimientos Y Actitudes Asociadas Al Inicio Del Hábito De Fumar Durante La Vida Universitaria». Revista Hacia la Promoción de la Salud 17 (2): 25-39. ISSN 0121-7577. Consultado el 26 de octubre de 2020.
- ↑ a b «La OMS presenta un nuevo informe sobre la epidemia mundial de tabaquismo». www.who.int. Consultado el 25 de octubre de 2020.
- ↑ Curry, Susan J.; Emery, Sherry; Sporer, Amy K.; Mermelstein, Robin; Flay, Brian R.; Berbaum, Michael; Warnecke, Richard B.; Johnson, Timothy et al. (1 de enero de 2007). «A National Survey of Tobacco Cessation Programs for Youths». American Journal of Public Health 97 (1): 171-177. ISSN 0090-0036. PMC 1716253. PMID 17138932. doi:10.2105/AJPH.2005.065268. Consultado el 25 de octubre de 2020.
- ↑ Camps, Xavier; Frascheri, Marta; Buroni, Cristina (2005-05). «Análisis del funcionamiento de un programa de cesación de tabaquismo». Revista Uruguaya de Cardiología 20 (1): 16-20. ISSN 1688-0420. Consultado el 25 de octubre de 2020.
- ↑ Treating Tobacco Use and Dependence: 2008 Update. US Department of Health and Human Services. 2008 May. Consultado el 25 de octubre de 2020.
- ↑ Fiore, Michael C.; Croyle, Robert T.; Curry, Susan J.; Cutler, Charles M.; Davis, Ronald M.; Gordon, Catherine; Healton, Cheryl; Koh, Howard K. et al. (1 de febrero de 2004). «Preventing 3 Million Premature Deaths and Helping 5 Million Smokers Quit: A National Action Plan for Tobacco Cessation». American Journal of Public Health 94 (2): 205-210. ISSN 0090-0036. PMC 1448229. PMID 14759928. doi:10.2105/AJPH.94.2.205. Consultado el 25 de octubre de 2020.
- ↑ «NIDA». Archivado desde el original el 9 de enero de 2018. Consultado el 6 de febrero de 2014.
- ↑ a b Paz-Ballesteros, Wayra Citlali; Zavala-Arciniega, Luis; Gutiérrez-Torres, Daniela Sarahí; Ponciano-Rodríguez, Guadalupe; Reynales-Shigematsu, Luz Myriam (9 de diciembre de 2019). «Evaluación de la dependencia física y psicológica al tabaco en fumadores mexicanos adultos, Encodat 2016». Salud Pública de México 61: 136-146. ISSN 0036-3634. doi:10.21149/9858. Consultado el 26 de octubre de 2020.
- ↑ de Higes Martínez (coord.); Perera López (coord.). Manejo, diagnóstico y tratamiento del tabaquismo en la práctica clínica diaria. RESPIRA-FUNDACIÓN ESPAÑOLA DEL PULMÓN-SEPAR. ISBN 978-84-944106-4-2.
- ↑ «KARL FAGERSTRÖM: «El consumo de tabaco entre adolescentes es una epidemia»».
- ↑ «Test de Fagerström».
- ↑ «Test de Fagerström de dependencia de la nicotina (1991)». Archivado desde el original el 21 de febrero de 2015. Consultado el 28 de febrero de 2015.
- ↑ Charles, Gerras (1976). The Encyclopedia of Common Diseases. Rodale Press. p. 17. ISBN 978-0-87857-113-0.
- ↑ Sobre la etimología de chacuaco (Consultado sábado, 27 de noviembre del 2021.)
- ↑ What's Wrong with Addiction?. Melbourne University Publish. 2002. p. 100. ISBN 978-0-522-84991-2.
- ↑ Redacción (2021). Ssa reafirma compromiso contra el tabaco. La Jornada, nov 27, p. 6, sección Política: Pandemia. (Consultado sábado, 27 de noviembre del 2021.)
- ↑ infodoctor.org. «Tabaco e impotencia». Archivado desde el original el 20 de noviembre de 2012. Consultado el 9 de octubre de 2012.
- ↑ Bundhun, Pravesh Kumar; Janoo, Girish; Bhurtu, Akash; Teeluck, Abhishek Rishikesh; Soogund, Mohammad Zafooruddin Sani; Pursun, Manish; Huang, Feng (8 de enero de 2019). «Tobacco smoking and semen quality in infertile males: a systematic review and meta-analysis». BMC public health 19 (1): 36. ISSN 1471-2458. PMC 6325781. PMID 30621647. doi:10.1186/s12889-018-6319-3. Consultado el 18 de julio de 2020.
- ↑ «11th Report on Carcinogens by the U.S. Department of Health and Human Services». Archivado desde el original el 28 de octubre de 2006. Consultado el 27 de octubre de 2006.
- ↑ Berdiel, Laura Calpe. «¿Existe un nivel seguro de tabaquismo?». CardioTeca. Consultado el 25 de octubre de 2020.
- ↑ «Tabaco». www.who.int. Consultado el 25 de octubre de 2020.
- ↑ «Tabaquismo provoca casi 11 mil muertes y cuesta al Estado más de 1 billón de pesos al año - Universidad de Chile». uchile.cl. Consultado el 7 de abril de 2017.
- ↑ Molina Bermejo, M. S. (noviembre de 2005). «Manifestaciones cutáneas y tabaco». Formación Médica Continuada en Atención Primaria (Barcelona, España: Doyma) 12 (9): 582-588. ISSN 1134-2072. doi:10.1016/S1134-2072(05)71256-1. Archivado desde el original el 7 de octubre de 2017. Consultado el 7 de octubre de 2017.
- ↑ Sociedad Española de Neumología y Cirugía Torácica (2010). «Guía de tratamiento del tabaquismo». Internet Archive. Editorial Respira. Archivado desde el original el 18 de febrero de 2013. Consultado el 10 de octubre de 2016.
- ↑ Patton G. C.; Hibbert M.; Rosier M. J.; Carlin J. B.; Caust J.; Bowes G. (1996). «Is smoking associated with depression and anxiety in teenagers?». American Journal of Public Health 86 (2): 225-230. PMC 1380332. PMID 8633740. doi:10.2105/ajph.86.2.225.
- ↑ Stanton, W.; Silva, P. A. (1992). «A longitudinal study of the influence of parents and friends on children's initiation of smoking». Journal of Applied Developmental Psychology 13 (4): 423-434. doi:10.1016/0193-3973(92)90010-F.
- ↑ Harris, Judith Rich; Pinker, Steven (4 de septiembre de 1998). The nurture assumption: why children turn out the way they do. Simon and Schuster. ISBN 978-0-684-84409-1. Consultado el 22 de marzo de 2009.
- ↑ Chandrupatla, Siddardha G.; Tavares, Mary; Natto, Zuhair S. (27 de julio de 2017). «Tobacco Use and Effects of Professional Advice on Smoking Cessation among Youth in India». Asian Pacific Journal of Cancer Prevention 18 (7): 1861-1867. ISSN 2476-762X. PMC 5648391. PMID 28749122. doi:10.22034/APJCP.2017.18.7.1861.
- ↑ Chassin, L.; Presson, C.; Rose, J.; Sherman, S. J.; Prost, J. (2002). «Parental Smoking Cessation and Adolescent Smoking». Journal of Pediatric Psychology 27 (6): 485-496. PMID 12177249. doi:10.1093/jpepsy/27.6.485.
- ↑ Proescholdbell, R. J.; Chassin, L.; MacKinnon, D. P. (2000). «Home smoking restrictions and adolescent smoking». Nicotine & Tobacco Research 2 (2): 159-167. PMID 11072454. doi:10.1080/713688125.
- ↑ Urberg, K.; Shyu, S. J.; Liang, J. (1990). «Peer influence in adolescent cigarette smoking». Addictive Behaviors 15 (3): 247-255. PMID 2378284. doi:10.1016/0306-4603(90)90067-8.
- ↑ Bharatula, Arun (2016). Review: Tobacco outlet density. Melbourne.(Enlace roto: noviembre de 2018)
- ↑ Michell L, West P (1996). «Peer pressure to smoke: the meaning depends on the method». Health Education Research 11 (1): 39-49. doi:10.1093/her/11.1.39.
- ↑ Barber, J.; Bolitho, F.; Bertrand, L. (1999). «The Predictors of Adolescent Smoking». Journal of Social Service Research 26 (1): 51-66. doi:10.1300/J079v26n01_03.
- ↑ Becoña, Elisardo (2004). «Monografías tabaco». Adicciones (Palma de Mallorca, España: Sociedad Científica Española de Estudios sobre el Alcohol, el Alcoholismo y las otras Toxicomanías) 16 (supl. 2): 7-12. ISSN 0214-4840. Archivado desde el original el 21 de junio de 2012. Consultado el 6 de octubre de 2017.
- ↑ a b Marques de Oliveira, Renata; Ferreira Furegato, Antonia Regina (enero de 2012). «Esquizofrenia y dependencia del tabaco: una revisión integradora». Enfermería global (Murcia, España: Universidad de Murcia) 11 (1): 381-402. ISSN 1695-6141. Archivado desde el original el 6 de octubre de 2017. Consultado el 6 de octubre de 2017.
- ↑ a b Sociedad Psiquiátrica Europea (2009). «Enfermedad cardiovascular y diabetes en personas con enfermedad mental grave». Revista de psiquiatría y salud mental (Barcelona, España: Sociedad española de psiquiatría biológica) 2 (1): 49-59. ISSN 1888-9891. doi:10.1016/j.eurpsy.2009.01.005.
- ↑ Becoña, Elisardo; Míguez, María Carmen (2004). «Consumo de tabaco y psicopatología asociada». Psicooncología (Madrid, España: Asociación de Psicooncología de Madrid) 1 (1): 99-112. ISSN 1696-7240.
- ↑ a b Gurrea, Alfredo; Pinet, María Cristina (2004). «Tabaco y patología afectiva». En Becoña, Elisardo, ed. Adicciones: monografías tabaco (Palma de Mallorca, España: Sociedad Científica Española de Estudios sobre el Alcohol, el Alcoholismo y las otras Toxicomanías) 16 (supl. 2): 155-176. ISSN 0214-4840. Archivado desde el original el 21 de junio de 2012. Consultado el 6 de octubre de 2017.
- ↑ a b Jiménez Suárez, O.; Castro Álvarez, E.; Camacho Oborrego, S. (1999). «¿Por qué fuman tanto los esquizofrénicos?». Psiquiatría Pública (Madrid, España: Instituto Psiquiátrico José Germain) 11 (5): 192-195. ISSN 0213-8972.
- ↑ a b c Martínez Ortega, José María; Gurpegui, Manuel; Díaz, Francisco J.; de León, José (2004). «Tabaco y esquizofrenia». En Becoña, Elisardo, ed. Adicciones: monografías tabaco (Palma de Mallorca, España: Sociedad Científica Española de Estudios sobre el Alcohol, el Alcoholismo y las otras Toxicomanías) 16 (supl. 2): 177-190. ISSN 0214-4840. Archivado desde el original el 21 de junio de 2012. Consultado el 6 de octubre de 2017.
- ↑ Rose, J.; Brauer, L.; Behm, F.; Cramblett, M. (2004). «Psychopharmacological interactions between nicotine and ethanol». Nicotine & Tobacco Research 6 (1): 133-44. ISSN 1462-2203. PMID 14982697. doi:10.1080/14622200310001656957.
- ↑ Kolonen, S.; Tuomisto, J.; Puustinen, P.; Airaksinen, M. M. (1992). «Effects of smoking abstinence and chain-smoking on puffing topography and diurnal nicotine exposure». Pharmacol Biochem Behav 42 (2): 327-32. PMID 1631188. doi:10.1016/0091-3057(92)90535-N.
- ↑ Fisher, Gary L.; Roget, Nancy A. (11 de noviembre de 2008). Encyclopedia of Substance Abuse Prevention, Treatment, and Recovery. SAGE Publications. ISBN 978-1-4129-5084-8.
- ↑ «Cómo el CPAP puede transformar la salud respiratoria en fumadores». TerapiaCPAP. 28 de mayo de 2024. Consultado el 5 de junio de 2024.
- ↑ «USPSTF».
- ↑ The Clinical Management of Nicotine Dependence. Springer-Verlag. 1991. ISBN 978-0-387-97464-4.
- ↑ Russell, MA; Raw, M; Taylor, C; Feyerabend, C; Saloojee, Y (Diciembre de 1978). «Blood nicotine and carboxyhemoglobin levels after rapid-smoking aversion therapy.». Journal of consulting and clinical psychology 46 (6): 1423-31.
- ↑ Miller, L. Craig; Schilling, August F.; Logan, Daniel L.; Johnson, Robert L. (Septiembre de 1977). «Potential Hazards of Rapid Smoking as a Technic for the Modification of Smoking Behavior». New England Journal of Medicine 297 (11): 590-592. doi:10.1056/NEJM197709152971106.
- ↑ Jain, R; Majumder, P; Gupta, T (2013). «Pharmacological intervention of nicotine dependence.». BioMed research international 2013: 278392. PMID 24490153.
- ↑ a b c d e f g «Nicotine». The American Society of Health-System Pharmacists. Consultado el Dec 2015.
- ↑ Smith, KD; Scott, MA; Ketterman, E; Smith, PO (April 2005). «Clinical inquiries. What interventions can help patients stop using chewing tobacco?». The Journal of family practice 54 (4): 368-9. PMID 15833231.
- ↑ a b Stead, LF; Perera, R; Bullen, C; Mant, D; Hartmann-Boyce, J; Cahill, K; Lancaster, T (14 de noviembre de 2012). «Nicotine replacement therapy for smoking cessation». En Stead, Lindsay F, ed. The Cochrane database of systematic reviews 11: CD000146. PMID 23152200. doi:10.1002/14651858.CD000146.pub4.
- ↑ McDonough, M (August 2015). «Update on medicines for smoking cessation.». Australian prescriber 38 (4): 106-11. PMID 26648633. «Evidence suggests that combinations of nicotine replacement therapy may be more effective than using a single formulation».
- ↑ Cahill, K; Stevens, S; Perera, R; Lancaster, T (31 de mayo de 2013). «Pharmacological interventions for smoking cessation: an overview and network meta-analysis.». The Cochrane database of systematic reviews 5: CD009329. PMID 23728690. «Combination NRT also outperformed single formulations».
- ↑ De Long, NE; Barra, NG; Hardy, DB; Holloway, AC (December 2014). «Is it safe to use smoking cessation therapeutics during pregnancy?». Expert opinion on drug safety 13 (12): 1721-31. PMID 25330815.
- ↑ Nicotine Replacement Therapy for Smoking Cessation or Reduction: A Review of the Clinical Evidence. Canadian Agency for Drugs and Technologies in Health. 16 de enero de 2014. PMID 24741730.
- ↑ Lista Modelo de Medicamentos esenciales de la OMS publicado por la Organización Mundial de la Salud
- ↑ Hamilton, Richart (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. p. 441. ISBN 9781284057560.
Enlaces externos
[editar]- En MedlinePlus hay más información sobre Tabaquismo
- En Medline hay más información sobre Tabaquismo (en inglés)
- Tabaquismo activo y pasivo, resumen realizado por GreenFacts de un informe del Centro Internacional de Investigaciones sobre el Cáncer
- CNPT. Comité Nacional de Prevención del Tabaquismo
- Asociación Médica Argentina - Comité Antitabaco
