Metabolismo de los ácidos grasos
El término metabolismo de los ácidos grasos refiere a un grupo de procesos metabólicos que involucran a los ácidos grasos; dentro de estos procesos, existe una serie de procesos catabólicos, es decir que generan energía; y a un grupo de procesos anabólicos, es decir que crean moléculas de importancia biológica tales como triglicéridos, fosfolípidos, segundos mensajeros, hormonas locales y cuerpos cetónicos.[1]
Los ácidos grasos son una familia de moléculas clasificadas dentro del grupo de los macronutrientes lipídicos. Uno de los roles que desempeñan los ácidos grasos en el metabolismo animal es la producción de energía, capturada en forma de adenosina trifosfato (ATP). Al ser comparado con otras clases de macronutrientes (carbohidratos y proteínas), los ácidos grasos producen la mayor cantidad de ATP en relación con su peso luego de ser completamente oxidados a CO
2 y agua en la β-oxidación y el ciclo del ácido cítrico.[2] Por este motivo los ácidos grasos (principalmente en la forma de triglicéridos) son la forma más eficiente de almacenaje de combustible en los animales, y en menor medida en las plantas. Adicionalmente, los ácidos grasos son importantes componentes de los fosfolípidos que forman las bicapas lipídicas, que es de lo que están formadas las membranas celulares de casi todas las células y las membranas que forman los organelos dentro de las células, tales como el núcleo, mitocondrias, retículo endoplasmático, y el aparato de Golgi. Los ácidos grasos también pueden ser escondidos o parcialmente escindidos de los compuestos que forman la membrana celular para formar segundos mensajeros en el interior de la célula, y hormonas locales en la inmediata vecindad de la célula. Las prostaglandinas, formadas a partir del ácido araquidónico almacenado en la membrana celular, probablemente sean el grupo mejor conocido de estas hormonas locales.
Catabolismo de los ácidos grasos[editar]




Los ácidos grasos se liberan, entre comidas, de sus depósitos en el tejido adiposo, donde se encuentran almacenados en forma de triglicéridos, en un proceso que ocurre como se detalla a continuación:
- Lipólisis, la separación de las cadenas de ácidos grasos del glicerol al cual se encuentran unidas en su forma de almacenamiento como triglicéridos (grasas), es llevada a cabo por lipasas. Estas lipasas se activan por niveles altos de epinefrina o glucagón en la sangre (o norepinefrina secretada por el sistema nervioso simpático en el tejido adiposo), cuando los niveles de glucosa luego de las comidas comienzan a bajar, lo que simultáneamente disminuye los niveles de insulina en la sangre.[1]
- Una vez liberados del glicerol, lo ácidos grasos libres entran a la sangre, la cual los transporta unidos a la albúmina plasmática a través de todo el organismo.[4]
- Los ácidos grasos de cadena larga entran a las células que van a metabolizarlos (la mayor parte de las células del organismo excepto glóbulos rojos y neuronas del sistema nervioso central) a través de proteínas transportadoras específicas, tales como la familia de proteínas transportadoras de ácidos grasos SLC27.[5][6] Los glóbulos rojos no contienen mitocondrias, y por lo tanto no pueden metabolizar ácidos grasos, los tejidos del sistema nervioso central no pueden hacer uso de los ácidos grasos, a pesar de que contienen mitocondrias, porque los ácidos grasos no pueden cruzar la barrera hematoencefálica hacia el fluido intersticial que baña a estas células.
- Una vez dentro de las células, la enzima ácido-graso-de-cadena-larga-CoA ligasa cataliza la reacción de una molécula de ácido graso con ATP para producir un adenilato de ácido graso, AMP y fosfato inorgánico; el adenilato de ácido graso reacciona con Coenzima A libre para producir una molécula de acil-CoA.
- Para que el acil-CoA pueda entrar a la mitocondria debe hacer uso de la lanzadera de carnitina:[7][8][9]
- El acil-CoA es transferido al grupo hidoxilo de la carnitina por medio de la enzima carnitina palmitoiltransferasa I, localizada en la caras citosólicas de la membrana mitocondrial externa y de la membrana mitocondrial interna.
- El aducto acil-carnitina es lanzado hacia el interior por medio de la carnitina-acilcarnitina translocasa, mientras que la carnitina es lanzada hacia el exterior.
- La acil-carnitina es convertida nuevamente en acil-CoA por la enzima carnitina palmitoiltransferasa II, localizada en la cara interior de la membrana mitocondrial interna. La carnitina liberada es nuevamente lanzada hacia el citosol, mientras que una nueva molécula de acil-CoA es lanzada hacia la matriz mitocondrial.
- La beta oxidación, en la matriz mitocondrial, finalmente corta las largas cadenas carbonadas de los ácidos grasos (en la forma de moléculas de acil-CoA) en una serie de unidades de acetato, las cuales, combinadas con coenzima A forman moléculas de acetil-CoA, las que a su vez se condensan con oxaloacetato para formar citrato al comienzo del ciclo del ácido cítrico.[2] Resulta conveniente pensar en esta reacción como en el punto de inicio del ciclo, ya que es el punto donde el ciclo es alimentado con acetil-CoA, cuyo grupo acetato será disipado como CO
2 y H
2O con la liberación de una sustancial cantidad de energía capturada en forma de ATP, durante cada vuelta del ciclo.
- Brevemente, los pasos de la β-oxidación (la ruptura inicial de los ácidos grasos libres para formar acetil-CoA) son los siguientes:[2]
- Deshidrogenación por medio de la acil-CoA deshidrogenasa, produciendo 1 FADH
2 - Hidratación por medio de la enoil-CoA hidratasa
- Deshidrogenación por medio de la 3-hidroxiacil-CoA deshidrogenasa, produciendo 1 NADH + H+
- Escisión por medio de la tiolasa, produciendo 1 acetil-CoA y un ácido graso que ahora es 2 carbonos más corto que el original, (produciendo de esta forma un nuevo acil-CoA que es dos carbonos más corto)
Esta reacción de β-oxidación se repite hasta que el ácido graso ha sido completamente reducido a acetil-CoA o, en el caso ácidos grasos con un número extraño de átomos de carbono, acetil-CoA y 1 molécula de propionil-CoA por molécula de ácido graso. Cada corte β-oxidativo de la molécula produce 5 moléculas de ATP.[10][11]
- El acetil-CoA producido por la β-oxidación ingresa al ciclo del ácido cítrico en la mitocondria al combinarse con oxaloacetato para formar citrato. Esto desemboca en la combustión completa de la molécula de acetil-CoA con CO
2 y agua como productos. La energía liberada en este proceso termina siendo capturada en forma de 1 molécula de GTP y 11 moléculas de ATP por cada molécula de acetil-CoA oxidada.[2][7]
Este es el destino del acetil-CoA donde sea que la β-oxidación de los ácidos grasos ocurra, excepto bajo ciertas circunstancias en el hígado. En el hígado el oxaloacetato puede ser parcialmente o totalmente desviado hacia la vía de la gluconeogénesis durante el ayuno prolongado, emaciación, una dieta baja en carbohidratos, ejercicio extenuante prolongado, y en la diabetes mellitus tipo 1 descontrolada. Bajo estas circunstancias el oxaloacetato se hidrogena para formar malato el cual sale de la mitocondria para ser convertido en glucosa en el citoplasma de las células hepáticas, desde donde es liberado hacia la sangre.[7] En el hígado, por lo tanto, cuando un proceso de gluconeogénesis significativo ha sido estimulado por un nivel bajo o ausente de insulina y un nivel alto de glucagón en sangre el oxaloacetato no se encuentra disponible para condensarse con acetil-CoA. En estas condiciones el acetil-CoA es desviado hacia la formación de acetoacetato y beta-hidroxibutirato.[7] El acetoacetato, el beta-hidroxibutirato y su producto de degradación espontáneo, la acetona, se conocen frecuentemente (aunque un tanto equivocadamente) como cuerpos cetónicos (ya que no son "cuerpos" para nada, sino sustancias químicas solubles en agua). Los cuerpos cetónicos son liberados por el hígado hacia la sangre. Todas las células con mitocondrias pueden tomar los cuerpos cetónicos de la sangre y reconvertirlos en acetil-CoA, el que puede ser utilizado como combustible en sus ciclos del ácido cítrico, ningún otro tejido puede derivar su oxaloacetato hacia la vía gluconeogénica como lo hace el hígado. A diferencia de los ácidos grasos libres, los cuerpos cetónicos pueden atravesar la barrera hematoencefálica, y encontrarse disponibles para ser utilizados como combustible por las células del sistema nervioso central, actuando como sustitutos de la glucosa de la cual estas células normalmente viven.[7] La situación donde aparecen niveles elevados de cuerpos cetónicos en la sangre durante el ayuno prolongado, dieta baja en carbohidratos, ejercicio pesado prolongado y diabetes tipo 1 descontrolada, se conoce como cetosis, y, en su forma extrema, como aparece en la diabetes tipo 1 sin control, se denomina cetoacidosis.
El glicerol liberado por la acción de la lipasa es fosforilado por una glicerol quinasa en el hígado (el único tejido donde puede ocurrir esta reacción) y el glicerol 3-fosfato resultante se oxida a dihidroxiacetona fosfato. La enzima glicolítica triosa fosfato isomerasa convierte este compuesto en gliceraldehído 3-fosfato, el cual se oxida por la vía de la glicólisis, o puede ser convertido en glucosa por la vía de gluconeogénesis.
Ácidos grasos como fuente de energía[editar]

55H
98O
6
Los ácidos grasos, almacenados en forma de triacilgliceroles en un organismo, son una fuente muy importante de energía debido a que se encuentran en estado tanto reducido como anhidro. La energía que se obtiene de un gramo de ácidos grasos es de aproximadamente 9 kcal (37 kJ), comparado con las 4 kcal (17 kJ) por gramo de carbohidrato. Debido a que la porción hidrocarbonada de los ácidos grasos es hidrofóbica, estas moléculas pueden ser almacenadas en un ambiente relativamente anhidro (libre de agua). Los carbohidratos, por otra parte, se encuentran mucho más hidratados. Por ejemplo, 1 gramo de glucógeno puede unir aproximadamente 2 g de agua lo que se traduce a 1,33 kcal/g de compuesto hidratado. Esto significa que los ácidos grasos pueden almacenar más de seis veces la cantidad de energía por unidad de masa que almacenan los carbohidratos. Puesto de otra forma, si el cuerpo humano dependiera de los carbohidratos para almacenar energía, una persona necesitaría acarrear con 31 kg de glucógeno hidratado para tener una reserva de energía equivalente a 4,6 kg de grasas.[7]
Los animales que hibernan proveen un buen ejemplo de la utilización de estas reservas como combustible. Por ejemplo, los osos hibernan durante aproximadamente 7 meses, y, durante todo este período, la energía que utilizan se deriva de la degradación de reservas grasas. En forma similar, las aves migratorias almacenan grandes reservas de grasas antes de embarcarse en sus viajes intercontinentales.
Las reservas de grasas de un adulto humano joven promedio rondan aproximadamente los 10–20 kg, pero varía ampliamente dependiendo de la edad, género y disposiciones individuales.[12] En contraste el cuerpo humano almacena sólo unos 400 g de glucógeno, de los cuales 300 g se encuentran bloqueados en el interior de los músculos esqueléticos, siendo por lo tanto inalcanzables para el resto del organismo. Esos aproximadamente 100 g de glucógeno almacenados en el hígado se consumen con apenas un día de inanición.[7] Luego de esto la glucosa que es liberada a la circulación sanguínea por el hígado para el uso general de los tejidos del organismo, tiene que ser sintetizada a partir de los aminoácidos glucogénicos y un par de otros sustratos gluconeogénicos, entre los cuales no se incluyen los ácidos grasos.[1]
Los animales pueden sintetizar carbohidratos de la porción glicerol de los triglicéridos pero no de la porción de los ácidos grasos[editar]
Los ácidos grasos se metabolizan para producir acetil-CoA por medio del mecanismo de beta-oxidación dentro de las mitocondrias, mientras que los ácidos grasos se sintetizan a partir de acetil-CoA por fuera de la mitocondria, en el citosol. Las dos vías son diferentes, no solo en el lugar donde ocurren, sino en las reacciones implicadas, y en los sustratos empleados. Las dos vías son mutuamente inhibitorias, previniendo que el acetil-CoA producido por la beta-oxidación pueda entrar a la vía de síntesis de ácidos grasos por medio de la reacción catalizada por la enzima acetil-CoA carboxilasa.[1] El acetil-CoA tampoco puede ser convertido a piruvato ya que la reacción catalizada por la piruvato descarboxilasa es irreversible.[7] En cambio, el acetil-CoA producido por la beta-oxidación de los ácidos grasos se condensa con oxaloacetato, para entrar al ciclo del ácido cítrico. Durante cada vuelta del ciclo, dos carbonos abandonan el ciclo en forma de CO
2 en la reacción de descarboxilación catalizadas por la isocitrato deshidrogenasa y la alfa-cetoglutarato deshidrogenasa. Por lo tanto, cada vuelta del ciclo del ácido cítrico oxida una unidad de acetil-CoA mientras regenera la molécula de oxaloacetato con la cual el acetil-CoA se unió originalmente para producir ácido cítrico. La reacción de descarboxilación ocurre antes que se forme el malato en el ciclo. Esta es la única sustancia que puede ser retirada de la mitocondria para entrar a la vía gluconeogénica para formar glucosa o glucógeno en el hígado o en cualquier otro tejido.[1] Debido a esto no puede haber una conversión neta de ácidos grasos hacia glucosa.
La energía almacenada en las grasas, por lo tanto, se extrae directamente por medio de la beta-oxidación de los ácidos grasos, y por su combustión en el ciclo del ácido cítrico, y nunca por su conversión a carbohidratos.
El glicerol liberado a la circulación sanguínea durante la lipólisis de los triglicéridos en el tejido adiposos solamente puede ser tomado por el hígado. En ese órgano se convierte en glicerol 3-fosfato por la acción de la glicerol quinasa la cual hidroliza una molécula de ATP por cada molécula de glicerol que resulta fosforilada. El glicerol 3-fosfato luego se oxida a dihidroxiacetona fosfato, la cual es, en cambio, convertida en gliceraldehído 3-fosfato por medio de la enzima triosa fosfato isomerasa. A partir de este punto, los tres átomos de carbono de la molécula original de glicerol pueden seguir la vía de la glucólisis para ser totalmente oxidados, o convertirse en glucosa por la vía de la gluconeogénesis.[7]
Únicamente las plantas poseen las enzimas necesarias para convertir al acetil-CoA en oxaloacetato a partir del cual puede formarse malato que en última instancia puede ser convertido en glucosa.[1]
Otros usos y funciones de los ácidos grasos[editar]
Señalización intracelular[editar]

Los ácidos grasos son parte integral de los fosfolípidos que forman la mayor parte de las membranas plasmáticas de las células. Estos fosfolípidos pueden ser escindidos en diacilglicerol (DAG) e inositol trifosfato (IP
3) a través de la hidrólisis de los fosfolípidos, y fosfatidilinositol 4,5-bisfosfato (PIP
2), por la enzima fosfolipasa C (PLC) que se encuentra unida a la membrana.[13]
Un ejemplo de diacilglicerol se muestra a la derecha de estas líneas. Este DAG es el 1-palmitoil-2-oleoil-glicerol, el cual contiene cadenas laterales derivadas del ácido palmítico y del ácido oleico. Los diacilgliceroles pueden tener otras combinaciones de ácidos grasos unidas a las posiciones C1 y C2 o a las posiciones C1 y C3 de la molécula de glicerol. Los diacilgliceroles con sustitución 1,2 siempre son quirales; mientras que los gliceroles disustituidos 1,3 son quirales si los sustituyentes son distintos entre sí.

2 para formar IP
3 y DAG. El IP
3 inicia la liberación de calcio intracelular, mientras que el DAG activa una PKC (proteína quinasa C). Nota: La PLC (fosfolipasa C) no es un intermediario, como posiblemente podría sugerir este diagrama, sino que es la enzima que cataliza la separación de IP
3/DAG.[13]
El inositol trifosfato (IP
3) actúa como segundo mensajero intracelular, iniciando la liberación intracelular de iones calcio (el cual a su vez activa diversas enzimas intracelulares, causa la liberación de hormonas y neurotransmisores de las células en las cuales se encuentran almacenados, y causa la contracción del músculo liso cuando se libera por la acción del IP
3), y la activación de proteína quinasa C (PKC); la cual es entonces translocada desde el citoplasma la membrana celular. Aunque el inositol trifosfato (IP
3), difunde hacia el citosol, el diacilglicerol (DAG) permanece en el interior de la membrana plasmática debido a sus propiedades hidrofóbicas. El IP
3 estimula la liberación de iones calcio del retículo endoplasmático liso, mientras que el DAG es un activador fisiológico de la proteína quinasa C (PKC), promoviendo su traslocación desde el citosol hacia la membrana plasmática. La PKC es una proteína quinasa multifuncional que es capaz de fosforilar residuos de serina y treonina en muchas proteínas blanco. Sin embargo la PKC solamente es activa en presencia de iones calcio, y es por eso que el DAG aumenta la afinidad de la PKC por el Ca2+
y de esta forma se activa a los niveles intracelulares fisiológicos de este ion.[13]
El diacilglicerol y el IP
3 actúan momentáneamente debido a que son rápidamente metabolizados. Esto es importante ya que la función de su mensaje no debería persistir luego de que el mensaje ha sido "recibido" por sus moléculas diana. El DAG puede ser fosforilado para formar fosfatidato o puede ser hidrolizado a glicerol y a sus ácidos grasos constituyentes. El IP
3 rápidamente es convertido en derivados que no son capaces de provocar la apertura de los canales iónicos de calcio.[13]
Hormonas parácrinas eicosanoides[editar]


Las prostaglandinas son un grupo de compuestos lipídicos fisiológicamente activos que presentan diversos efectos similares a los de las hormonas en los mamíferos. Se han encontrado prostaglandinas en casi todos los tejidos humanos y de otros animales. Se derivan enzimáticamente del ácido araquidónico, un ácido graso poliinsaturado de 20 carbonos. Por lo tanto todas las prostaglandinas existentes poseen 20 átomos de carbono, incluyendo un anillo de 5 carbonos. Son una clase de los eicosanoides y de la clase de los derivados de ácidos grasos prostanoides.[14]
Las prostaglandinas se sintetizan en la membrana celular por la escisión de araquidonato a partir de los fosfolípidos que forman la membrana. Este paso se encuentra catalizado ya sea por la fosfolipasa A
2 actuando directamente sobre los fosfolípidos de membrana, o por una lipasa actuando sobre un DAG (diacilglicerol). El araquidonato, luego es atacado por la componente ciclooxigenasa de la prostaglandina sintasa. Esta forma un anillo ciclopentanon aproximadamente a la mitad de la cadena de ácido graso. La reacción además añade 4 átomos de oxígeno derivado de dos moléculas de O
2. La molécula resultante es la prostaglandina G
2, la cual se convierte por la componente hidroperoxidasa del complejo enzimático en prostaglandina H
2. Este componente es altamente inestable y se convierte rápidamente en otras prostaglandinas, prostaciclinas y tromboxanos.[14] Estos son finalmente liberados al fluido intersticial que rodea a la célula que ha sintetizado la hormona eicosanoide.
Si el araquidonato es atacado por la lipooxigenasa en lugar de la ciclooxigenasa, se forman leucotrienos. Estos también actúan como hormonas locales.
Originalmente se pensaba que las prostaglandinas abandonaban la célula por difusión pasiva, debido a su alta lipofilicidad. El descubrimiento del transportador de prostaglandina (PGT, SLCO2A1), la cual media la captación de prostaglandinas, demuestra que la difusión, por sí sola, no puede explicar la penetración de las prostaglandinas a través de la membrana celular. La liberación de prostaglandina, ha mostrado en la actualidad estar mediado por un transportador específico, llamado proteína de resistencia multidroga 4 (MRP4, ABCC4); la cual es miembro de la superfamilia ATP-binding cassette transporter. Si el MRP4 es el único transportador capaz de liberar prostaglandinas de las células todavía no está claro.
Las diferencias estructurales entre prostaglandinas son las responsables de sus diferentes actividades biológicas. Una prostaglandina dada, puede tener efectos diferentes e incluso opuestos en diferentes tejidos. La capacidad de una determinada prostaglandina para estimular una reacción en un tejido e inhibir la misma reacción en un tejido diferente se encuentra determinada por el tipo de receptor al cual se une la prostaglandina.
Las prostaglandinas actúan como factores autócrinos o parácrinos estando sus células diana presentes en la inmediata vecindad del sitio de secreción. Las prostaglandinas difieren de las hormonas endócrinas en que no se producen en un sitio u órgano específico, sino en muchos lugares a lo largo del organismo.
Las prostaglandinas tienen dos derivados: las prostaciclinas y los tromboxanos. Las prostaciclinas son poderosos vasodilatadores de acción local, e inhiben la agregación plaquetaria. Por medio de su rol en la vasodilatación, las prostaciclinas se encuentran además involucradas en la inflamación. Las prostaciclinas se sintetizan en las paredes de los vasos sanguíneos, y tienen la función fisiológica de prevenir la formación de coágulos innecesarios, como así también de regular la contracción del músculo liso.[15] Conversely, thromboxanes (produced by platelet cells) are vasoconstrictors and facilitate platelet aggregation. Their name comes from their role in clot formation (thrombosis).
Fuentes dietarias de ácidos grasos, digestión, absorción, transporte en la sangre y almacenaje[editar]


Una proporción significativa de los ácidos grasos en el organismo se obtienen de la dieta, en la forma de triglicéridos ya sea de origen animal o vegetal. Los ácidos grasos en las grasas obtenidas de los animales de tierra firme tienden a ser saturadas, mientras que los ácidos grasos en los triglicéridos de peces y plantas a menudo son poliinsaturados, y por lo tanto son aceites a temperatura ambiente.
Estos triglicéridos, no pueden ser absorbidos por el intestino.[16][17] Sino que son degradados a mono y diglicéridos más ácidos grasos líbres (aunque no glicerol libre) por la lipasa pancreática, la cual forma un complejo 1:1 con una proteína llamada colipasa (también constituyente del jugo pancreático), la cual es necesaria para su actividad. El complejo activado funciona únicamente en la interfaz agua-grasa. Por lo que es esencial que las grasas, primero se encuentren emulsificadas por las sales biliares para la actividad óptima de estas enzimas.[18] Los productos de la digestión consisten en una mezcla de tri, di y monoglicéridos más ácidos grasos libres, los cuales junto con otros contenidos liposolubles de la dieta (por ejemplo vitaminas liposolubles y colesterol) y las sales biliares forman micelas mezcladas, en el contenido acuoso duodenal (ver el diagrama a la izquierda).[19][17]
Los contenidos de estas micelas (aunque no las sales biliares) entran a los enterocitos (las células epiteliales que recubren el interior del intestino delgado) donde son resintetizados como triglicéridos, y empacados dentro de quilomicrones que son liberados hacia los lacteales (los capilares del sistema linfático de los intestinos).[20] Estos lacteales drenan hacia el ducto toráxico el cual drena hacia la sangre venosa a la altura de la unión de las venas yugular izquierda y subclavia izquierda en la parte izquierda baja del cuello. Esto significa que los productos grasos solubles de la digestión son descargados directamente en la circulación general, sin pasar primero por el hígado, como lo hacen todos los otros productos. La razón de esta particularidad, todavía es desconocida.[21]

Los quilomicrones circulan a través del cuerpo, otorgándole al plasma sanguíneo un aspecto lechoso, o cremoso luego de una comida rica en grasas. La lipoprotein lipasa en las superficies endoteliales de los capilares, especialmente en el tejido adiposo, pero en menor extensión en otros tejidos, digieren parcialmente los quilomicrones liberando ácidos grasos, glicerol y quilomicrones remanentes. Los ácidos grasos son absorbidos por los adipocitos, pero el glicerol y quilomicrones remanentes permanecen en el plasma sanguíneo, siendo al final sacados de la circulación por el hígado. Los ácidos grasos libres liberados por la digestión de los quilomicrones son absorbidos por los adipocitos, donde son resintetizados como triglicéridos utilizando glicerol derivado de la glucosa en la vía glucolítica. Estos triglicéridos son almacenados en la gota de grasa de los adipocitos, hasta que sean necesarios para alimentar los requerimientos energéticos de otros tejidos.
El hígado absorbe una proporción de la glucosa transportada por la sangre en la vena porta proveniente de los intestinos. Luego de que el hígado ha restaurado sus niveles de glucógeno almacenado (el cual totaliza unos 100 g de glucógeno cuando está completo), la mayor parte de la glucosa es convertida en ácidos grasos como se describe abajo. Estos ácidos grasos se combinan con glicerol para formar triglicéridos que son empacados en gotitas muy similares a los quilomicrones, pero conocidas como lipoproteínas de muy baja densidad (VLDL por sus siglas en inglés). Estas gotitas VLDL son manejadas exactamente de la misma manera que los quilomicrones, excepto que los VLDL remanentes son conocidos como lipoproteínas de densidad intermedia (IDL), las cuales son capaces de recuperar colesterol de la sangre. Este proceso convierte a las IDL en lipoproteínas de baja densidad (LDL), las cuales son tomadas por las células que requieren colesterol para incorporar a sus membrana o con propósitos de síntesis (por ejemplo para la síntesis de hormonas esteroideas). Las LDLs restantes son sacadas de la circulación por el hígado.[22]
El tejido adiposo y la glándula mamaria lactante, también toman glucosa de la sangre para su conversión en triglicéridos. Esto ocurre en la misma manera que en el hígado, excepto que estos tejidos no liberan los triglicéridos que producen como VLDL en la sangre. Las células adiposas almacenan a los triglicéridos en sus gotas de grasa, para finalmente liberarlos nuevamente a la circulación como ácidos grasos y glicerol (como se describe en el catabolismo de los ácidos grasos un poco más arriba), cuando los niveles de insulina están bajos, y los niveles de glucagón y/o epinefrina están elevados.[23] Las glándulas mamarias descargan la grasa en forma de gotitas de grasa hacia la leche que producen bajo la influencia de la hormona prolactina liberada por la pituitaria anterior.
Todas las células del organismo necesitan fabricar y mantener sus membranas celulares y las membranas de sus organelos. Si dependen para esto, totalmente de los ácidos grasos absorbidos de la sangre, o si son capaces de sintetizar sus propios ácidos grasos a partir de la glucosa, no se sabe con certeza. Las células del sistema nervioso central ciertamente tienen la capacidad de sintetizar sus propios ácidos grasos, ya que estas moléculas no pueden alcanzarlas atravesando la barrera hematoencefálica, mientras que en el otro extremo, ninguna célula del organismo es capaz de sintetizar los ácidos grasos esenciales que requieren, los cuales tienen que ser obtenidos de la dieta, y distribuidos a cada célula por medio de la sangre.
Síntesis de ácidos grasos[editar]

En forma muy parecida a la β-oxidación, la síntesis de ácidos grasos de cadena no ramificada, ocurre por medio de seis reacciones recurrentes que se muestran un poco más abajo, hasta que se produce el ácido palmítico de 16 carbonos.[24][25]
El diagrama que se presenta a continuación muestra como se sintetizan los ácidos grasos en los microorganismos, y la lista de enzimas que se encuentran en Escherichia coli.[24] Estas reacciones son llevadas a cabo por la ácido graso sintasa II (FASII), la cual por lo general contiene múltiples enzimas que actúan como un complejo. La FASII se encuentra presente en procariotas, plantas, hongos, y parásitos, como así también en las mitocondrias.[26]
En los animales, como así también en algunos hongos tales como la levadura, estas mismas reacciones ocurren en el complejo ácido graso sintasa I (FASI), una enorme proteína dimérica que posee todas las actividades enzimáticas necesarias para producir un ácido graso. La FASI es menos eficiente que la FASII; sin embargo permite la producción de un mayor número de moléculas, incluyendo a los ácidos grasos de cadena media, por medio de una terminación temprana de la cadena.[26]
Una vez que se ha formado el ácido graso saturado de 16 carbonos (16:0), este puede sufrir una serie de modificaciones, que desembocan en la desaturación y/o en la elongación. La elongación comenzando con el estearato (18:0), ocurre principalmente en el retículo endoplasmático por varias enzimas unidas a membrana. Los pasos enzimáticos involucrados en este proceso de elongación son básicamente los mismos que los que lleva a cabo la FAS, pero los cuatro pasos sucesivos principales de la elongación son llevados a cabo por proteínas individuales, las cuales se pueden encontrar asociadas físicamente.[27][28]
| Paso | Enzima | Reacción | Descripción |
|---|---|---|---|
| (a) | Acetil CoA:ACP transacilasa | Activa el acetil-CoA para reaccionar con malonil-PTA | |
| (b) | Malonil CoA:ACP transacilasa | Activa al malonil-CoA para reaccionar con malonil-ACP | |
| (c) | 3-cetoacil-ACP sintasa | 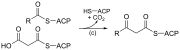 |
Reacciona el acetil-CoA activado con el malonil-ACP que se usa para extender la cadena. |
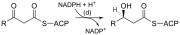
| (d) | 3-cetoacil-ACP reductasa | Reduce la cetona del carbono 3 a un grupo hidroxilo | |
| (e) | 3-Hidroxiacil ACP deshidrasa | Elimina agua | |
| (f) | Enoil-ACP reductasa | Reduce el doble enlace C2-C3. |
Abreviaciones: ACP – Proteína transportadora de acilos, CoA – Coenzima A, NADP – Nicotinamida adenina dinucleótido fosfato.
Nótese que durante la síntesis de ácidos grasos el agente reductor es NADPH, mientras que el NAD es el agente oxidante en la beta-oxidación (la ruptura de los ácidos grasos para producir acetil-CoA). Esta diferencia ejemplifica un principio general de que el NADPH se consume durante las reacciones biosintéticas, mientras que el NADH se genera en las reacciones que producen energía.[29] (Además el NADPH también es necesario para la síntesis de colesterol a partir de acetil-CoA; mientras que el NADH se genera durante la glucólisis.) La fuente de NADPH es doble. Cuando el malato se descarboxila oxidativamente por la enzima enzima málica asociada a NADP+
, para formar piruvato, se forman CO
2 y NADPH. El NADPH se forma en la vía de las pentosas fosfato cuando la glucosa se convierte en ribosa, la cual por otra parte se puede utilizar para la síntesis de nucleótidos y de ácidos nucleicos, o puede ser catabolizada para producir piruvato.[29]
Los productos finales glucolíticos se usan en la conversión de carbohidratos a ácidos grasos[editar]
En humanos, los ácidos grasos se forman a partir de los carbohidratos predominantemente en el hígado y en el tejido adiposo, y también en las glándulas mamarias durante la lactancia. Las células del sistema nervioso central, probablemente sintetizan la mayor parte de los ácidos grasos necesarios para los fosfolípidos de sus extensas membranas a partir de la glucosa, ya que la barrera hematoencefálica no permite que los ácidos grasos provenientes de la sangre alcancen a estas células.[29] Sin embargo, sigue siendo desconocido como hacen los ácidos grasos esenciales, que los mamíferos no pueden sintetizar por sí mismos; para alcanzar a estas células, ya que son componentes muy importantes de estas membranas celulares, y necesarios para la síntesis de hormonas parácrinas (como se describe un poco más arriba).
El piruvato producido por la glucólisis es un intermediario importante en la conversión de carbohidratos a ácidos grasos y colesterol.[29] Esto ocurre por medio de la conversión de piruvato en acetil-CoA en el interior de las mitocondrias. Sin embargo, este acetil-CoA necesita ser transportado al citosol donde ocurre la síntesis de ácidos grasos y colesterol. Esto no puede suceder directamente. Para obtener acetil-CoA, se quita citrato (producido por la condensación de acetil-CoA con oxaoloacetato) del ciclo del ácido cítrico, se lo transporta a través de la membrana mitocondrial interna hacia el citosol.[29] Una vez allí es escindido por la ATP citrato liasa en acetil-CoA y oxaoloacetato. El oxaloacetato es devuelto a la mitocondria en forma de malato (y luego convertido nuevamente en oxaloacetato para transferir más acetil-CoA hacia afuera de la mitocondria).[30] El acetil-CoA citosólico es carboxilado por la acetil-CoA carboxilasa en malonil-CoA, el primer compuesto comprometido en la síntesis de ácidos grasos.[30][31]
Regulación de la síntesis de ácidos grasos[editar]
El acetil-CoA se transforma en malonil-CoA por medio de la enzima acetil-CoA carboxilasa, punto a partir del cual el malonil-CoA se destina a alimentar la vía de síntesis de ácidos grasos. La acetil-CoA carboxilasa es el punto de regulación en la síntesis de ácidos grasos de cadena lineal saturada, y se encuentra sujeta tanto a regulación por fosforilación como a regulación alostérica. La regulación por fosforilación ocurre únicamente en mamíferos, mientras que la regulación alostérica ocurre en la mayoría de los organismos. El control alostérico ocurre por medio de la retroalimentación ya sea inhibiéndose por el palmitoil-CoA o activándose por el citrato. Cuando hay niveles elevados de palmitoil-CoA, el producto final de la síntesis de ácidos grasos saturados inactiva alostéricamente a la acetil-CoA carboxilasa para prevenir la resíntesis de ácidos grasos en el interior de las células. El citrato en niveles elevados actúa como activador de la acetil-CoA carboxilasa, debido a que niveles elevados de este compuesto indican que existe suficiente acetil-CoA para alimentar el ciclo de Krebs y producir energía.[32]
Niveles elevados de insulina en plasma (por ejemplo como aparecen luego de las comidas) provocan la desfosforilación de la acetil-CoA carboxilasa, promoviendo de esta forma la formación de malonil-CoA a partir de acetil-CoA, y consecuentemente, promoviendo la conversión de carbohidratos en ácidos grasos, mientras que la epinefrina y el glucagón (que se libera a la circulación durante la inanición y el ejercicio) causan la fosforilación de esta enzima, inhibiendo la lipogénesis en favor de la beta-oxidación de los ácidos grasos.[29][31]
Enfermedades[editar]
Las enfermedades del metabolismo de los ácidos grasos pueden ser descritas en términos de, por ejemplo; hipertrigliceridemia (niveles demasiado altos de triglicérido en sangre), u otros tipos de hiperlipidemias. Estas enfermedades pueden ser familiares o adquiridas.
Los tipos familiares de enfermedades del metabolismo de los ácidos grasos, por lo general se clasifican dentro del grupo de los defectos congénitos del metabolismo de los lípidos. Estas enfermedades pueden ser descritas como enfermedades de la oxidación de las grasas o como enfermedad de almacenamiento de los lípidos, y son uno de los varios errores congénitos del metabolismo que surgen de defectos en las enzimas que afectan la capacidad del organismo para oxidar los ácidos grasos para producir energía en los músculos, hígado, y otros tipos de células.
Véase también[editar]
- Ácidos grasos
- Síntesis de ácidos grasos
- Ácido graso sintasa
- Beta-oxidación
- Ácidos grasos esenciales
- Cetogénesis
- Cuerpos cetónicos
- Cetosis
- Cetoacidosis
Referencias[editar]
- ↑ a b c d e f Stryer, Lubert (1995). «Fatty acid metabolism.». In: Biochemistry. (Fourth edición). Nueva York: W.H. Freeman and Company. pp. 603-628. ISBN 0 7167 2009 4.
- ↑ a b c d Oxidation of fatty acids
- ↑ Zechner R., Strauss J.G., Haemmerle G., Lass A., Zimmermann R. (2005) Lipolysis: pathway under construction. Curr. Opin. Lipidol. 16, 333-340.
- ↑ Mobilization and cellular uptake of stored fats (triacylglycerols) (with animation)
- ↑ Stahl, Andreas (1 de febrero de 2004). «A current review of fatty acid transport proteins (SLC27)». Pflügers Archiv European Journal of Physiology 447 (5): 722-727. PMID 12856180. doi:10.1007/s00424-003-1106-z. Consultado el 2 de marzo de 2015.
- ↑ Anderson, Courtney M.; Stahl, Andreas (abril de 2013). «SLC27 fatty acid transport proteins». Molecular Aspects of Medicine 34 (2-3): 516-528. doi:10.1016/j.mam.2012.07.010. Consultado el 2 de marzo de 2015.
- ↑ a b c d e f g h i Stryer, Lubert (1995). Biochemistry. (Fourth edición). Nueva York: W.H. Freeman and Company. pp. 510–515, 581–613, 775–778. ISBN 0 7167 2009 4.
- ↑ Activation and transportation of fatty acids to the mitochondria via the carnitine shuttle (with animation)
- ↑ De Vivo, D. C. et al. (1998) L-Carnitine Supplementation in Childhood Epilepsy: Current Perspectives. Epilepsia. Vol. 39(11), p.1216-1225. [1]
- ↑ Oxidation of odd carbon chain length fatty acids
- ↑ Oxidation of unsaturated fatty acids
- ↑ Sloan, A.W; Koeslag, J.H.; Bredell, G.A.G. (1973). «Body composition work capacity and work efficiency of active and inactive young men». European Journal of Applied Physiology 32: 17-24.
- ↑ a b c d Stryer, Lubert (1995). «Signal transduction cascades.». In: Biochemistry. (Fourth edición). New York: W.H. Freeman and Company. pp. 343–350. ISBN 0 7167 2009 4.
- ↑ a b Stryer, Lubert (1995). «Eicosanoid hormones are derived from fatty acids.». In: Biochemistry. (Fourth edición). New York: W.H. Freeman and Company. pp. 624–627. ISBN 0 7167 2009 4.
- ↑ Nelson, Randy F. (2005). An introduction to behavioral endocrinology (3rd edición). Sunderland, Mass: Sinauer Associates. pp. 100. ISBN 0-87893-617-3.
- ↑ Digestion of fats (triacylglycerols)
- ↑ a b Stryer, Lubert (1995). «Membrane structures and dynamics.». In: Biochemistry. (Fourth edición). New York: W.H. Freeman and Company. pp. 268–270. ISBN 0 7167 2009 4.
- ↑ Hofmann AF (1963). «The function of bile salts in fat absorption. The solvent properties of dilute micellar solutions of conjugated bile salts». Biochem. J. 89: 57-68. PMC 1202272. PMID 14097367.
- ↑ Digestion of fats (triacylglycerols)
- ↑ Smith, Sareen S. Gropper, Jack L.; Smith, Jack S (2013). Advanced nutrition and human metabolism (6th edición). Belmont, CA: Wadsworth/Cengage Learning. ISBN 1133104053.
- ↑ Williams, Peter L.; Warwick, Roger; Dyson, Mary; Bannister, Lawrence H. title=In: Gray’s Anatomy (1989). «Angiology.». (Thirty-seventh edición). Edinburgh: Churcill Livingstone. pp. 841-843. ISBN 0443 041776.
- ↑ Stryer, Lubert (1995). «Biosynthesis of membrane lipids and steroids.». In: Biochemistry. (Fourth edición). New York: W.H. Freeman and Company. pp. 697–700. ISBN 0 7167 2009 4.
- ↑ Stralfors, Peter; Honnor, Rupert C. (1989). «Insulin-induced dephosphorylation of hormone-sensitive lipase». European Journal of Biochemistry 182 (2): 379. doi:10.1111/j.1432-1033.1989.tb14842.x.
- ↑ a b Dijkstra, Albert J., R. J. Hamilton, and Wolf Hamm. "Fatty Acid Biosynthesis." Trans Fatty Acids. Oxford: Blackwell Pub., 2008. 12. Print.
- ↑ «MetaCyc pathway: superpathway of fatty acids biosynthesis (E. coli)».
- ↑ a b "Fatty Acids: Straight-chain Saturated, Structure, Occurrence and Biosynthesis." Lipid Library – Lipid Chemistry, Biology, Technology and Analysis. Web. 30 Apr. 2011. <«Copia archivada». Archivado desde el original el 21 de julio de 2011. Consultado el 2 de mayo de 2011.>.
- ↑ «MetaCyc pathway: stearate biosynthesis I (animals)».
- ↑ «MetaCyc pathway: very long chain fatty acid biosynthesis II».
- ↑ a b c d e f Stryer, Lubert (1995). Biochemistry. (Fourth edición). New York: W.H. Freeman and Company. pp. 559–565, 614–623. ISBN 0 7167 2009 4.
- ↑ a b Ferre, P.; F. Foufelle (2007). «SREBP-1c Transcription Factor and Lipid Homeostasis: Clinical Perspective». Hormone Research 68 (2): 72-82. PMID 17344645. doi:10.1159/000100426. Consultado el 30 de agosto de 2010. «this process is outlined graphically in page 73».
- ↑ a b Voet, Donald; Judith G. Voet; Charlotte W. Pratt (2006). Fundamentals of Biochemistry, 2nd Edition. John Wiley and Sons, Inc. pp. 547, 556. ISBN 0-471-21495-7.
- ↑ Diwan, Joyce J. "Fatty Acid Synthesis." Rensselaer Polytechnic Institute (RPI) :: Architecture, Business, Engineering, IT, Humanities, Science. Web. 30 Apr. 2011. <«Copia archivada». Archivado desde el original el 7 de junio de 2011. Consultado el 2 de mayo de 2011.>.
<ref> con nombre «stryer5» definida en el grupo «» para <references> no tiene contenido.Berg, J.M., et al., Biochemistry. 5th ed. 2002, New York: W.H. Freeman. 1 v. (various pagings).