Fenómeno de Raynaud
| Fenómeno de Raynaud | ||
|---|---|---|
 Manos con el fenómeno de Raynaud. | ||
| Especialidad |
Inmunología reumatología | |
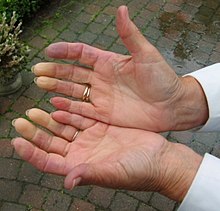
En las ciencias de la salud, el fenómeno de Raynaud (pronunciación en francés : [ʁɛno]) es un trastorno vasoespástico que causa la decoloración de los dedos de las manos y de los pies, y ocasionalmente de otras áreas. Esta enfermedad puede también causar que las uñas se pongan quebradizas longitudinalmente. Recibe su nombre del médico francés Maurice Raynaud, y se cree que el fenómeno es el resultado de vasoespasmos que reducen el suministro de sangre a la respectiva región. El estrés y el frío son disparadores clásicos del fenómeno.
Este comprende tanto la enfermedad de Raynaud (también conocida como el "fenómeno de Raynaud primario"), donde el fenómeno es idiopático,[1] y el síndrome de Raynaud ("fenómeno de Raynaud secundario"), donde este es causado por algún otro factor que lo provoca, comúnmente los trastornos del tejido conectivo tales como el lupus eritematoso sistémico. La medición del gradiente de temperatura en la mano es una herramienta usada para distinguir entre las formas primarias y secundarias.[2]
En casos extremos, la forma secundaria puede progresar a necrosis o gangrena de las yemas de los dedos.
Este es una hiperactivación del sistema simpático que causa una vasoconstricción extrema de los vasos sanguíneos periféricos lo que lleva a la hipoxia de los tejidos. Los casos crónicos y recurrentes del fenómeno de Raynaud pueden resultar en la atrofia de la piel, tejidos subcutáneos, y músculos. En raros casos este puede causar úlceras y gangrena isquémica (seca).[3]
Epidemiología[editar]
Es importante distinguir entre la enfermedad y el síndrome de Raynaud. Para poder hacer un diagnóstico diferencial, se deben buscar otros signos y síntomas patológicos (como artritis o vasculitis), además de realizar una serie de exámenes y pruebas de laboratorio (en donde lo más importante son aquellos exámenes de autoinmunidad).
Raynaud primario (enfermedad)[editar]
La enfermedad de Raynaud o Raynaud primario, descrita por primera vez por Maurice Raynaud en 1862, es un trastorno que afecta a los capilares de las extremidades (manos, y en un menor porcentaje, los pies), afectando la circulación normal de la sangre. Es básicamente un agravamiento de la acción normal que tienen los capilares de contraerse con el frío.
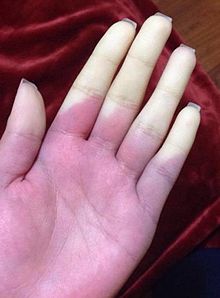
Diagnóstico[editar]
La enfermedad de Raynaud se diagnostica al descartar patologías subyacentes, es decir, en donde los signos y síntomas del Raynaud son de carácter idiopático al ocurrir en ausencia de otras enfermedades. Un término que se usa erróneamente como sinónimo del fenómeno de Raynaud es "alergia al frío". En general, la enfermedad de Raynaud se desarrolla en mujeres jóvenes en su infancia o adultez temprana. El componente genético del Raynaud no está claramente identificado, aunque la evidencia de que existe es bastante alta.[4] El tabaco y la cafeína empeoran y aumentan la frecuencia e intensidad de los ataques, además de existir un componente hormonal. Se ha visto además que existe un grado de relación entre aquellos pacientes que sufren el Raynaud primario y la migraña y angina de pecho.[cita requerida]
Etiología[editar]
Es una enfermedad relativamente frecuente que afecta a aproximadamente 1 de cada 20 personas[5],[cita requerida] siendo en su mayoría mujeres jóvenes. La causa es desconocida, pero lo que la desencadena es la exposición al frío o contacto con el agua fría, aunque hay casos (menos frecuentes) en los que es activada por un estímulo emocional.
La habilidad del sistema nervioso autónomo sin lesión vascular microscópica subyacente, el sistema nervioso vegetativo produce una vasoconstricción seguida de vasodilatación. Puede ser provocado por las vibraciones.
Sintomatología[editar]
Los principales síntomas son palidez, parestesia y frialdad en los dedos, provocado por los espasmos en los capilares que dejan a los dedos sin sangre; cianosis, debido a que, después de unos minutos los capilares se dilatan, llenándose de sangre poco oxigenada; y, rubor, causado por una fase de hiperemia reactiva. Hay diversas presentaciones del síndrome, pudiendo presentar las 3 fases clásicas, o alguna de ellas por separado.
La enfermedad de Raynaud es un proceso independiente, aunque últimamente están asociándola a la fibromialgia. El síndrome de Raynaud tiene los mismos síntomas, pero es secundario a distintas enfermedades como la esclerodermia, la artritis reumatoide o el lupus eritematoso.
Tratamiento[editar]
Como tratamiento se ha utilizado eficazmente el biofeedback, que consiste en proporcionar al paciente la temperatura de sus manos con el fin de que aprenda a incrementarla.[6]
Raynaud secundario (síndrome)[editar]
El síndrome de Raynaud es un trastorno de la circulación de la sangre que se manifiesta por entumecimiento o dolor en las extremidades (generalmente las manos). Este síndrome es secundario a ciertos medicamentos u otras enfermedades, lo que contrasta con la enfermedad de Raynaud, que tiene los mismos síntomas, pero sin causa definida.[7] Pese a que son distintos, la CIE-10 les asigna el mismo código.[8]
Es también llamado el síndrome del dedo muerto.[9]
Sintomatología[editar]
El síndrome de Raynaud transcurre, en general, en tres fases:
- Isquemia (piel pálida y blanca) por la menor circulación sanguínea con insensibilidad y dolores.
- Cianosis (color azul) por la hipoxia.
- Hiperemia reactiva (riego sanguíneo incrementado) con enrojecimiento, sensación de hormigueo y latidos.
Patología[editar]
Ocurre como un fenómeno secundario a una amplia variedad de otros trastornos patológicos. Entre ellos destacan:
- Enfermedades del tejido conectivo:
- Trastornos alimenticios
- Trastornos vasculares
- Drogas
- Beta bloqueadores
- Drogas citotóxicas - particularmente quimiterápicos y más especialmente bleomicina
- Ciclosporina
- Ergotamina
- Sulfasalazina
- Vacunas para el ántrax en las cuales su ingrediente primario es el antígeno protectivo para el ántrax.
- Ocupación
- Trabajos que involucran vibraciones, en particular el taladrado, sufrir de síndrome del dedo blanco por vibraciones
- Exposición a cloruro de vinilo, mercurio
- Exposición repetida al frío (p. ej. trabajando en empaque de comida congelada)
- Otros
- Hipotiroidismo
- Crioglobulinemia
- neoplasias
- distrofia refleja simpática
- Síndrome del túnel carpiano
- Hipomagnesemia
- Eritromelalgia, (Lo opuesto al Raynaud, con calor y aumento de la temperatura en las extremidades) Con frecuencia coexiste en aquellos pacientes con Raynaud.[11]
Referencias[editar]
- ↑ Raynaud disease en el Diccionario Médico de Dorland
- ↑ Anderson ME, Moore TL, Lunt M, Herrick AL (marzo de 2007). «The 'distal-dorsal difference': a thermographic parameter by which to differentiate between primary and secondary Raynaud's phenomenon». Rheumatology 46 (3): 533-8. PMID 17018538. doi:10.1093/rheumatology/kel330.
- ↑ Cotran, Ramzi S.; Kumar, Vinay; Fausto, Nelson; Nelso Fausto; Robbins, Stanley L.; Abbas, Abul K. (2005). Robbins and Cotran pathologic basis of disease. St. Louis, Mo: Elsevier Saunders. p. 542. ISBN 0-7216-0187-1.
- ↑ Pistorius MA, Planchon B, Schott JJ, Lemarec H (febrero de 2006). «[Heredity and genetic aspects of Raynaud's disease]». Journal Des Maladies Vasculaires (en francés) 31 (1): 10-5. PMID 16609626. Archivado desde el original el 28 de marzo de 2020. Consultado el 18 de septiembre de 2010.
- ↑ «A review of Raynaud’s phenomenon».
- ↑ Vila, Jaime (1996). Introduccion a la Psicofisiologia Clinica. Piramide. p. 112.
- ↑ Lisse, Jeffrey R. (2006). «Raynaud Phenomenon». Consultado el 16 de junio de 2008.
- ↑ Raynaud's syndrome. ICD-10 Version:2010.
- ↑ [1]
- ↑ Gayraud M (enero de 2007). «Raynaud's phenomenon». Joint, Bone, Spine 74 (1): e1-8. PMID 17218139. doi:10.1016/j.jbspin.2006.07.002.
- ↑ Berlin AL, Pehr K (marzo de 2004). «Coexistence of erythromelalgia and Raynaud's phenomenon». Journal of the American Academy of Dermatology 50 (3): 456-60. PMID 14988692. doi:10.1016/S0190-9622(03)02121-2.
Enlaces externos[editar]
 Wikimedia Commons alberga una categoría multimedia sobre Fenómeno de Raynaud.
Wikimedia Commons alberga una categoría multimedia sobre Fenómeno de Raynaud.
