Varicela
| Varicela | ||
|---|---|---|
 Niño con ampollas características de la varicela | ||
| Especialidad |
infectología pediatría | |
| Síntomas | Piel con postulas, granos o costras. Tos. Sensación de calor. | |
| Duración | Menos de 14 días | |
| Sinónimos | ||
| Lechina | ||
La varicela (a partir del latín medieval variola, «pústula»;[1] conocida también como lechina en Venezuela[2] [3][4] es una enfermedad infecciosa originada por el virus varicela-zóster, perteneciente a la familia de los herpesvirus, que también causa el herpes zóster. Se presenta principalmente en niños de entre uno y nueve años de edad. La infección en adolescentes y adultos suele ser más severa y tiene mayor riesgo de complicaciones, como la enfermedad pulmonar intersticial. Tras un período largo de latencia (14 a 21 días), la enfermedad presenta un periodo prodrómico semejante a un cuadro gripal con fiebre leve o moderada; luego, aparece un exantema macular autolimitado (a veces con compromiso de mucosas o enantema) que rápidamente evoluciona a pápulas, luego a vesículas y finalmente a costras que se desprenden tras una a dos semanas. Se acompaña de adenopatías cervicales. Las lesiones dérmicas pueden producir cicatrices permanentes, deprimidas, hipo o hiperpigmentadas.[5][6][7]
Historia[editar]
Existe evidencia de que la varicela ya era reconocida hace más de 2 000 años en la antigua Babilonia. A comienzos del siglo XVI, Giovanni Filippo, médico italiano, describió esta enfermedad y la distinguió de la fiebre reumática. En 1694, Richard Morton, médico inglés, creía que esta enfermedad era una forma leve de la viruela, y la denominó varicela. En 1767, el médico inglés William Heberden distinguió ambas enfermedades como diferentes, estableciendo los criterios diagnósticos para diferenciarlas. Sin embargo, por un tiempo persistió algún grado de confusión entre ambas enfermedades. En 1875, Johann Steiner demostró que la varicela era una enfermedad infecciosa, al reproducirla inoculando niños con fluido perteneciente a un paciente con la enfermedad. En 1892, János Bókay de Bóka (1858-1937), profesor húngaro, sugirió que el virus que produce la varicela es el mismo que produce el herpes zóster, al observar un grupo de personas que desarrollaban varicela al exponerse a pacientes con herpes zóster. Esta hipótesis fue reforzándose en el siglo XX mediante la observación de las células de la piel enferma, la comparación de la respuesta inmunológica y el uso del microscopio electrónico para observar las partículas virales presentes, demostrándose coincidencia para ambas enfermedades. En definitiva, el uso de técnicas de enzimas de restricción y secuenciación de ADN permitió reconocer el mismo agente viral como productor de ambas enfermedades: varicela y herpes zóster.[8]
Epidemiología[editar]
El virus solo se transmite de persona a persona, ya sea por contacto directo con las lesiones cutáneas o al expulsarse mediante tos o estornudos. El período de incubación hasta que aparece la enfermedad es de dos a tres semanas. Es contagiosa desde dos días antes de la erupción. También puede ser contraída a partir de las lesiones de una persona con herpes zóster.
Quienes contraen la enfermedad a partir de otro familiar, suelen presentar formas más graves que los primeros casos, puede ser por un contacto más intenso y continuado con el virus. La varicela es muy contagiosa, de manera que el 80-90 % de quienes conviven la contraen.[6]
Etiología[editar]

La varicela es una infección viral causada por un herpesvirus del género Varicellovirus y la subfamilia Alphaherpesvirinae. La taxonomía lo ha denominado virus herpes humano 3 (HHV-3) cuyo único reservorio conocido es el hombre. El virus tiene un ADN de doble cadena (dsADN). Todos los virus de esta familia rodean su ADN con una cápside icosaédrica con un área proteica triangular que lo recubre. En la población adulta en Europa Central alrededor del 93 al 96 % de la población tiene anticuerpos sanguíneos detectables para la varicela.[9][10]
Patogenia[editar]
La varicela es por lo general adquirida por la inhalación de gotitas respiratorias en suspensión en el aire desde un huésped infectado. Es importante saber que en niños es altamente peligroso y mortal, si no se guarda reposo y se mantiene un ritmo cardiaco estable. Son más propensos a morir los niños de tez negra, debido al índice de melanina en la piel. La naturaleza altamente contagiosa del virus de la varicela explica las epidemias que se propagan a través de las escuelas desde un niño que está infectado a muchos compañeros. Las vesículas de la varicela contienen muchos virus, por lo que la transmisión puede ocurrir también por contacto directo con estas vesículas, aunque el riesgo es menor.[11]
Después de la inhalación inicial de las gotitas contaminadas, el virus infecta la mucosa de las vías respiratorias superiores. La proliferación viral se produce en los ganglios linfáticos regionales de las vías respiratorias superiores entre 2-4 días después de la infección inicial y es seguida por la viremia entre los días 4-6 postinfección. Una segunda ronda de la replicación viral se produce en los órganos internos del cuerpo, en especial el hígado y el bazo, seguida de una viremia secundaria de los días 14-16 postinfección. Esta viremia se caracteriza por la difusión viral entre las células endoteliales capilares y la epidermis. La infección del virus a las células de la capa de Malpighi produce edema intercelular e intracelular, lo que resulta en la clásica vesícula.[cita requerida]
Para que el virus de la varicela produzca sus efectos, debe entrar a una célula huésped, para replicarse. La entrada a la célula ocurre mediante un proceso de endocitosis que requiere una interacción entre las moléculas de la superficie del virus (gE, gI, gB, manosa-6-fosfato) y de la superficie de la célula (heparán sulfato, receptores de manosa-6-fosfato, colesterol, glicoproteína asociada a mielina).[8]
La exposición al virus de la varicela en un niño sano inicia la producción de anticuerpos. Los anticuerpos del tipo inmunoglobulina G persisten de por vida; generan inmunidad después de una infección. Las respuestas inmunes mediadas por células también son importantes para limitar el alcance y la duración de la infección primaria de la varicela. Después de la infección primaria, se cree que el virus se propaga desde las lesiones de piel y mucosas a los nervios sensoriales. El virus permanece latente en las células ganglionares dorsales de estos nervios sensoriales. La reactivación del virus resulta en una forma clínicamente distinta, el síndrome de herpes zóster o culebrilla.[6]
La varicela, por lo general, crea inmunidad permanente y solo aparece una vez en la vida, dependiendo del individuo infectado y su sistema inmunológico, como la mayor parte de enfermedades eruptivas de la infancia (sarampión, rubeola y otras).
Cuadro clínico[editar]
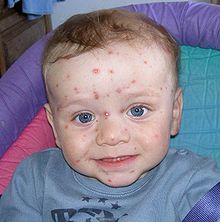
El signo más característico de la varicela es una erupción en la piel que aparece en forma de pequeños granos que en poco tiempo se convierten en vesículas (ampollas llenas de líquido). Las vesículas suelen aparecer primero por el tronco, la cara, el cuero cabelludo, extendiéndose después por todo el cuerpo. También puede afectar a la boca, a la vulva y al interior de los canales auditivos. Uno o dos días después las vesículas se transforman en costras. Durante los primeros días aparecen varias oleadas de vesículas, por lo que pueden verse a la vez lesiones en varias fases evolutivas, lo que se conoce como patrón «en cielo estrellado». Las lesiones de la piel suelen ser muy pruriginosas (causan escozor y deseo de rascar).
En el periodo prodrómico —uno o dos días antes de que aparezca la erupción— suelen presentarse otros síntomas leves como fiebre, dolor de cabeza, malestar general, pérdida de apetito o vómitos, que suelen persistir en los primeros días de la enfermedad.[6]
Diagnóstico[editar]

En general, la varicela se diagnostica por sus signos clínicos típicos, sin ningún análisis. La erupción vesiculosa y pruriginosa en oleadas, en especial si hay antecedente reciente de contacto con un enfermo de varicela, es suficiente para establecer el diagnóstico.
Para casos dudosos o con fines de investigación se pueden emplear pruebas diagnósticas para detectar el virus en el líquido extraído de las vesículas, como el cultivo, la inmunofluorescencia o la reacción en cadena de la polimerasa. También puede usarse la inmunoglobulina M (IgM) en sangre. Para conocer si una persona es inmune a la varicela se utiliza la serología.[6]
Diagnóstico diferencial[editar]
El diagnóstico diferencial se hace con otras infecciones virales, como el herpes zóster, la infección diseminada por el virus del herpes simple en enfermos con dermatitis atópica, las lesiones vesiculopapulosas diseminadas que en alguna ocasión acompañan a las infecciones por el virus de Coxsackie, al Echovirus o al sarampión atípico,[12] y la enfermedad mano-pie-boca.[13]
Otras lesiones parecidas pueden ser causadas por ricketsiosis,[12] dermatitis herpetiforme, impétigo, picaduras de insectos, sarna, urticaria papular, erupciones causadas por fármacos y eritema multiforme.[13]
Tratamiento[editar]
Medidas generales[editar]
En niños sanos suele ser suficiente aliviar los síntomas. Para la fiebre se emplea el paracetamol, debe evitarse la aspirina (ácido acetilsalicílico), cuyo empleo para la varicela se asocia al síndrome de Reye. Con carácter general se desaconseja el uso de ibuprofeno en niños con varicela por la posibilidad de una predisposición a infecciones oportunistas. En un estudio de casos y controles se ha relacionado el uso de ibuprofeno en niños con varicela con una probabilidad mayor de aparición de fascitis necrotizante;[14] mientras que ciertos estudios prospectivos no han encontrado evidencias de tal asociación.[15] El prurito puede aliviarse con lociones antipruriginosas o con antihistamínicos orales, talcos de coloides o loción de calamina. Otras ayudas para evitar lesiones por rascado e infecciones de la piel son cortar las uñas y un baño diario con un jabón suave.
Es importante aislar al enfermo durante la fase contagiosa de aquellas personas que nunca han contraído la enfermedad, en especial de las de mayor riesgo (adultos, adolescentes, embarazadas o inmunodeprimidos). Aunque en muchos sitios se recomienda facilitar el contagio de los niños para evitar que la contraigan cuando sean mayores, esta práctica está contraindicada, pues la varicela puede dar lugar a complicaciones graves.
Antivirales o antivíricos[editar]
Como tratamiento frente al virus de la varicela-zóster puede emplearse a veces el aciclovir, que dificulta la replicación del virus, acorta la recuperación del paciente con escasos efectos secundarios. En niños sanos menores de 14 años tiene un efecto muy limitado, por lo que no suele utilizarse. En cambio, en los pacientes de más riesgo (adultos, adolescentes e inmunodeprimidos) disminuye la intensidad de la varicela y el riesgo de complicaciones siempre que se comience a utilizar en las primeras 24 horas desde la aparición de la erupción.[16]
El tratamiento con aciclovir tiene por indicación absoluta a la paciente embarazada, a los inmunodeprimidos y otros con riesgo particular de desarrollar complicaciones (e.g. neumópatas crónicos por la posibilidad de padecer una neumonía por el virus). Los adolescentes y adultos, excluidos esos grupos, pueden obtener un beneficio discreto.[cita requerida]
Complicaciones[editar]
Aunque la varicela es una enfermedad benigna, a veces aparecen complicaciones en adolescentes y adultos con las defensas bajas (inmunodeprimidos). Las más frecuentes son las infecciones de la piel y del tejido subcutáneo también denominada impetiginización, favorecidas por el rascado de las lesiones. Otra complicación típica es la neumonía, que puede ser causada por el propio virus de la varicela o por bacterias. También son típicas las complicaciones neurológicas, en especial la ataxia cerebelosa (alteración del equilibrio y marcha inestable, que suele desaparecer por sí sola). Son excepcionales las complicaciones más graves como la encefalitis o la fascitis necrotizante.
Las embarazadas que no han pasado la varicela son especialmente sensibles dado que, además de tener más riesgo de complicaciones, pueden transmitirla al feto. Cuando la varicela se contrae en los dos primeros trimestres de la gestación puede causar un aborto o varicela congénita en el 1-2 % de los casos, con alteraciones neurológicas, cicatrices en la piel y alteraciones oculares y esqueléticas. Si la varicela aparece entre 5 días antes y 2 días después del parto, puede aparecer en el recién nacido una varicela neonatal muy grave.[6]
Otras posibles complicaciones son la segunda y sucesivas reapariciones, en las que se le llama Herpes Zóster. Y es más grave cuanto mayor es la edad del afectado, sobre todo por la posible neuralgia post-herpética, un dolor a veces de intensidad terrible que puede quedar en las zonas afectadas de la piel. Es por esto que se recomienda vacunarse a corta edad.[cita requerida]
Prevención[editar]
Medidas de higiene[editar]
El contagio de la varicela puede prevenirse aislando a las personas afectadas. El contagio se produce por exposición a gotas que el enfermo expulsa por la boca al toser o estornudar, al inhalar partículas del virus provenientes de las ampollas, o por el contacto directo con las lesiones cutáneas, esto dentro de un periodo que dura desde tres días antes de la aparición de la erupción, hasta cuatro días después de la aparición de la erupción.[17] El virus de la varicela es sensible a los desinfectantes, sobre todo a la lejía, pero también al secado, al calor y a los detergentes.[18]
Es recomendado que personas infectadas con varicela se queden en casa hasta que todas sus ampollas se hayan secado, formado costra y caído, lo cual suele tardar aproximadamente de una a dos semanas. También se debe evitar el contacto con personas que no sean inmunes a la varicela, especialmente mujeres embarazadas, recién nacidos y personas con sistemas inmunitarios débiles. Es importante que una persona infectada se lave las manos frecuentemente con agua y jabón o utilice un desinfectante a base de alcohol. Esto para ayudar a evitar que el virus se propague al tocar o compartir objetos, cubriendose la boca y la nariz al toser o estornudar, utilizando un pañuelo de papel o el codo, no las manos. Tirando el pañuelo a la basura y lávandose las manos después.
Es importante la desinfección de la casa y objetos personales del enfermo utilizando una solución de cloro o lejía, un limpiador doméstico para las superficies, las sábanas de cama, la ropa y otros objetos que puedan haber estado en contacto con el virus.
Para la prevención (profilaxis) primaria se pueden usar vacunas. Para la prevención tras la exposición al virus (a través de un enfermo de varicela) se puede usar tanto vacunas (en los siguientes 3-5 días como máximo) como distintos tipos de inmunoglobulinas.[19]
Inmunización activa: vacuna antivaricela[editar]
La vacuna frente al varicela-zóster consiste en virus vivos atenuados, lo que se desarrolló en Japón hacia los años 1970, aunque no fue autorizada hasta la siguiente década. Las vacunas comercializadas proceden de la cepa Oka, llamada así porque fue aislada de las vesículas de un niño de tres años con ese apellido. Es una vacuna muy eficaz frente a las formas más graves de varicela. En un 5 % de los vacunados puede aparecer una leve erupción varicelosa, con muy pocas lesiones, dos o tres semanas después de la vacunación.[20]
La vacuna antivaricela fue introducida en el calendario vacunal de Estados Unidos en 1995 para niños a partir de los 12 meses. Otros países siguieron el ejemplo, como Canadá, Australia o Alemania. En España hacia 2005, se ha optado por vacunar entre los 10-14 años a los que no han pasado la varicela. La vacuna también es útil para evitar o reducir la enfermedad en las personas susceptibles expuestas al virus, si se administra en los tres primeros días tras el contacto.[21] La vacuna no es aplicable para quienes la han padecido y pretenden evitar segundas y sucesivas reapariciones (herpes zóster o culebrilla). Se experimenta con otra vacuna.[20]
En España, actualmente la vacuna se administra en 2 dosis. La primera a los 12-15 meses, y la segunda a los 2-4 años. Entre los años 2014 y 2016, fue bloqueada por la Agencia Española de Medicamentos y Productos Sanitarios, sólo permitiéndose vacunar a los niños de más de 12 años en la casi totalidad de las autonomías (ya que casi todos han pasado la varicela a esa edad). Para bloquear la vacunación antes de los 12 años, sólo se permitieron dos vacunas: Varilrix, que no es de venta legal fuera del circuito hospitalario, y Varivax, que sufrió el bloqueo por parte de la AEMPS para su venta en farmacias.[22]
En Chile la vacuna contra la varicela es parte del programa de inmunización del Ministerio de Salud, es obligatoria y gratuita y se aplica en una primera dosis a los 18 meses de edad y a partir de 2022 se agrega una segunda dosis a los 36 meses.[23]
La vacuna de la varicela ha demostrado reducir la incidencia de la enfermedad, sobre todo en sus formas graves, vacunados o no (efecto rebaño o inmunidad de grupo), aunque aún no está determinado con seguridad, aunque así lo parece, que no afecta a la incidencia del herpes zóster.[24]
Inmunización pasiva: inmunoglobulina[editar]
Cuando un individuo susceptible (que no ha pasado la enfermedad ni está vacunado) entre en contacto con un enfermo de varicela, tiene muchas probabilidades de contagiarse. En algunos casos puede significar un riesgo grave; para evitarlo (prevención posexposición) se puede usar:[19][25]
- La vacuna, siempre que se administre, como máximo, en los 3-5 días después de la exposición.
- Inmunoglobulinas, que a su vez pueden ser específicas (antivaricela) o genéricas (polivalentes). Este producto puede utilizarse en:
- Recién nacidos cuya madre desarrolla varicela entre los 5 días antes del parto y los dos días después.
- Inmunodeprimidos que no han pasado la varicela, no están vacunados y son seronegativos para el virus.
- Prematuros hospitalizados, nacidos a las ≥28 semanas y cuya madre no tiene evidencia de inmunidad.
- Prematuros hospitalizados, nacidos antes de las 28 semanas o con peso ≤1000 g al nacer, con independencia del estado inmunitario de la madre.
- Recién nacidos de madre sin evidencia de inmunidad en los primeros 7-14 días de vida.
- Embarazadas sin evidencia de inmunidad.
Véase también[editar]
Referencias[editar]
- ↑ Real Academia Española. «varicela». Diccionario de la lengua española (23.ª edición). Consultado el 1 de agosto de 2017.
- ↑ Real Academia Española. «lechina». Diccionario de la lengua española (23.ª edición). Consultado el 1 de agosto de 2017.
- ↑ Clínicas de Chile (17 de octubre de 2019). «Vacuna contra varicela se incorporará al Programa Nacional de Inmunización». Consultado el 4 de noviembre de 2019. «La varicela o peste cristal, como es conocida, es una enfermedad sumamente contagiosa y bastante frecuente en niños de entre uno y nueve años».
- ↑ Prieto, M. Francisca (20 de noviembre de 2018). «Autoridades de Carolina del Norte responsabilizan a comunidad antivacunas del peor brote de varicela en 20 años». El Mercurio. Consultado el 4 de noviembre de 2019. «A juicio de las autoridades de salud locales, este se trata del peor brote de la enfermedad popularmente conocida como peste cristal, desde que está disponible la vacuna para prevenirla, hace más de 20 años.»
- ↑ Palacios-López, Carolina Guadalupe; Durán-Mckinster, Carola; Orozco-Covarrubias, Luz; Saéz-de-Ocariz, Marimar; García-Romero, María Teresa; Ruiz-Maldonado, Ramón (septiembre a octubre de 2015). «Exantemas en pediatría». Acta Pediatr Mex (Ciudad de México) 36 (5): 412-423. Consultado el 4 de agosto de 2016.
- ↑ a b c d e f Podestá López, Loreto (2011). «Exantemas». En Arnoldo Quezada, ed. Pediatría Ambulatoria (2° edición). Mediterráneo. ISBN 9789562203234.
- ↑ Mueller, Niklaus H.; Gilden, Donald H.; Cohrs, Randall J.; Mahalingam, Ravi; Nagel, Maria A. (agosto de 2008). «Varicella Zoster Virus Infection: Clinical Features, Molecular Pathogenesis of Disease, and Latency» [Infección por el virus varicela-zóster: características clínicas, patogenia molecular y latencia]. Neurol Clin (en inglés) (Colorado, Estados Unidos) 26 (3): 675-. PMID 18657721. doi:10.1016/j.ncl.2008.03.011. Consultado el 4 de agosto de 2016.
- ↑ a b Guilfoile, Patrick (1 de octubre de 2009). «2 The history of chicken pox». Chicken Pox. Deadly diseases and epidemics (en inglés). Infobase Publishing. pp. 22-30. ISBN 9781604132274. Consultado el 5 de agosto de 2016.
- ↑ J. Gallagher et al.: «Susceptibility to varicella zoster virus infection in health care workers.» Occup. Med. (Lond). (1996) 46(4): S. 289-292, PMID 8854707
- ↑ S. J. Knowles et al.: «Susceptibility to infectious rash illness in pregnant women from diverse geographical regions.» Commun. Dis. Public Health. (2004) 7(4): S. 344-348, PMID 15779804
- ↑ Murray, Patrick (1966). Microbiología médica.
- ↑ a b Hunt Pavesi, Nicole y Camila García Pérez. «Revisión bibliográfica: Varicela.» Revista Pediatría Electrónica. Universidad de Chile. Archivado el 26 de octubre de 2014 en Wayback Machine.
- ↑ a b Quiñones-Mijares, A., Camacho, A. P., Guillén, D. R., Cockrell, C. J. (2005). «Exantemas virales». Dermatología Práctica Ibero Latinoamericana. Atlas, enfermedades sistémicas asociadas y terapéutica. Torres-Lozada V, Camacho F, Mihm M, Sober A, Sánchez-Carpintero. 1ª ed - pag. 372-386. I. Vicente Torres Lozada-Nieto Editores, México.
- ↑ BEHM-LOPEZ, Bertrand y SALAS-HERRERA, Isaías. El papel de los anti-inflamatorios no esteroideos en la producción de fasceítis necrotizante (en español). Acta méd. costarric. [online]. mar. 2002, vol.44, no.1, pp 5-9. ISSN 0001-6004.
- ↑ Lesko SM, O'Brien KL, Schwartz B, Vezina R, Mitchell AA. (2001). «Invasive Group A Streptococcal Infection and Nonsteroidal Antiinflammatory Drug Use Among Children With Primary Varicella». Pediatrics 107: 1108-1115.
- ↑ Abarca V, Katia (00/2004). «Varicela: Indicaciones actuales de tratamiento y prevención». Revista chilena de infectología 21: 20-23. ISSN 0716-1018. doi:10.4067/S0716-10182004021100003. Consultado el 19 de mayo de 2020.
- ↑ Murray, Patrick R.; Rosenthal, Ken S.; Pfaller, Michael A. (2005). Medical Microbiology (5th edición). Elsevier Mosby. p. 551. ISBN 978-0-323-03303-9., edition (Elsevier), p.
- ↑ Error en la cita: Etiqueta
<ref>no válida; no se ha definido el contenido de las referencias llamadasChickenpox - Symptoms and causes - ↑ a b García Aguado J. Varicela y herpes zóster (v.3.1/2014). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico (en línea)(actualizado el 26-ago-2014; consultado el 15-nov-2014)
- ↑ a b Comité Asesor de Vacunas. Vacuna de la varicela. Manual de vacunas en línea de la AEP (Internet). Madrid: AEP; 2014 (actualizado en may/2014; consultado el 15/nov/2014
- ↑ Marin M, Güris D, Chaves SS, Schmid S, Seward JF; Advisory Committee on Immunization Practices, Centers for Disease Control and Prevention (CDC) (2007). «Prevention of varicella: recommendations of the Advisory Committee on Immunization Practices (ACIP)». MMWR Recommendations and Reports 156: 1-40.
- ↑ CAV-AEP. ¿Qué está pasando con la vacuna de la varicela. 28 de junio de 2014
- ↑ «Nuevo esquema vacuna Tres Vírica y Varicela», Ministerio de Salud de Chile
- ↑ Gimeno Díaz de Atauri, Á., Modesto i Alapont, V. «La vacunación rutinaria del virus varicela-zóster reduce la incidencia de varicela grave, sin alterar las hospitalizaciones por herpes zóster.» Rev Pediatr Aten Primaria. 2014;16:247-50
- ↑ CAV-AEP. Varicela. Actualizado en junio/2012
Enlaces externos[editar]
 Wikimedia Commons alberga una galería multimedia sobre Varicela.
Wikimedia Commons alberga una galería multimedia sobre Varicela.- En MedlinePlus hay más información sobre Varicela
- Varicela. Comité Asesor de Vacunas de la Asociación Española de Pediatría.
- Vacuna de la varicela. Información para familias. Comité Asesor de Vacunas de la Asociación Española de Pediatría.
- Comité Asesor de Vacunas. Vacunas: de la A a la Z. Manual de vacunas en línea de la AEP (Internet). Madrid: AEP; 2014 (actualizado en may/2014; consultado el 13/nov/2014).
- La varicela en los niños. Sociedad de Pediatría de Asturias, Cantabria y Castilla y León.
