Faringitis
| Faringitis | ||
|---|---|---|
 Faringitis viral que produce enrojecimiento visible. | ||
| Especialidad | Enfermedad infecciosa | |
| Síntomas | Dolor de garganta, fiebre, secreción nasal, tos, dolor de cabeza, voz ronca[1][2] | |
| Complicaciones | Sinusitis, otitis media aguda[2] | |
| Duración | 3 a 10 días, según la causa[2][3] | |
| Causas | Generalmente infección viral[2] | |
| Diagnóstico | Según los síntomas, prueba rápida de detección de antígenos, hisopo de garganta[2] | |
| Diagnóstico diferencial | Epiglotitis, tiroiditis, absceso retrofaríngeo [2] | |
| Tratamiento | Lidocaina[2][4] | |
| Frecuencia | ~7,5% de las personas en cualquier período de 3 meses[5] | |
| Sinónimos | ||
| Dolor de garganta agudo | ||
La faringitis (del griego pharynx "garganta" y el sufijo -itis "inflamación")[6][7] es una inflamación de la parte posterior de la garganta, conocida como faringe. Por lo general, produce dolor de garganta y fiebre.[2] Otros síntomas pueden incluir secreción nasal, tos, dolor de cabeza, dificultad para tragar, inflamación de los ganglios linfáticos y voz ronca.[1][8] Los síntomas suelen durar de 3 a 5 días, pero pueden durar más según la causa.[2][3] Las complicaciones pueden incluir sinusitis y otitis media aguda.[2] La faringitis es un tipo de infección del tracto respiratorio superior.[9]
La mayoría de los casos son causados por una infección viral. La faringitis estreptocócica, una infección bacteriana, es la causa en aproximadamente el 25% de los niños y el 10% de los adultos.[2] Las causas poco comunes incluyen otras bacterias como el gonococo, hongos, irritantes como el humo, alergias y enfermedad por reflujo gastroesofágico.[2][4] No se recomiendan pruebas específicas en personas que tienen síntomas claros de una infección viral, como un resfriado. De lo contrario, se recomienda una prueba rápida de detección de antígenos o un hisopo de garganta.[2] La prueba de PCR se ha vuelto común, ya que es tan buena como tomar un hisopo de garganta, pero da un resultado más rápido.[10] Otras afecciones que pueden producir síntomas similares incluyen epiglotitis, tiroiditis, absceso retrofaríngeo y ocasionalmente enfermedades cardíacas.[2]
Se pueden utilizar AINE, como el ibuprofeno, para ayudar con el dolor.[2] Los medicamentos anestésicos, como la lidocaína tópica, también pueden ayudar.[4] La faringitis estreptocócica generalmente se trata con antibióticos, como penicilina o amoxicilina.[2] No está claro si los esteroides son útiles en la faringitis aguda, excepto posiblemente en casos graves, pero una revisión de 2020 encontró que cuando se usan en combinación con antibióticos mejoraron moderadamente el dolor y la probabilidad de resolución.[11][12]
Aproximadamente el 7,5% de las personas tienen dolor de garganta en cualquier período de 3 meses.[5] No son infrecuentes dos o tres episodios en un año.[1]
Clasificación
[editar]
La faringitis es un tipo de inflamación causada por una infección del tracto respiratorio superior. Puede clasificarse en aguda o crónica. La faringitis aguda puede ser catarral, purulenta o ulcerosa, dependiendo del agente causal y de la capacidad inmune del individuo afectado. La faringitis crónica puede ser catarral, hipertrófica o atrófica.
La amigdalitis es un subtipo de faringitis.[13] Si la inflamación incluye tanto las amígdalas como otras partes de la garganta, se le puede llamar faringoamigdalitis o faringoamigdalitis.[14] Otra subclasificación es la nasofaringitis (el resfriado común).[15]
Dolor de garganta de clérigo o garganta de clérigo es un término arcaico utilizado anteriormente para la faringitis crónica asociada con el uso excesivo de la voz como al hablar en público. A veces se le llamaba disfonía clericorum o foliculitis crónica y dolor de garganta.[16]
Causa
[editar]La mayoría de los casos se deben a un organismo infeccioso adquirido por contacto cercano con un individuo infectado.
Viral
[editar]
Estos representan alrededor del 40% al 80% de todos los casos infecciosos y pueden ser una característica de muchos tipos diferentes de infecciones virales.[17][18]
- El adenovirus es la más común de las causas virales. Por lo general, el grado de agrandamiento de los ganglios linfáticos del cuello es modesto y la garganta a menudo no aparece enrojecida, aunque sí es dolorosa.
- La familia Orthomyxoviridae, que causa la influenza, se presenta con fiebre alta, dolor de cabeza y dolor generalizado de aparición rápida. Puede estar asociado a dolor de garganta.
- La mononucleosis infecciosa ("fiebre glandular") es causada por el virus de Epstein-Barr. Esto puede causar una inflamación significativa de los ganglios linfáticos y una amigdalitis exudativa con marcado enrojecimiento e hinchazón de la garganta. Si se sospecha esto, se puede utilizar la prueba de heterófilo.
- El virus del herpes simple puede causar múltiples úlceras en la boca.
- Sarampión.
- Resfriado común: el rinovirus, el coronavirus, el virus respiratorio sincitial y el virus parainfluenza pueden causar infección de la garganta, el oído y los pulmones, provocando síntomas típicos similares al resfriado y, a menudo, dolor.
Bacteriano
[editar]La bacteria más común en una infección de garganta es el estreptococo del grupo A (Streptococcus pyogenes), pero otros incluyen Streptococcus pneumoniae, Haemophilus influenzae, Bordetella pertussis, Bacillus anthracis, Corynebacterium diphtheriae, Neisseria gonorrhoeae, Chlamydophila pneumoniae, Mycoplasma pneumoniae y Fusobacterium necrophorum.[19]
Faringitis estreptocócica
[editar]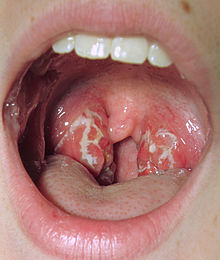
La faringitis estreptocócica o faringitis estreptocócica es causada por un estreptococo betahemolítico del grupo A (GAS).[20] Es la causa bacteriana más común de casos de faringitis (15-30%).[19] Los síntomas comunes incluyen fiebre, dolor de garganta y ganglios linfáticos grandes. Es una infección contagiosa que se transmite por contacto cercano con una persona infectada. Se realiza un diagnóstico definitivo basándose en los resultados de un cultivo de garganta. Los antibióticos son útiles tanto para prevenir complicaciones (como la fiebre reumática) como para acelerar la recuperación.[21]
Fusobacterium necrophorum
[editar]Fusobacterium necrophorum es un habitante normal de la flora orofaríngea y ocasionalmente puede crear un absceso periamigdalino. En uno de cada 400 casos no tratados se produce el síndrome de Lemierre.[22]
Difteria
[editar]La difteria es una infección de las vías respiratorias superiores potencialmente mortal causada por Corynebacterium diphtheriae, que ha sido erradicada en gran medida en los países desarrollados desde la introducción de los programas de vacunación infantil, pero todavía se reporta en el Tercer mundo y cada vez más en algunas áreas de Europa del Este. Los antibióticos son eficaces en las primeras etapas, pero la recuperación suele ser lenta.
Otros
[editar]Algunas otras causas son raras, pero posiblemente fatales, e incluyen infecciones del espacio parafaríngeo: absceso periamigdalino ("absceso de angina"), infección del espacio submandibular (angina de Ludwig) y epiglotitis.[23][24][25]
hongos
[editar]Algunos casos de faringitis son causados por una infección por hongos, como Candida albicans, que causa aftas bucales.[26]
No infeccioso
[editar]La faringitis también puede ser causada por irritación mecánica, química o térmica, por ejemplo, aire frío o reflujo ácido. Algunos medicamentos pueden producir faringitis, como el pramipexol y los antipsicóticos.[27][28]
Diagnóstico
[editar]| Puntos | Probabilidad de estreptococo | Gestión |
|---|---|---|
| 1 o menos | <10% | No se necesitan antibióticos ni cultivos. |
| 2 | 11-17% | Antibiótico basado en cultivo o |
| 3 | 28-35% | |
| 4 o 5 | 52% | Antibióticos empíricos |

Es difícil diferenciar una causa viral y una bacteriana del dolor de garganta basándose únicamente en los síntomas.[29] Requiriendo de un hisopo de garganta para descartar una causa bacteriana.[30]
Los criterios de Centor modificados pueden usarse para determinar el manejo de personas con faringitis. Según cinco criterios clínicos, indica la probabilidad de una infección estreptocócica.[21]
Se otorga un punto por cada uno de los criterios:[21]
- Ausencia de tos
- Ganglios linfáticos cervicales inflamados y sensibles
- Temperatura superior a 38 grados Celsius (100,4 °F)
- Exudado o hinchazón amigdalina
- Edad menor de 15 años (se resta un punto si la edad es mayor de 44 años)
La Sociedad Estadounidense de Enfermedades Infecciosas desaconseja el tratamiento empírico y considera que los antibióticos solo son apropiados después de pruebas positivas. No es necesario realizar pruebas en niños menores de tres años, ya que tanto el estreptococo del grupo A como la fiebre reumática son poco comunes, excepto si tienen un hermano con la enfermedad.[29]
Manejo
[editar]La mayoría de las veces el tratamiento es sintomático. Los tratamientos específicos son eficaces para las infecciones bacterianas, fúngicas y por herpes simple.
Medicamentos
[editar]- Los analgésicos, como los AINE y el paracetamol, pueden ayudar a reducir el dolor asociado con el dolor de garganta. La aspirina puede usarse en adultos, pero no se recomienda en niños debido al riesgo de síndrome de Reye.[20]
- Los esteroides (como la dexametasona) pueden ser útiles para la faringitis grave.[31][12] Sin embargo, su uso general no está suficientemente respaldado.[11]
- La lidocaína viscosa alivia el dolor adormeciendo las membranas mucosas.[32]
- Los antibióticos son útiles si una infección bacteriana es la causa del dolor de garganta.[33][34] Para las infecciones virales, los antibióticos no tienen ningún efecto. En Estados Unidos, se utilizan en el 25% de las personas antes de que se detecte una infección bacteriana.[35]
- En soluciones analgésicas orales, el ingrediente activo suele ser fenol, pero también, con menos frecuencia, benzocaína, cloruro de cetilpiridinio y/o mentol.
Alternativa
[editar]A menudo se sugiere hacer gárgaras con agua salada, pero no hay evidencia que respalde o desaconseje esta práctica.[4] El uso de medicinas alternativas para el tratamiento del dolor de garganta tiene poco respaldo por evidencia.[36]
Epidemiología
[editar]La faringitis aguda es la causa más común de dolor de garganta y, junto con la tos, se diagnostica en más de 1,9 millones de personas al año en Estados Unidos.[17]
Referencias
[editar]- ↑ a b c Rutter, Paul Professor; Newby, David (2015). Community Pharmacy ANZ: Symptoms, Diagnosis and Treatment (en inglés). Elsevier Health Sciences. p. 19. ISBN 9780729583459.
- ↑ a b c d e f g h i j k l m n ñ o Hildreth, Amy F.; Takhar, Sukhjit; Clark, Mark Andrew; Hatten, Benjamin (2015-09). «Evidence-Based Evaluation And Management Of Patients With Pharyngitis In The Emergency Department». Emergency Medicine Practice 17 (9): 1-16; quiz 16-17. ISSN 1524-1971. PMID 26276908.
- ↑ a b David A.Warrell; Timothy M. Cox; John D. Firth, eds. (2012). Oxford textbook of medicine infection. Oxford: Oxford University Press. pp. 280-281. ISBN 9780191631733.
- ↑ a b c d Weber, R (March 2014). «Pharyngitis.». Primary Care 41 (1): 91-8. PMC 7119355. PMID 24439883. doi:10.1016/j.pop.2013.10.010.
- ↑ a b Jones, Roger (2004). Oxford Textbook of Primary Medical Care (en inglés). Oxford University Press. p. 674. ISBN 9780198567820. Consultado el 4 de agosto de 2016.
- ↑ Beachey, Will (2013). Respiratory Care Anatomy and Physiology, Foundations for Clinical Practice,3: Respiratory Care Anatomy and Physiology (en inglés). Elsevier Health Sciences. p. 5. ISBN 978-0323078665.
- ↑ Hegner, Barbara; Acello, Barbara; Caldwell, Esther (2009). Nursing Assistant: A Nursing Process Approach – Basics (en inglés). Cengage Learning. p. 45. ISBN 9781111780500.
- ↑ Neville, Brad W.; Damm, Douglas D.; Allen, Carl M.; Chi, Angela C. (2016). Oral and maxillofacial pathology (4th edición). St. Louis, MO: Elsevier. p. 166. ISBN 9781455770526. OCLC 908336985.
- ↑ «Pharyngitis». National Library of Medicine. Archivado desde el original el 20 de mayo de 2016. Consultado el 4 de agosto de 2016.
- ↑ «Acute pharyngitis - Symptoms, diagnosis and treatment | BMJ Best Practice». bestpractice.bmj.com.
- ↑ a b Principi, N; Bianchini, S; Baggi, E; Esposito, S (February 2013). «No evidence for the effectiveness of systemic corticosteroids in acute pharyngitis, community-acquired pneumonia and acute otitis media.». European Journal of Clinical Microbiology & Infectious Diseases 32 (2): 151-60. PMC 7087613. PMID 22993127. doi:10.1007/s10096-012-1747-y.
- ↑ a b de Cassan, Simone; Thompson, Matthew J.; Perera, Rafael; Glasziou, Paul P.; Del Mar, Chris B.; Heneghan, Carl J.; Hayward, Gail (1 de mayo de 2020). «Corticosteroids as standalone or add-on treatment for sore throat». The Cochrane Database of Systematic Reviews 2020 (5): CD008268. ISSN 1469-493X. PMC 7193118. PMID 32356360. doi:10.1002/14651858.CD008268.pub3.
- ↑ «Tonsillitis». Archivado desde el original el 25 de marzo de 2016. Consultado el 4 de agosto de 2016.
- ↑ Rafei, Keyvan; Lichenstein, Richard (1 de abril de 2006). «Airway Infectious Disease Emergencies». Pediatric Clinics of North America. Pediatric Emergencies, Part II 53 (2): 215-242. ISSN 0031-3955. doi:10.1016/j.pcl.2005.10.001.
- ↑ «MeSH Browser». meshb.nlm.nih.gov. Consultado el 16 de enero de 2024.
- ↑ Broadwater, Kimberly (2021). «Clergyman's Sore Throat». Journal of Singing 78 (1): 113-117. ISSN 2769-4046. doi:10.53830/CNLB1302.
- ↑ a b Marx, John (2010). Rosen's emergency medicine: concepts and clinical practice (7th edición). Philadelphia, Pennsylvania: Mosby/Elsevier. Chapter 30. ISBN 978-0-323-05472-0.
- ↑ Acerra JR. «Pharyngitis». eMedicine. Archivado desde el original el 17 de marzo de 2010. Consultado el 28 de abril de 2010.
- ↑ a b Bisno, Alan L. (18 de enero de 2001). «Acute Pharyngitis». New England Journal of Medicine (en inglés) 344 (3): 205-211. ISSN 0028-4793. doi:10.1056/NEJM200101183440308.
- ↑ a b Baltimore, R. (2010-02). «Re-evaluation of antibiotic treatment of streptococcal pharyngitis». Current Opinion in Pediatrics (en inglés estadounidense) 22 (1): 77. ISSN 1040-8703. doi:10.1097/MOP.0b013e32833502e7.
- ↑ a b c Choby, Beth A. (1 de marzo de 2009). «Diagnosis and treatment of streptococcal pharyngitis». American Family Physician 79 (5): 383-390. ISSN 0002-838X. PMID 19275067.
- ↑ Centor, Robert M. (1 de diciembre de 2009). «Expand the Pharyngitis Paradigm for Adolescents and Young Adults». Annals of Internal Medicine (en inglés) 151 (11): 812. ISSN 0003-4819. doi:10.7326/0003-4819-151-11-200912010-00011.
- ↑ «UpToDate Inc.». Archivado desde el original el 27 de junio de 2009. (registration required)
- ↑ Reynolds, Steven C.; Chow, Anthony W. (1 de octubre de 2009). «Severe Soft Tissue Infections of the Head and Neck: A Primer for Critical Care Physicians». Lung (en inglés) 187 (5): 271-279. ISSN 1432-1750. doi:10.1007/s00408-009-9153-7.
- ↑ Bansal, Arvind; Miskoff, Jeffrey; Lis, Ronald J (2003-01). «Otolaryngologic critical care». Critical Care Clinics 19 (1): 55-72. ISSN 0749-0704. doi:10.1016/s0749-0704(02)00062-3.
- ↑ Harvard Medical School. «Sore Throat (Pharyngitis)». Harvard Health Publishing Harvard Medical School. Harvard Health Publishing. Consultado el 3 de diciembre de 2019.
- ↑ «Mirapex product insert». Boehringer Ingelheim. 2009. Archivado desde el original el 14 de junio de 2010. Consultado el 30 de junio de 2010.
- ↑ «Mosby's Medical Dictionary, 8th edition». Elsevier. 2009. Consultado el 30 de junio de 2010.
- ↑ a b Shulman, Stanford T.; Bisno, Alan L.; Clegg, Herbert W.; Gerber, Michael A.; Kaplan, Edward L.; Lee, Grace; Martin, Judith M.; Van Beneden, Chris et al. (15 de noviembre de 2012). «Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America». Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America 55 (10): e86-102. ISSN 1537-6591. PMC 7108032. PMID 22965026. doi:10.1093/cid/cis629.
- ↑ Del Mar, Christopher (1992-04). «Managing sore throat: a literature review I. Making the diagnosis». Medical Journal of Australia (en inglés) 156 (8): 572-575. ISSN 0025-729X. doi:10.5694/j.1326-5377.1992.tb121422.x.
- ↑ Hayward, Gail; Thompson, Matthew; Heneghan, Carl; Perera, Rafael; Mar, Chris Del; Glasziou, Paul (6 de agosto de 2009). «Corticosteroids for pain relief in sore throat: systematic review and meta-analysis». BMJ (en inglés) 339: b2976. ISSN 0959-8138. PMC 2722696. PMID 19661138. doi:10.1136/bmj.b2976.
- ↑ «LIDOCAINE VISCOUS (Xylocaine Viscous) side effects, medical uses, and drug interactions.». Archivado desde el original el 8 de abril de 2010.
- ↑ Kocher, Jared J.; Selby, Thomas D. (1 de julio de 2014). «Antibiotics for sore throat». American Family Physician 90 (1): 23-24. ISSN 1532-0650. PMID 25077497.
- ↑ Spinks, Anneliese; Glasziou, Paul P.; Del Mar, Chris B. (9 de diciembre de 2021). «Antibiotics for treatment of sore throat in children and adults». The Cochrane Database of Systematic Reviews 2021 (12): CD000023. ISSN 1469-493X. PMC 8655103. PMID 34881426. doi:10.1002/14651858.CD000023.pub5.
- ↑ Urkin, Jacob; Allenbogen, Meirave; Friger, Michael; Vinker, Shlomo; Reuveni, Haim; Elahayani, Asher (2013-08). «Acute pharyngitis: low adherence to guidelines highlights need for greater flexibility in managing paediatric cases». Acta Paediatrica (en inglés): n/a-n/a. doi:10.1111/apa.12364.
- ↑ «Sore throat: Self-care». Mayo Clinic. Archivado desde el original el 29 de septiembre de 2007. Consultado el 17 de septiembre de 2007.
