Tripanosomiasis africana
| Tripanosomiasis africana | ||
|---|---|---|
 Formas de Trypanosoma en frotis de sangre | ||
| Especialidad | infectología | |
| Sinónimos | ||
| enfermedad del sueño | ||
La tripanosomiasis humana africana, también conocida como enfermedad del sueño, es una enfermedad parasitaria dependiente de un vector para su transmisión. Los parásitos involucrados son protozoos pertenecientes al género Trypanosoma, transmitidos a los humanos por picaduras de las moscas tse-tse (género Glossina) infectadas al alimentarse de humanos o animales que hospedaban al parásito.
Vector y transmisión[editar]

Las moscas tse-tsé se encuentran en el África subsahariana. Solo ciertas especies de Glossina transmiten la enfermedad. Diferentes especies tienen diferentes hábitats. Principalmente se encuentran en la vegetación ribereña de ríos y lagos, en bosques galería y en la sabana. Hay muchas zonas donde se encuentran las moscas, pero no la enfermedad. Esto se debe a que las moscas no nacen con el tripanosoma, sino que este entra en las glándulas salivales de la mosca al succionar sangre de algún humano o animal con la enfermedad.
Las poblaciones rurales que habitan en regiones donde ocurre la transmisión y que dependen de la agricultura, la pesca, la ganadería, la cría o caza de animales, son las más expuestas a la picadura de la mosca y, en consecuencia, a la enfermedad. La enfermedad del sueño generalmente está presente en áreas rurales remotas donde los sistemas de salud son precarios o inexistentes. La enfermedad se disemina en pequeños asentamientos. Los desplazamientos de población por guerras y pobreza son factores muy importantes que llevan a un aumento de la tasa de transmisión. La enfermedad progresa en áreas cuyo tamaño puede ir de una aldea a una región entera. Dentro de un área determinada, la intensidad de la enfermedad puede ser variable en diferentes aldeas.
Infección y síntomas[editar]

La enfermedad se transmite mediante la picadura de una mosca tse-tsé infectada. Al principio los tripanosomas se multiplican en los tejidos subcutáneos, en la sangre y en la linfa. Con el tiempo, los parásitos invaden el sistema nervioso central al cruzar la barrera hematoencefálica. Se ven afectados todos los órganos, se producen en ellos lesiones tanto directas como indirectas, a pesar de que los tripanosomas no invaden las células en ningún caso. Este proceso puede durar años en el caso de Trypanosoma brucei gambiense.
Otras formas de infección son:
- infección congénita: el tripanosoma puede atravesar la placenta e infectar al feto;
- transmisión mecánica que, aun siendo posible, es difícil estimar su impacto epidemiológico de transmisión en comparación con otros insectos hematófagos;
- infecciones accidentales en laboratorios a causa de clavarse agujas contaminadas.
Tras la picadura de la mosca tse-tse, el tripanosoma entra en el organismo y comienza a multiplicarse e invade los distintos sistemas corporales.
Se distinguen tres fases de evolución de la enfermedad del sueño en función del lugar donde se localice el parásito, aunque las manifestaciones de las diferentes etapas se solapan. Estas etapas o fases se denominan fase inicial, fase hemolinfática o linfático sanguínea y fase neurológica o meningoencefálica.
La fase inicial tiene su origen con la infección. Cuando se trata de una infección consecuencia de la inoculación del parásito, en su forma infectante, mediante la picadura del vector (mosca tse-tse), se desencadena un proceso inflamatorio seguido de la aparición de una úlcera cutánea, dolorosa, con un halo blanco alrededor, denominada tripanoma. El tripanoma evoluciona a una cicatriz hiperpigmentada a las 2-3 semanas de la picadura.[1]
En la segunda etapa de la enfermedad, conocida como fase hemolinfática, se inicia con la propagación de los tripanosomas desde el lugar de inoculación hacia la linfa y la sangre, donde se multiplican. Tras el periodo de incubación aparecen primero síntomas inespecíficos para desembocar en el cuadro típico de esta etapa: se presentan accesos de fiebre muy elevada durante varios días, separados por periodos afebriles (los periodos de fiebre alta, con una duración de entre 1 y 3 días, corresponden con los momentos de parasitemia), migrañas, debilidad intensa, dolores de articulaciones, taquicardias, anemia, edema intenso, linfadenitis indolora (sobre todo en los ganglios cervicales: signo de Winterbottom), alteraciones circulatorias, pérdida de peso y picazón. Los primeros sistemas invadidos son el cardiovascular, el renal y el endocrino.
La tercera fase, conocida como fase neurológica, comienza cuando el parásito atraviesa la barrera hematoencefálica e invade el sistema nervioso central. Los parásitos también continúan localizándose en la sangre, por lo que se mantienen síntomas de la fase hemolinfática, como la fiebre. Generalmente es entonces cuando se manifiestan los signos característicos y síntomas de la enfermedad: cambia el comportamiento y el carácter del individuo se muestra indiferente, con menos concentración e irritable. A medida que avanza, el humor es impredecible, pasando bruscamente de la alegría a la tristeza. Durante el día aparecen periodos de somnolencia, cada vez más frecuentes y prolongados; por la noche aparece el insomnio, y cualquier mínimo esfuerzo se hace imposible. Es típico el signo de la llave, o signo de Kerandel, que supone que el enfermo no puede abrir una cerradura por el dolor que le supone doblar la muñeca. Aparecen alteraciones motoras, posturales, además de trastornos endocrinos.
En la fase final el paciente entra en coma, proceso que le produce la muerte.
Los últimos avances científicos gracias a la inversión en investigación han hallado medicamentos[2] que pueden revertir y curar la enfermedad con eficacia y relativa sencillez, siempre que el parásito no llegue al tercer estado de la evolución de la enfermedad, donde el tratamiento se vuelve más complejo y arriesgado. Pese a estos avances recientes, si el paciente no recibe un tratamiento adecuado, la enfermedad del sueño es letal y también puede ocasionar una muerte súbita.[3][4]
Estos avances recientes han hecho que la OMS, como propósito para 2030 tenga la interrupción de la transmisión de esta enfermedad.[5]

Tipos[editar]
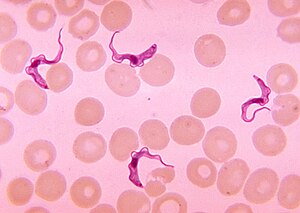
La tripanosomiasis humana africana, causada por protozoos parásitos hemoflagelados del género Trypanosoma, tiene dos formas dependiendo de la especie de Trypanosoma involucrado:
- Trypanosoma brucei gambiense (T. b. g.) es encontrado en África Central y África Occidental. Esta forma representa más del 90 % de los casos de enfermedad del sueño y causa una infección crónica de progresión lenta. Una persona puede estar infectada durante meses o incluso años sin mayores signos o síntomas de la enfermedad. Cuando los síntomas aparecen el paciente frecuentemente ya se encuentra en una etapa avanzada de la enfermedad, cuando el sistema nervioso central está afectado. T. b. gambiense es transmitido principalmente por dos especies de moscas tse-tse: Glossina palpalis y Glossina tachinoides.[1]
- Trypanosoma brucei rhodesiense (T. b. r.) se encuentra en África Oriental y la región sur del continente. Esta forma representa menos del 10 % de los casos, ya que el ser humano es un reservorio ocasional. Sus hospedadores principales son el ganado, animales domésticos y animales salvajes. Causa infección aguda, mucho más severa que la producida por T. b. gambiense. Los primeros signos y síntomas se aprecian después de unos pocos meses o semanas. La enfermedad progresa rápidamente e invade el sistema nervioso central. T. b. rhodesiense es transmitido principalmente por dos especies de moscas tse-tse: Glossina morsitans y Glossina pallidipes.[1]
Otra forma de tripanosomiasis se encuentra en 15 países de América del Sur y de América Central. Es conocida como tripanosomiasis americana o mal de Chagas. El agente etiológico es el Trypanosoma cruzi.
Tripanosomiasis animales[editar]
Otras especies y subespecies del género Trypanosoma, son patógenas para animales y causan tripanosomiasis animales en muchas especies salvajes y domésticas. En el ganado la enfermedad es conocida como nagana o n'gana, una palabra zulú que significa ‘estar deprimido/alicaído’), causada principalmente por Trypanosoma brucei brucei, el ser humano no es susceptible de esta especie.
Los animales pueden ser hospedadores del patógeno humano, especialmente T. b. rhodesiense. Es por ello que los animales domésticos y salvajes son importantes reservorios del parásito. Los animales pueden ser infectados también por T. b. gambiense, sin embargo, el papel epidemiológico preciso de estos reservorios no está claro. Esta enfermedad mata a los animales.
La enfermedad en animales domésticos y particularmente en ganado es un obstáculo importante en el desarrollo económico de las áreas rurales afectadas.
Epidemias[editar]
Han ocurrido varias epidemias en África durante el siglo XIX: una entre 1896 y 1906, mayormente en Uganda y la Cuenca del Congo; otra en 1920 en diversos países africanos; y la más reciente, comenzó en 1970. La epidemia de 1920 fue controlada gracias a equipos móviles que organizaron el monitoreo de millones de personas en áreas de riesgo. Hacia mediados de los años 60, la enfermedad casi había desaparecido. Después del éxito, la vigilancia se relajó, y la enfermedad reapareció en varias áreas a lo largo de los últimos 30 años. Recientemente los esfuerzos de la OMS y de los programas de control nacionales y de organizaciones no gubernamentales (ONG) han frenado y revertido la tendencia creciente de avisos de nuevos casos.
Situación en países endémicos[editar]
La presencia de la enfermedad difiere de un país a otro, así como en diferentes regiones de un mismo país. Su distribución es focal, endémica en 36 países africanos.[6] En 2005, se han reportado importantes brotes en Angola, la República Democrática del Congo y Sudán. En la República Centroafricana, Chad, El Congo, Costa de Marfil, Guinea, Malaui, Uganda y la República Unida de Tanzania la enfermedad del sueño permanece como un importante problema de salud pública. Países como Burkina Faso, Camerún, Guinea Ecuatorial, Gabón, Kenia, Mozambique, Nigeria, Ruanda, Zambia y Zimbabue están reportando menos de 50 nuevos casos por año. En Benín, Botsuana, Burundi, Etiopía, Gambia, Ghana, Guinea-Bisáu, Liberia, Malí, Namibia, Níger, Senegal, Sierra Leona, Suazilandia y Togo la transmisión parece haberse detenido y no se han informado nuevos casos durante varias décadas. Sin embargo, es difícil estimar la situación actual en un número de países endémicos debido a la falta de seguimiento, vigilancia y pericia en el diagnóstico.
Profilaxis, diagnóstico y tratamiento de la enfermedad[editar]
La profilaxis de la enfermedad se lleva a cabo en tres pasos:
- Búsqueda (screening) de potenciales casos de infección. Esto incluye el uso de test serológicos y/o chequeo de signos clínicos de la enfermedad —generalmente ganglios cervicales hinchados—.
- Diagnosis demostrando que el parásito está presente.
- Estudio de la etapa en que se encuentra la enfermedad para determinar su estado de avance, lo que incluye examen del fluido cerebro-espinal obtenido por punción lumbar.
La diagnosis debe realizarse lo más temprano posible y antes de la etapa neurológica para evitar un tratamiento con procedimientos difíciles, complicados y arriesgados.
La primera larga y asintomática etapa de la enfermedad del sueño por "T. b. gambiense" es uno de los factores que requiere la implementación de un screening activo y exhaustivo de la población en riesgo para identificar pacientes en las etapas tempranas y reducir la transmisión. Este screening exhaustivo requiere una inversión grande en recursos materiales y humanos. En África estos recursos habitualmente escasean, particularmente en las áreas remotas donde la enfermedad incide mayoritariamente. Como resultado de esta falta de recursos, muchos individuos infectados pueden morir antes de ser diagnosticados.
El tipo de tratamiento depende de la etapa de la enfermedad. Los medicamentos utilizados en la primera etapa de la enfermedad son menos tóxicos, más fáciles de administrar y más efectivos. Cuanto más temprano se detecta la enfermedad, mejor es la perspectiva de alcanzar la cura. El éxito del tratamiento en la segunda etapa depende de un medicamento que pueda cruzar la barrera hematoencefálica para alcanzar al parásito. Tales medicamentos son bastante tóxicos y complicados de administrar. Cuatro medicamentos han sido registrados para el tratamiento de la enfermedad del sueño y entregados gratuitamente a los países endémicos a través de sociedades privado-públicas de la OMS con Sanofi-Aventis (pentamidina, melarsoprol y eflornitina) y con Bayer AG (suramina).
Tratamientos de la primera etapa[editar]
Pentamidina: descubierta en 1941, usada para el tratamiento de la primera etapa de la enfermedad del sueño por "T. b. gambiense". A pesar de tener unos pocos efectos indeseables, es bien tolerada por los pacientes.
Suramina: descubierta en 1921, usada en el tratamiento de la primera etapa de la enfermedad del sueño por "T. b. rhodesiense". Provoca ciertos efectos indeseables en el tracto urinario y reacciones alérgicas.
Tratamientos de la segunda etapa[editar]
El melarsoprol, descubierto en 1949, es utilizado en ambas formas de la infección. Es un derivado del arsénico y tiene muchos efectos colaterales indeseados. El más dramático es un síndrome encefalopático, el cual puede ser fatal (3 % al 10 %). Se ha observado un aumento de la resistencia a este medicamento en varios focos, particularmente en África central.
La molécula eflornitina es menos tóxica que el melarsoprol, fue registrada en 1990. Es efectiva solamente contra "T. b. gambiense". Es una alternativa al tratamiento con melarsoprol. El tratamiento es estricto y difícil de aplicar.
Papel de la Organización Mundial de la Salud[editar]
El resurgimiento de la enfermedad del sueño desde la década de 1970 condujo a la OMS a reforzar su programa de tripanosomiasis humana africana. El objetivo es coordinar actividades en países endémicos y movilizar un amplio espectro de socios colaboradores.
El Programa de la OMS provee apoyo y asistencia técnica a los programas nacionales de control. Se ha establecido una red conformada por países donantes, fundaciones privadas, ONG, instituciones regionales, centros de investigación y universidades para participar en la vigilancia y el control de la enfermedad y emprender proyectos de investigación para el desarrollo de nuevos medicamentos y herramientas de diagnóstico.
Los objetivos del programa de la OMS son:
- Fortalecer y coordinar medidas de control y asegurar actividades de campo sostenidas.
- Fortalecer los sistemas de vigilancia existentes.
- Sustentar el monitoreo de los tratamientos y de la evolución de la resistencia a medicamentos a través de la red.
- Desarrollar base de datos e implementar actividades de capacitación.
- Promover colaboraciones interagencias con la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO) y el Organismo Internacional de Energía Atómica (IAEA). Esta agencia está trabajando en el control del vector mediante machos estériles por radiación. Sumado a esto hay un programa conjunto contra la tripanosomiasis Africana (PAAT) que incluye a la OMS (salud humana), FAO (salud animal) y IAEA (control del vector).
Progreso en el control de la enfermedad[editar]
La amenaza se concentra sobre todo en el África subsahariana. Sin embargo, solo una pequeña porción de esta región está bajo vigilancia con controles regulares, tienen acceso a centros de salud equipados para diagnosis o bien protegidos por intervenciones de control del vector.
- En 1986, un panel de expertos convocados por la OMS, estimó que aproximadamente 70 millones de personas vivían en áreas donde la transmisión de la enfermedad puede tener lugar.
- En 1998 fueron reportados casi 40 000 casos, pero este número no refleja la situación real. Estimativamente entre 300 000 y 500 000 casos más permanecían sin diagnosticar y en consecuencia sin tratar.
- Durante periodos epidémicos recientes, en varias aldeas en la República Democrática del Congo, Angola y Sudán del Sur, la prevalencia alcanzó el 50 %. La enfermedad del sueño fue considerada la primera o segunda mayor causa de muerte, incluso por encima del VIH/SIDA, en esas comunidades.
- En 2000, la OMS estableció una sociedad público-privada con Aventis Pharma (hoy Sanofi-Aventis), la cual permitió la creación de un equipo de vigilancia de la OMS, el cual provee apoyo a los países endémicos en el control de las actividades y también provee gratuitamente medicamentos para el tratamiento de los pacientes.
- En 2006, el éxito en mantener relativamente bajo el número de casos de la enfermedad del sueño ha alentado a un número de socios privados a continuar el esfuerzo inicial de la OMS hacia la eliminación de la enfermedad como problema de salud pública.
- Para 2005, la vigilancia ha sido reforzada y el número de nuevos casos reportados en el continente se redujo sustancialmente. Entre 1998 y 2004 los datos para ambas formas de la enfermedad cayeron de 37 991 a 17 616 casos. Actualmente el número estimado de casos se encuentra entre 50 000 y 70 000.
- En 2009, gracias a las iniciativas sostenidas de control de la enfermedad, el número de nuevos casos notificados se redujo a menos de 10 000 por primera vez en 50 años.
- En 2013 se produjeron 6314 casos registrados.[7]
- Para 2030, la OMS pretende alcanzar el hito de los cero casos, es decir, que se impida eficientemente el contagio a nuevos individuos.[5]
Referencias[editar]
- ↑ a b c A. Zeibig, Elisabeth (2013). «5: The hemoflagellates». Clinical Parasitology: a practical approach. Elsevier. p. 120-123.
- ↑ Agudo, Alejandra (30 de enero de 2023). «De una inyección mortal para algunos a una pastilla que sana a todos: las enfermedades olvidadas se curan con investigación». El País. Consultado el 29 de diciembre de 2023.
- ↑ Elmer W., Koneman (2006). «22: Parasitología». Diagnóstico microbiológico: Texto y atlas. Médica Panamericana. p. 1247-1249. ISBN 978-950-06-0895-4.
- ↑ Pereira, Áurea; Pérez, Mónica (2003). «Tripanosomosis. Enfermedad de Chagas y Enfermedad del sueño». OFFARM (Elsevier) 22: 104-111.
- ↑ a b «Tripanosomiasis africana humana (enfermedad del sueño)». www.who.int. Consultado el 29 de diciembre de 2023.
- ↑ International Glossina Genome Initiative (2014). «Genome sequence of the Tsetse Fly (Glossina morsitans): Vector of African trypanosomiasis». Science: 380-386. doi:10.1126/science.1249656.
- ↑ La tripanosomiasis africana (enfermedad del sueño).
