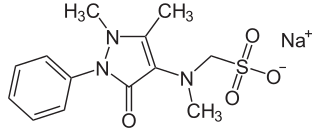
Metamizol
| Metamizol | ||
|---|---|---|
 | ||
 | ||
| Nombre (IUPAC) sistemático | ||
|
[(2-fenil-1,5-dimetil-3-oxo-2,3-dihidro- 1H-pirazol-4-il)metilamino]metilsulfonato de sodio | ||
| Identificadores | ||
| Número CAS | 68-89-3 | |
| Código ATC | N02BB02 | |
| PubChem | 80254 | |
| Datos químicos | ||
| Fórmula | C13H16N3O4SNa | |
| Peso mol. | 333,341 g/mol | |
|
[ONa]S(=O)(=O)CN(C=2C(=O)N(c1ccccc1)N(C=2C)C)C
| ||
|
InChI=1S/C13H17N3O4S/c1-10-12(8-14-9-21(18,19)20)13(17)16(15(10)2)11-6-4-3-5-7-11/h3-7,14H,8-9H2,1-2H3,(H,18,19,20)
Key: FTIZIWHMMAXWNW-UHFFFAOYSA-N | ||
| Farmacocinética | ||
| Biodisponibilidad | 100 %[1] | |
| Unión proteica | 48-58 %[1] | |
| Metabolismo | AM404, P Cytochrome P 450, glutation | |
| Vida media | 2.5 a 4 horas | |
| Excreción | Renal | |
| Datos clínicos | ||
| Cat. embarazo | C | |
| Estado legal | Prescripción médica | |
| Vías de adm. | Oral, subcutáneo, endovenoso lenta e intramuscular. | |
El metamizol (DCI), también conocido como dipirona, pertenece a la familia de las pirazolonas, del grupo de los AINES[2]. Es un inhibidor de las ciclo-oxigenasas, sin embargo, el efecto antiinflamatorio es limitado[2]. Se indica en muchos países como analgésico, antipirético y espasmolítico.
Estuvo disponible sin restricciones durante décadas en muchos países, hasta que se reportaron algunos efectos hematológicos como la agranulocitosis fatal y la anemia displásica, los cuales ocurren con poca frecuencia. Al día de hoy, se comercializa sin receta en algunos países. En algunos países europeos sólo puede conseguirse por lo general con receta médica, debido a sus potenciales efectos adversos.
Se comercializa bajo numerosas marcas comerciales en todo el mundo y también está disponible como medicamento genérico.[3]
Origen e historia[editar]
Fue introducido para uso médico por primera vez en Alemania en 1922. Bajo la marca comercial Novalgina® y estuvo durante décadas disponible sin restricciones en la mayoría de países. Al día de hoy, se utiliza en países como Austria, Bélgica, Francia, Alemania, Italia, Países Bajos, Turquía, España, Suiza, Sudáfrica, Rusia y en América Latina debido a que es eficaz, de bajo costo y puede ser administrada por varias vías, sin embargo, una posible asociación con agranulocitosis fatal y anemia aplásica ha impedido que se comercialice en algunos países.
Descripción[editar]
El metamizol o dipirona es un profármaco que pertenece a la familia de las pirazolonas, del grupo de los AINE, siendo un inhibidor no selectivo de las ciclo-oxigenasas, sin embargo el efecto antiinflamatorio es imperceptible, pues el efecto sobre las enzimas COX-1 y COX-2 es pobre[2]. Es utilizado en muchos países como analgésico, antipirético y espasmolítico, gracias a la inhibición sobre la enzima COX-3 y al efecto sobre la reducción del IP3[2].
Vías de administración[editar]
- Vía oral
- Vía rectal
- Vía intravenosa lenta
- Vía intramuscular
En niños se recomienda usar la vía de administración oral porque es segura y eficaz, sobre todo para la fiebre refractaria a otras medidas orales[4]. La vía oral comparada con la vía intravenosa y vía intramuscular es menos dolorosa, más segura y más fácil de administrar.
La administración parenteral en niños solo se indica en el manejo del dolor y en menores de un año en dolor post quirúrgico únicamente[4].
Farmacocinética[editar]
Absorción[editar]
El metamizol se absorbe bien por vía oral se absorbe casi de forma completa, alcanzando una concentración máxima de 1-1,5 horas[2]. La ingesta concomitante de alimentos no tiene un efecto relevante en la farmacocinética de metamizol. Ha sido demostrado que, tras la administración oral de una dosis de aproximadamente 750 mg, la biodisponibilidad del MAA es del 85%; la concentración máxima (Cmax) de este metabolito se alcanza en 1,2-2,0 h. La mayor biodisponibilidad que se alcanza tras su administración intramuscular y rectal es del 87% y 54% respectivamente[2].
Distribución[editar]
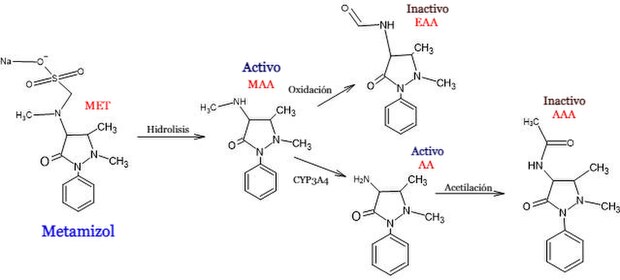
El metabolito 4-MAA se une a las proteínas plasmáticas en un 58%. El resto de metabolitos de metamizol se unen en la siguiente proporción: 4-amino antipirina (48%), 4 - formil amino antipirina (18%) y 4-acetil amino antipirina (14%). El metamizol puede atravesar la barrera placentaria. Los metabolitos se excretan en la leche de las madres lactantes[2].
El metamizol es una molécula relativamente grande y polar, lo que dificulta su paso a través de la barrera hematoencefálica, sin embargo se ha informado en algunos estudios que una pequeña cantidad de metamizol puede atravesar la barrera hematoencefálica en cantidades limitadas, se ha encontrado concentraciones de metabolitos de metamizol en LCR y plasma después de una dosis oral única del medicamento. La solubilidad de los metabolitos de Metamizol puede explicar la transferencia variable de los metabolitos a LCR. La relación LCR/Plasma es mayor para los metabolitos MAA y AA, ya que presentan mayor lipofilia[5].
Metabolismo[editar]
El metamizol es un profármaco que se hidroliza rápidamente por un mecanismo no enzimático para formar 4-metilaminoantipirina (MAA) el principal metabolito activo. El MAA se metaboliza en el hígado por desmetilación y produce 4-aminoantipirina (AA); a su vez, el MAA por oxidación genera 4-formil amino antipirina (FAA); y finalmente la AA es acetilada por la N-acetiltransferasa para formar 4-metilaminoantipirina (AAA)[2].
El metabolismo en niños menores de 1 año presentan una menor actividad de CYP, por ende su metabolismo será lento, incluyendo la CYP2C19 importante para el metabolismo del metamizol, además se ha sugerido que el metabolismo ocurre más rápido en niños > 1 año que en adultos[6].
Excreción[editar]
Para la eliminación de los metabolitos del Metamizol es necesaria la transformación a glucurónidos, los cuales tienen depuración predominantemente renal. La eliminación del metamizol y sus metabolitos se considera básica o alcalina debido a la excreción predominante a través de la orina.
La vida media de los metabolitos activos es de 2,5-4 horas y aumenta con la edad[2]..
Se excreta más del 90 % de la dosis en la orina al cabo de 7 días en personas sin patologías. Para el metabolito activo 4-MAA, la vida media de eliminación después de una dosis única por vía oral es de 2,7 horas; para los demás metabolitos principales, la vida media de eliminación es de 3,7 a 11,2 horas[2].
En los niños eliminan los metabolitos más rápidamente que los adultos y en los adultos de edad avanzada, la vida media de eliminación de 4-MAA es significativamente superior.
En pacientes con insuficiencia hepática, las semividas de eliminación de 4-MAA y 4-FAA se triplicaron. En pacientes con la función renal alterada, se reduce la eliminación de algunos metabolitos (4-AcAA, 4- FAA). Por lo tanto, se deben ajustar las dosis elevadas en sujetos con la función hepática y renal alterada[2].
Farmacodinamia[editar]
Mecanismo de acción[editar]
El metamizol es un inhibidor de las enzimas ciclooxigenasas claves en las síntesis de prostaglandinas, principalmente, a partir del ácido araquidónico. El mecanismo responsable de los efectos aún no está muy descrito, pero se habla de que inhibe principalmente la COX 3 y en menor medida las enzimas COX 1 y COX 2[7]. Puede bloquear las vías dependientes de prostaglandinas como las independientes de prostaglandinas de la fiebre inducida, lo que sugiere que este profármaco tiene un perfil de acción antipirética diferente del de los AINES[7]. El mecanismo responsable del efecto espasmolítico del metamizol se asocia con la reducción del IP3 y la liberación inhibida del Ca+2 intracelular.
También se ha propuesto que el mecanismo de acción de este fármaco se da por la reducción de los estados de oxidación superiores de los enzimas COX-1 y COX-2 o al secuestro de peróxidos activadores[7].

Efectos farmacológicos[editar]
- Analgésico.
- Antipirético.
Interacciones[editar]
El metamizol puede inducir enzimas metabolizantes, como CYP2B6 y CYP3A4[8].
La administración conjunta de metamizol con bupropión, efavirenz, metadona, valproato, ciclosporina, tacrolimus o sertralina puede disminuir los niveles en sangre de estos fármacos con una posible disminución de la eficacia clínica. Por lo tanto, se requiere precaución si se administran metamizol y bupropión de forma concomitante; la respuesta clínica o los niveles del fármaco deberán controlarse según corresponda[8].
A continuación las interacciones farmacológicas más destacadas:
| Fármaco | Resultados de la interacción |
|---|---|
| Metotrexato y otros antineoplásicos | Farmacodinamia: La administración concomitante de metamizol con metotrexato u otros antineoplásicos puede aumentar la toxicidad sanguínea, particularmente en pacientes de edad avanzada. Por consiguiente, se debe evitar esta combinación. |
| Clorpromazina | Farmacodinamia: El uso concomitante de metamizol y clorpromazina puede provocar hipotermia grave. |
| Alcohol | Farmacodinamia: El metamizol junto con el alcohol puede potenciar los efectos tanto de éste, como del medicamento. |
| Ciclosporina | Farmacocinética: El metamizol puede causar una disminución de los niveles séricos de ciclosporina. Por lo tanto, estos deben controlarse si se administra metamizol de forma concomitante. |
| Ácido acetilsalicílico | Farmacodinamia: El metamizol puede reducir el efecto antiagregante plaquetario del ácido acetilsalicílico si se administra concomitantemente. Por consiguiente, el metamizol se debe usar con precaución en pacientes que están tomando dosis bajas de ácido acetilsalicílico como cardioprotector. |
| Pirazolonas | Farmacocinética: Las pirazolonas también pueden interaccionar con anticoagulantes orales, captopril, litio y triamterene. La eficacia de los antihipertensivos y diuréticos puede verse afectada por las pirazolonas. Se desconoce hasta qué punto estas interacciones están causadas por metamizol. |
Uso clínico[editar]
- Dolor; postraumático, post quirúrgico y oncológico.
- Dolor asociado a espasmos del músculo liso en la región gastrointestinal, biliar, tracto urinario inferior y riñones.
- Fiebre refractaria a otras medidas con vía oral.
Efectos adversos[editar]
Los efectos adversos que más se describen son: Reacciones inmunes graves como anafilaxia, asma, enfermedad del suero, vasculitis por hipersensibilidad, alveolitis, neumonitis, hepatitis y por último la agranulocitosis, que ha sido uno de los efectos adversos más temidos de este medicamento y por la cual se dejó de comercializar su uso en algunos países. En cuanto a la administración intravenosa lenta del Metamizol / Dipirona, los principales efectos adversos son:
Náuseas, vómito, irritación gástrica, xerostomía, astenia, exantemas e hipotensión.
| Sistema implicado | Grupo CIOSM | Tipo de reacción |
|---|---|---|
| Sistema inmune | Raros (>1/10000 y <1/1000) | 1 × 5.000 - anafilaxia[9]. |
| Sistema vascular | Muy raros < 1/10000 | 1.1/1000000 - Agranulocitosis[10].
1.6/1000000 - anemia aplásica[11]. |
Seguridad del paciente[editar]
La seguridad del paciente al que se le administra o consume Metamizol / dipirona es una disciplina que se encarga del registro de eventos no deseados, el análisis de estos y la prevención de los fallos de la atención prestada por parte del personal sanitario, en cuanto a este medicamento, se han analizado varias situaciones problema que van en contra de la seguridad del paciente, dentro de los principales se destaca la agranulocitosis.
Agranulocitosis fatal[editar]
La agranulocitosis fatal es una afección grave y potencialmente mortal, sobre todo en pacientes ancianos, que se desarrolla en un periodo de días a semanas y se define como una cantidad muy baja de células granulocíticas. Es una reacción adversa bastante rara del uso del metamizol o dipirona, de clasificación B o idiosincrática. La tasa de incidencia es de 1 en 5 millones de habitantes por año, siendo el 70% ocasionado por medicamentos.
Para ser más exactos, la incidencia de agranulocitosis fatal en casos de administración de metamizol, fue de 1.1 casos por un millón de personas expuestas por semana al tratamiento[10].
En la patogenia de la agranulocitosis se han descrito dos tipos, la de tipo alérgica o tipo I y la de tipo tóxico o tipo II, la primera se asocia al metamizol y se maneja una hipótesis, donde se expresa que el fármaco o uno de sus metabolitos activos se une por medio de un enlace irreversible a la membrana de los neutrófilos, llevando a que se formen autoanticuerpos o que las células T se vayan contra esta, obteniendo como resultado la agranulocitosis.[10]
También se ha relacionado este evento adverso con los polimorfismos rs5589176 y rs4427239, este último se relaciona con el gen SVEP1 que codifica para el factor de Von Willebrand factor tipo A, sushi, EGF y proteína 1 con dominio de pentraxina; lo anterior está relacionado directamente con la hematopoyesis.
Metamizol / Dipirona en dengue y chikunguña[editar]
Al comparar acetaminofén con dipirona en el tratamiento sintomático de la fiebre en el dengue con signos de alarma en pacientes pediátricos hospitalizados, se observaron cambios en los valores totales de glóbulos blancos y neutrófilos, sin un valor estadísticamente significativo , y con recuperación rápida de los valores al remitir la fiebre, sin provocar secuelas posteriores.
Se ha observado que el metamizol, o dipirona, no altera la función plaquetaria como los AINES o Aspirina. Se ha usado metamizol o dipirona en el tratamiento sintomático del Dengue y Chikunguña, sin que se haya demostrado un aumento de hemorragias o discrasias sanguíneas[12].
En Chikunguña, el metamizol se posiciona como un medicamento de primera línea para el tratamiento de las Artralgias que produce la patología. El esquema de medicación y uso consiste en apoyarse en una escala de dolor de 1 a 10; donde poco dolor es de 1-3, moderado 4-6 y severo 7-10. La dipirona se usa en todas las clasificaciones, cuando el dolor es poco, se administra solo cada 6 horas (Aunque, también se puede reemplazar por paracetamol). En dolor moderado se administra junto con paracetamol dejando 3 horas entre fármaco y fármaco. En dolor severo se suele administrar junto con un opioide como lo es el tramadol, codeína (cada 6 horas) u oxicodona (cada 12 horas). El esquema de tratamiento de altralgia para chikunguña en niños es el mismo que el ya mencionado, adecuando la dosis con respecto al peso y evitando el uso de oxicodona[12].
Metamizol / Dipirona en gastritis[editar]
En comparación con otros AINES como el acetaminofén o el diclofenaco tiene mejor tolerancia gástrica; aunque se ha descrito enfermedad ácido péptica o gastritis con dosis altas de Metamizol o dipirona. Se necesita dosis mucho más elevadas para producir las lesiones gástricas que se producen por el consumo de estos otros medicamentos[13].
Contraindicaciones[editar]
Contraindicada en casos de hipersensibilidad a las pirazolonas, insuficiencia renal o hepática, aguda o crónica, discrasias sanguíneas, úlcera duodenal activa, insuficiencia cardiaca. No debe administrarse en casos de porfiria hepática, deficiencia de deshidrogenasa de glucosa-6-fosfato, antecedentes de alergia a los analgésicos antiinflamatorios no esteroideos. La aplicación conjunta con neurolépticos puede dar lugar a hipotermia grave. No se dará por periodos prolongados y se evitará la administración parenteral. Se aconseja la valoración hematológica antes del tratamiento, y periódicamente durante el mismo. A fin de evitar el choque y la hipotensión, la aplicación intravenosa debe realizarse en forma lenta en un periodo no menor de 4 min.
Embarazo y lactancia:
El uso de dipirona durante el embarazo no ha demostrado que la exposición del feto aumente el riesgo de anomalías congénitas y otros eventos adversos durante el embarazo, sin embargo, se han reportado algunos casos de oligohidramnios y cierre precoz del ductus fetal, asociados a dipirona en embarazadas, durante el tercer trimestre[14].
Una sola dosis o una dosis puntual no es motivo para suspender la lactancia ya que la excreción en leche materna es en concentración moderada. No se han descrito efectos secundarios en lactantes de madres que lo toman[14].
Niños:
El Metamizol / la dipirona está contraindicada entre niños de 3 y 11 meses de edad por vía intravenosa o de menos de 5 kg de peso corporal. En neonatos y lactantes menores de 3 meses o de menos de 5 kg de peso, está contraindicado el metamizol, ya que no se dispone de experiencia sobre su utilización.
El uso de Migrinon® tabletas que se compone de 300 mg de metamizol, 30 mg de isometepteno y 30 mg de cafeína, se contraindica en niños menores de 12 años[15].
Sobredosis[editar]
La información sobre sus efectos es escasa, pero al parecer esta se produce principalmente en casa al ser administrada por vía oral, más frecuentemente en mujeres y en un número considerable de intentos de suicidio. Los resultados de un estudio hecho en el que sugieren que la sobredosis de dipirona suele causar una toxicidad leve. Las manifestaciones clínicas no son inmediatamente evidentes y se justifica un período de observación de 8 horas. El cuadro de intoxicación aguda por sobredosis de metamizol se asocia a la aparición de vértigo, dolor abdominal, taquicardia y somnolencia, pudiendo llegar a convulsiones, shock y coma, que se produce en raras ocasiones. El tratamiento debe incluir medidas sintomáticas y de apoyo[16].
Se puede considerar la descontaminación gastrointestinal (es decir, carbón activado) si se ingirieron 5 - 10 gr y si el paciente se presenta dentro de 1 h después de la exposición.
Dosis mayores de 10 g de una vez o en un corto espacio de tiempo pueden producir manifestaciones neurológicas como vértigos y alucinaciones[16].
Presentaciones[editar]
Dipirona, también conocida como Metamizol, Noramidopirina, Ácido Metanosulfónico o Novaminsulfonato. A continuación las presentaciones más comúnmente utilizadas según la vía de administración[15].
Simples:
Orales:
- Novalgina ® - Metamizol sódico (Dipirona) 500 mg tabletas.
- Dipirona (Metamizol sódico) EP 100% - Migrinon ® Tabletas recubiertas.
- Dipirona (Metamizol Sódico monohidrato) - Novalgina tabletas ®.
Inyectables:
- Dipirona magnésica 2g/5mL solución inyectable.
- Dipirona sódica 1 g solución inyectable.
- Novalgina ® – Dipirona 1 g/2mL solución inyectable.
- Lisalgil ® – Dipirona magnésica hexahidrato 2.0g/5mL ampollas.
- Dipirona (Metamizol Sódico monohidrato) - Novalgina ampollas ®.
Gotas:
- Dipirona (Metamizol sódico) Dipirona gotas.
Compuestas:
Orales:
- Espasmobil ® – n-butil bromuro de hioscina + dipirona, grageas.
Inyectables:
- Hioscina n-butil bromuro 20 mg + dipirona 2.5 g solución inyectable.
- Buscapina Compositum – Hioscina n-butil bromuro/dipirona sódica 0.02g/2.5g ampollas.
Gotas:
- Espasmobil® – n-butil bromuro de hioscina + dipirona gotas 15 mL.
- Dipirona (Metamizol sódico) Neosaldina® gotas.
Uso veterinario[editar]
El uso en animales es amplio. Se usa como analgésico y antipirético principalmente, es útil para el tratamiento sintomático de afecciones caracterizadas por dolores agudos y fiebre, de rápida acción. Se puede utilizar en bovinos, equinos, porcinos, ovinos, caprinos, caninos y gatos.
En investigaciones de uso veterinario, se ha supuesto una influencia en las vías de los sistemas opiogenos y cannabinoides activandolos, mientras inhibe la proteína de la COX 3. Se destaca que los efectos en caninos y felinos son similares a lo encontrado en humanos, de hecho, es común la utilización de Dipirona de uso humano en estos animales, ya que el costo es bajo y es ampliamente administrado para tratar dolor visceral como para bajar la fiebre[17].
Para especies animales como vacas, ovejas, cabras, caballos, cerdos y perros [mono preparados: Biovetalgin (Biowet Drwalew, Polonia), Injectio Pyralgini (Biowet Puławy, Polonia), Pyralgivet (Vet-Agro, Polonia), Vetalgin (Intervet International, Polonia); un preparado complejo que contiene metamizol sódico y butilbromuro de hioscina: Buscopan Compositum Vet (Boehringer Ingelheim Vetmedica, Alemania)]. El metamizol es uno de los seis analgésicos no opiáceos (aparte del metamizol, éstos son el carprofeno, la flunixina meglumina, el ketoprofeno y el ácido tol-fenámico) presentes en preparados registrados para el uso en ganado vacuno en Polonia.
En Canadá, el metamizol sólo está registrado para el uso en pequeños animales y caballos, mientras que en EE. UU. se ha prohibido el uso en animales destinados a la producción de alimentos[17].
Otros usos[editar]
Uso recreativo[editar]
No cuenta con un uso recreativo.
Controversias[editar]
Tradicionalmente, es considerado como un AINES, pero según algunos investigadores lo clasifican como un fármaco analgésico no opioide[17]. En cambio, otra parte, señala que es una pirazolona, familia que hace parte de los AINES[18].
No ha sido aprobado por la FDA, y aunque no está prohibida la comercialización en EEUU, no se ha expandido su mercado[19].
En otros países como Canadá, Australia, Reino Unido, Francia, Noruega y Suiza lo prohibieron o retiraron del mercado tras la relación que existe entre Metamizol y casos de agranulocitosis[19].
Por sus denominaciones parecidas con respecto al DCI, el metamizol se suele confundir con el metimazol, este último es un medicamento usado para tratar el hipertiroidismo.
Se ha encontrado que el metamizol está involucrado en errores de medicación por su nombre, en las 3 etapas (prescripción, transcripción y administración) se destacó por encima de la media con mayor prevalencia de error[20].
En caso de equivocación y consumo de metimazol por varios días, puede provocar una disminución de niveles de T3 y T4, presentándose como un hipotiroidismo. Además de estar expuesto a los efectos adversos como son:
- Común: Malestar estomacal.
- Menos comunes: Sarpullido, picazón, emesis, inflamación, mareos, somnolencias, disminución de plaquetas y leucocitos.
Además debemos tener en cuenta que algunas investigaciones también señalan al metimazol de causar agranulocitosis[21].
Se han presentado algunas discusiones en la comunidad científica acerca de cómo los investigadores de Estados Unidos se refieren al metamizol como “Mexican Aspirin” <Traducido: Aspirina Mexicana>, dicha denominación algunos la consideran despectiva. Los investigadores estadounidenses dicen que usan este término, ya que este es el que usa el paciente y se respaldan en que es común en pacientes que viajan a ese país[22].
Incidencia ambiental[editar]
Hoy en día, la presencia de productos farmacéuticos y sus metabolitos en el medio acuático es un problema emergente y reconocido en todo el mundo.
De hecho, muchos estudios realizados en diferentes países confirman la aparición de productos farmacéuticos en las aguas superficiales, en concentraciones que pueden incluso alcanzar el rango de 1 µg/L(Halling-Sørensen et al., 1998; Heberer, 2002; Jones et al., 2002; Bound and Voulvoulis, 2006).
La ruta principal de la introducción de estos fármacos y sus metabolitos en el medio ambiente es el alcantarillado convencional.
En las plantas de tratamiento de aguas, en muchos casos, la concentración de los productos farmacéuticos se redujo en el proceso de la degradación microbiana o adsorción en lodos activos, pero no se produce su completa eliminación.
La descarga continua de productos farmacéuticos en el medio ambiente ha provocado una exposición continuada de los organismos acuáticos a estos compuestos o a sus metabolitos activos.
Entre los fármacos más comunes detectados en el medio ambiente están los analgésicos. Según Sanderson et al. (2004) más de 500 toneladas se consumieron en Alemania en 1997. Entre ellos el metamizol.
Aunque su uso ha sido prohibido en algunos países (EE. UU., Reino Unido), debido a su asociación con enfermedades como la agranulocitosis, en Alemania, Italia y España, sigue siendo uno de los fármacos más consumidos.
Se ha evidenciado la presencia de los metabolitos del metamizol (también llamado dipirona) en diferentes efluentes de aguas residuales y aguas superficiales, lo que evidencia el alto consumo de este medicamento, sobre todo en su uso clínico (Feldmann et al., 2007).
Disponibilidad de metamizol en el mundo[editar]
Disponibilidad y distribución a nivel mundial del Metamizol.
El metamizol no se encuentra disponible en países como Canadá, Estados Unidos, sin embargo en otras partes del mundo como, Argentina, Uruguay, México, El Salvador, Brasil, Rusia, Chile, Turquía, Macedonia del Norte, Bulgaria, Rumanía, Israel y ciertos países en desarrollo, el metamizol se halla disponible libremente y sigue siendo una de los medicamentos analgésicos más populares, desempeñando un papel importante en la automedicación. Por otra parte, en otros países como España, el metamizol está disponible únicamente con receta médica y el acceso a extranjeros está restringido[23].

Nombres de marcas de presentación del metamizol[editar]
También está disponible como medicamento genérico bajo otras denominaciones.[3]
Véase también[editar]
Referencias[editar]
- ↑ a b Jage, J.; Laufenberg-Feldmann, R.; Heid, F. (2008). «[Drugs for postoperative analgesia: routine and new aspects. Part 1: non-opioids]». Der Anaesthesist 57 (4): 382-390. ISSN 0003-2417. PMID 18351305. doi:10.1007/s00101-008-1326-x. Consultado el 18 de mayo de 2017.
- ↑ a b c d e f g h i j k Rudin, Deborah; Lanzilotto, Angelo; Bachmann, Fabio; Housecroft, Catherine E.; Constable, Edwin C.; Drewe, Jürgen; Haschke, Manuel; Krähenbühl, Stephan (1 de mayo de 2019). «Non-immunological toxicological mechanisms of metamizole-associated neutropenia in HL60 cells». Biochemical Pharmacology (en inglés) 163: 345-356. ISSN 0006-2952. doi:10.1016/j.bcp.2019.01.011. Consultado el 19 de julio de 2023.
- ↑ a b «Metamizole». Drugs.com (en inglés). Consultado el 18 de mayo de 2017.
- ↑ a b Kötter, Thomas; Costa, Bruno R. da; Fässler, Margrit; Blozik, Eva; Linde, Klaus; Jüni, Peter; Reichenbach, Stephan; Scherer, Martin (13 de abril de 2015). «Metamizole-Associated Adverse Events: A Systematic Review and Meta-Analysis». PLOS ONE (en inglés) 10 (4): e0122918. ISSN 1932-6203. PMC 4405027. PMID 25875821. doi:10.1371/journal.pone.0122918. Consultado el 19 de julio de 2023.
- ↑ Cohen, O.; Zylber-Katz, E.; Caraco, Y.; Granit, L.; Levy, M. (1 de octubre de 1998). «Cerebrospinal fluid and plasma concentrations of dipyrone metabolites after a single oral dose of dipyrone». European Journal of Clinical Pharmacology (en inglés) 54 (7): 549-553. ISSN 1432-1041. doi:10.1007/s002280050511. Consultado el 19 de julio de 2023.
- ↑ Ruiz-Argüelles, Guillermo J.; Alarcon-Segovia, Donato; Hargis, Jeffrey B.; Redmond, John; Wright, Daniel G. (1990-06). «Letter to the editor: “Mexican aspirin”—a derogatory term». American Journal of Hematology (en inglés) 34 (2): 159-160. doi:10.1002/ajh.2830340216. Consultado el 19 de julio de 2023.
- ↑ a b c Cascorbi, Ingolf (2021-06). «The Uncertainties of Metamizole Use». Clinical Pharmacology & Therapeutics (en inglés) 109 (6): 1373-1375. ISSN 0009-9236. doi:10.1002/cpt.2258. Consultado el 19 de julio de 2023.
- ↑ a b Nikolova, Irina; Tencheva, Jasmina; Voinikov, Julian; Petkova, Valentina; Benbasat, Niko; Danchev, Nikolai (2012-01). «Metamizole: A Review Profile of a Well-Known “Forgotten” Drug. Part I: Pharmaceutical and Nonclinical Profile». Biotechnology & Biotechnological Equipment (en inglés) 26 (6): 3329-3337. ISSN 1310-2818. doi:10.5504/BBEQ.2012.0089. Consultado el 19 de julio de 2023.
- ↑ Machado-Alba, Jorge Enrique; Urbano-Garzón, Sivia Fernanda; Gallo-Gómez, Yeinson Nabor; Zuluaica, Sergio; Henao, Yuly; Parrado-Fajardo, Ilsa Yadira (1 de enero de 2017). «Reacción de anafilaxia grave por dipirona sin antecedente de hipersensibilidad. Informe de caso». Revista Colombiana de Anestesiología 45: 8-11. ISSN 0120-3347. doi:10.1016/j.rca.2015.11.010. Consultado el 19 de julio de 2023.
- ↑ a b c Lampl, C.; Likar, R. (1 de diciembre de 2014). «Metamizol: Wirkmechanismen, Interaktionen und Agranulozytoserisiko». Der Schmerz (en alemán) 28 (6): 584-590. ISSN 1432-2129. doi:10.1007/s00482-014-1490-7. Consultado el 19 de julio de 2023.
- ↑ Buitrago-González, Tatiana Patricia; Calderón-Ospina, Carlos Alberto; Vallejos-Narváez, Álvaro (30 de junio de 2014). «Dipirona: ¿Beneficios subestimados o riesgos sobredimensionados? Revisión de la literatura». Revista Colombiana de Ciencias Químico-Farmacéuticas 43 (1): 173-195. ISSN 1909-6356. doi:10.15446/rcciquifa.v43n1.45472. Consultado el 19 de julio de 2023.
- ↑ a b Brito, Carlos Alexandre Antunes de; Sohsten, Ana Karla Arraes von; Leitão, Clezio Cordeiro de Sá; Brito, Rita de Cássia Coelho Moraes de; Valadares, Lilian David De Azevedo; Fonte, Caroline Araújo Magnata da; Mesquita, Zelina Barbosa de; Cunha, Rivaldo Venâncio et al. (2016-Nov-Dec). «Pharmacologic management of pain in patients with Chikungunya: a guideline». Revista da Sociedade Brasileira de Medicina Tropical (en inglés) 49: 668-679. ISSN 0037-8682. doi:10.1590/0037-8682-0279-2016. Consultado el 19 de julio de 2023.
- ↑ Sánchez, Susana; Martín, M. José; Ortiz, Pablo; Motilva, Virginia; Lastra, Catalina Alarcón De La (1 de junio de 2002). «Effects of Dipyrone on Inflammatory Infiltration and Oxidative Metabolism in Gastric Mucosa: Comparison with Acetaminophen and Diclofenac». Digestive Diseases and Sciences (en inglés) 47 (6): 1389-1398. ISSN 1573-2568. doi:10.1023/A:1015395103160. Consultado el 19 de julio de 2023.
- ↑ a b Noël, E. (1997-11). «Treatment of calcific tendinitis and adhesive capsulitis of the shoulder». Revue Du Rhumatisme (English Ed.) 64 (11): 619-628. ISSN 1169-8446. PMID 9413886. Consultado el 19 de julio de 2023.
- ↑ a b «Sistema de Tramites en Linea - Consultas Publicas.».
- ↑ a b Bentur, Yedidia; Cohen, Omri (2004-01). «Dipyrone Overdose». Journal of Toxicology: Clinical Toxicology (en inglés) 42 (3): 261-265. ISSN 0731-3810. doi:10.1081/CLT-120037425. Consultado el 19 de julio de 2023.
- ↑ a b c Jasiecka, A.; Maślanka, T.; Jaroszewski, J. J. (2014). «Pharmacological characteristics of metamizole». Polish Journal of Veterinary Sciences; 2014; No 1. ISSN 1505-1773. doi:10.2478/pjvs-2014-0030. Consultado el 19 de julio de 2023.
- ↑ Ariza, Adriana; García-Martín, Elena; Salas, María; Montañez, María I.; Mayorga, Cristobalina; Blanca-Lopez, Natalia; Andreu, Inmaculada; Perkins, James et al. (31 de marzo de 2016). «Pyrazolones metabolites are relevant for identifying selective anaphylaxis to metamizole». Scientific Reports (en inglés) 6 (1). ISSN 2045-2322. PMC 4814906. PMID 27030298. doi:10.1038/srep23845. Consultado el 19 de julio de 2023.
- ↑ a b Carvalho, Rita; Henriques, Célia; Fernandes, Marco; Gouveia, Cláudio; Gama, Catarina (31 de enero de 2023). «A Case Report on Metamizole-Induced Agranulocytosis: Is the Benefit Worth the Risk?». Cureus (en inglés). ISSN 2168-8184. PMC 9981226. PMID 36874711. doi:10.7759/cureus.34467. Consultado el 19 de julio de 2023.
- ↑ Tseng, Hsiang-Yi; Wen, Chen-Fan; Lee, Ya-Lun; Jeng, Kee-Ching; Chen, Pei-Liang (2018-03). «Dispensing errors from look-alike drug trade names». European Journal of Hospital Pharmacy (en inglés) 25 (2): 96-99. ISSN 2047-9956. PMC 6452333. PMID 31156995. doi:10.1136/ejhpharm-2016-001019. Consultado el 19 de julio de 2023.
- ↑ Andersohn, Frank; Konzen, Christine; Garbe, Edeltraut (1 de mayo de 2007). «Systematic Review: Agranulocytosis Induced by Nonchemotherapy Drugs». Annals of Internal Medicine (en inglés) 146 (9): 657. ISSN 0003-4819. doi:10.7326/0003-4819-146-9-200705010-00009. Consultado el 19 de julio de 2023.
- ↑ Ruiz-Argüelles, Guillermo J.; Alarcon-Segovia, Donato; Hargis, Jeffrey B.; Redmond, John; Wright, Daniel G. (1990-06). «Letter to the editor: “Mexican aspirin”—a derogatory term». American Journal of Hematology (en inglés) 34 (2): 159-160. doi:10.1002/ajh.2830340216. Consultado el 19 de julio de 2023.
- ↑ Kim, J.; Mauri, F.; Galli, G. (15 de julio de 1995). «Total-energy global optimizations using nonorthogonal localized orbitals». Physical Review. B, Condensed Matter 52 (3): 1640-1648. ISSN 0163-1829. PMID 9981226. doi:10.1103/physrevb.52.1640. Consultado el 19 de julio de 2023.
Enlaces externos[editar]
- Medina , J ; Sánchez-Enjamio , M ; Toranzo , C ; Riobo , M I ; Rodríguez-Valdés , C. Administración accidental de metamizol por vía epidural. Revista Soc Esp Dolor 11 (2004);4, 238-240 -España- Archivado el 17 de abril de 2021 en Wayback Machine.
- Bueno T, A.; Izquierdo, F.; Urieta Solna, A. Agranulocitocis por metamizol: a propósito de un caso, V Reunión (2001) SED, Granada, 2001 -España-
- Prospecto Nolotil cápsulas- Metamizol magnésico -España-
