Francisella tularensis
| Francisella tularensis | ||
|---|---|---|
 Colonias de F. tularensis en agar chocolate. | ||
| Taxonomía | ||
| Dominio: | Bacteria | |
| Filo: | Pseudomonadota | |
| Clase: | Gammaproteobacteria | |
| Orden: | Thiotrichales | |
| Familia: | Francisellaceae | |
| Género: | Francisella | |
| Especie: |
F. tularensis McCoy and Chapin 1912 Dorofe'ev 1947 | |
Francisella tularensis es una bacteria facultativa intracelular. Tiene forma de bastoncillo pleomórfico, gramnegativo, pequeño: de 0.2 μm de ancho por 0.2 a 0.7 μm de largo. Rara vez se encuentra en frotis o en tejido, y da origen a la enfermedad llamada tularemia, también conocida como fiebre del conejo.
Origen[editar]
El género Francisella recibió este nombre en honor a Edward Francis, nominado al premio Nobel, quien demostró que el microorganismo ocasiona una enfermedad similar a la peste en los roedores y también es la causa de la fiebre de la mosca del venado. Como los primeros casos de enfermedad por este microorganismo en humanos ocurrieron en el condado de Tulare (California), se dio a la enfermedad el nombre de tularemia y se le llamó al microorganismo Francisella tularensis. Es la única especie de Francisella que causa enfermedad en humanos. F. tularensis biogrupo palearctica (llamada también "holarctica" o "de tipo B") se aísla ocasionalmente en los Estados Unidos y es el principal agente de tularemia en Europa.
Estructura y cultivo[editar]
Los cultivos de F. tularensis se dividen en tres biogrupos: tularensis, palearctica y novicida. La tuleremia aguda transmitida por artrópodos y otros animales se debe a microorganismos del biogrupo tularensis (llamado también biogrupo A de Jellison), y la enfermedad leve transmitida por el agua es ocasionada por el biogrupo palearctica (biogrupo B de Jellison); los microorganismos del grupo novicida causan con poca frecuencia enfermedad en humanos y solo se observan casos en niños con enfermedad crónica granulomatosa[1] y en individuos que estuvieron a punto de ahogarse.
Es peligroso realizar cultivos de Francisella, porque presenta una dosis de infección (ID, del inglés "infection dose") de alrededor de 50 ejemplares, y es capaz de penetrar el cuerpo a través de las superficies mucosas (incluso de la conjuntiva) y por abrasiones en la piel. Por tanto, cuando se sospecha que la muestra contiene Francisella, solo debe manejarse con una campana certificada para biorriesgos.
Francisella se cultiva en medios que contengan cisteína [2] o cistina. El agar de color chocolate convencional se suplementa con un aditivo que contenga cisteína para acondicionarlo para el cultivo. Otra opción es cultivar los microorganismos sobre agar con sangre y cisteína o sobre el agar con carbón vegetal y extracto de levadura (BCYE, del inglés "buffered charcoal yeast extract") que se emplea para cultivar otras bacterias gramnegativas, especialmente Legionella pneumophila y Haemophilus influenzae. Algunas cepas de F. tularensis fermentan el glicerol, y todas las cepas fermentan la glucosa. Los microorganismos carecen de motilidad, son oxidasa-negativos y ureasa-negativos, no producen H2S sobre agar de hierro y azúcar triple (TSI) y no reducen los nitratos. Se emplean pruebas de aglutinación con antisueros específicos para confirmar e identificar los cultivos de F. tularensis.
Patogenicidad[editar]
Este microorganismo tiene un lipopolisacárido, pero las pruebas con lisis de extracto de sangre de Limulus polyphemus demuestran que tienen poca actividad endotóxica. F. tularensis presenta una cápsula, pero no se cree que la resistencia a la fagocitosis desempeñe una función importante en la tularemia. Más bien los microorganismos Francisella deben gran parte de su patogenicidad a su capacidad para sobrevivir dentro de macrófagos no estimulados. Los macrófagos fagocitan con facilidad los microorganismos, pero estos resisten la muerte frente a los radicales derivados del oxígeno. Es probable que su resistencia a la muerte intracelular se deba a una actividad externa de superóxido dismutasa. Una vez que los macrófagos se activan, los microorganismos mueren a causa del óxido nitroso intraleucocitario.
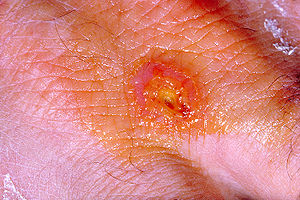
Una respuesta neutrofílica local contrarresta la infección por F. tularensis en su etapa inicial, pero no logra contener su progreso. La respuesta neutrofílica forma una úlcera cutánea localizada que después se transforma en una lesión cicatrizal cuando los neutrófilos son reemplazados por macrófagos.
Más adelante, los microorganismos se diseminan por sitios distales, y allí forman granulomas. Los microorganismos tienden a acumularse en el tejido linfoide, y los pacientes muestran esplenomegalia y bubas. La tularemia puede confundirse con la peste cuando se observan bubas. La infección por este biogrupo se obtiene por 4 vías principales: al retirar, ingerir o manipular la piel de un animal infectado por picadura de un mosquito, de una garrapata o de una mosca de venado infectado, al consumir carne mal cocinada de un animal enfermo y al manejar fómites contaminados. El microorganismo es tan contagioso que la tularemia se adquiere con facilidad por contacto con una cantidad diminuta de material contaminado, por ejemplo una sola gota de sangre procedente de un animal infectado puede iniciar la infección en animales si entra en contacto con la conjuntiva, la mucosa oral, algún corte o alguna abrasión. F. tularensis se transmite en forma transovárica en las garrapatas, pero se cree que la transmisión por mosca de venado y por mosquitos es de tipo mecánico y ocurre cuando el insecto se alimenta de un animal infectado y de inmediato pica a una persona. Se aisló F. tularensis en diversas garrapatas, incluso en Amblyomma[3], Dermacentor e Ixodes. El biogrupo palearctica ocasiona una forma leve de tularemia que diseminan mamíferos acuáticos como los castores y la rata almizclera. Por lo general, los humanos se infectan cuando beben agua contaminada con heces de animales infectados. Los hombres se afectan con mayor frecuencia que las mujeres, sobre todo porque la enfermedad se relaciona con el consumo y el manejo de animales salvajes.
Pruebas diagnósticas de laboratorio[editar]
En general, el frotis y el cultivo no contribuyen, y el diagnóstico se basa en estudios serológicos. Las muestras pares de suero obtenidas con dos semanas de separación pueden manifestar un aumento del título de aglutación. Un solo título sérico de 1 : 160 es francamente sugerente si los antecedentes y los datos físicos son compatibles con el diagnóstico. Como los anticuerpos reactivos en la prueba de aglutinación de la tularemia reaccionan también en la prueba de la brucelosis, deben efectuarse ambas pruebas con los sueros positivos; el título, en el caso de la enfermedad que afecta al paciente, suele ser cuatro veces mayor que el de la otra enfermedad. La prueba cutánea (es limitada la disponibilidad del antígeno) suele producir una reacción de tipo tuberculínico durante la primera semana de la enfermedad, a menudo, antes de que se incremente el título de aglutación.
Tratamiento[editar]
La terapéutica con estreptomicina o con gentamicina produce una mejoría rápida casi uniforme. La tetraciclina puede tener la misma eficacia, pero las recaídas son más frecuentes. La ceftriaxona no es eficaz.
Vacuna[editar]
Se cuenta con una vacuna contra la infección por F. tularensis, y se administra mediante punciones cutáneas múltiples (escarificacion); aunque no es por completo protectora, brinda inmunidad parcial. Esta vacuna, la vacuna oral contra la tifoidea y la de Bacillus Calmette-Guérin(BCG) contra las tuberculosis son las únicas de bacterias vivas atenuadas disponibles en los Estados Unidos.
Prevención y control[editar]
Menos a menudo, el origen se encuentra en el agua, en alimentos contaminados o en el contacto con un perro o un gato que ha capturado un animal salvaje infectado. La evitación es la clave de la prevención. No es posible controlar la enfermedad infecciosa en los animales salvajes.
Referencias[editar]
.Brooks, F. G. Butel, J. S.; Jawetz, E. Melnick, J. L.; Ornston, L. N.; Alderberg, E. A. (1996). MICROBIOLOGIA MÉDICA de Jawetz, Melnick y Adelberg. 15ª Ed. Manual Moderno. México.
.Stuart Walker, T. 1998. Microbiología. Ed. McGraw-Hill Interamericana.
Enlaces externos[editar]
 Wikimedia Commons alberga una categoría multimedia sobre Francisella tularensis.
Wikimedia Commons alberga una categoría multimedia sobre Francisella tularensis. Wikispecies tiene un artículo sobre Francisella tularensis.
Wikispecies tiene un artículo sobre Francisella tularensis.
