Chikunguña
| Chikunguña | ||
|---|---|---|
 Erupción causada por chikunguña | ||
| Especialidad | infectología | |
| Síntomas | Fiebre, dolor en las articulaciones | |
| Diagnóstico | Análisis de sangre para ARN viral o anticuerpos | |
| Diagnóstico diferencial | Dengue, zika[1] | |
| Prevención | Control de mosquitos, prevención de picaduras, vacuna contra el chikunguña. | |
| Sinónimos | ||
| ||

La chikunguña o chicunguña[2] (del makonde, chikungunya), también llamada artritis epidémica chikunguña o fiebre de chikunguña, es una enfermedad producida por el virus de tipo alfavirus del mismo nombre, que se transmite a las personas mediante la picadura de los mosquitos portadores del género Aedes,[3] tanto A. aegypti como A. albopictus.[4]
El virus chikunguña (CHIK) se transmite de manera similar al que produce la fiebre del dengue y causa una enfermedad con una fase febril aguda que dura de dos a cinco días, seguida de un período de dolores en las articulaciones de las extremidades; este dolor puede persistir semanas, meses o incluso durante años en un porcentaje que puede rondar el 12 % de los casos.[5][6]
La mejor forma de prevención es el control general del mosquito; además, evitar las picaduras de mosquitos infectados.[7] Hasta la fecha no hay un tratamiento específico, pero existen medicamentos que se pueden usar para reducir los síntomas.[7] El reposo y la ingesta de líquidos también pueden ser útiles.[8]
La enfermedad puede aparecer solo una vez. Después se desarrollan anticuerpos que se encargarán de proteger a las personas enfermas y, de acuerdo con evidencias disponibles hasta el momento, la inmunidad sería de por vida.[9]
Etimología
[editar]El vocablo chikunguña es de origen makonde y significa ‘enfermedad del hombre retorcido’, debido al fuerte dolor articular que provoca la enfermedad.
- Confusión lingüística
De acuerdo con la publicación inicial de W. H. R. Lumsden en 1955 acerca de la enfermedad,[10] el término chikunguña significa ‘secarse’, 'encorvar' o ‘retorcerse’, y deriva de la raíz verbal kunguniala del makonde, una lengua bantú del sur de Tanzania y del norte del Mozambique. Autores posteriores a Robinson, pasando por alto las referencias al makonde, afirmaron que la palabra procedía del suajili, lengua franca de la región (e idioma oficial en Tanzania). Este error de atribución se fue repitiendo a lo largo de los sucesivas reimpresiones documentales. El error de ortografía «chickengunya» generó la traducción «pollo de Gunya» o «pollo de Gunaya» (a partir del inglés chicken, "pollo", y de la suposición de que gunya es una región geográfica en África o Asia), de donde surgió también «fiebre del pollo de Guinea» (a partir de la suposición de que Gunya podría ser el nombre con que los guineanos llaman a su país).[cita requerida]
Epidemiología
[editar]
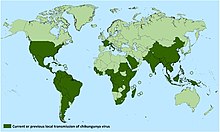
Este virus se detectó por primera vez en Tanzania en 1952,[11] y fue descrito por W. H. R. Lumsden, uno de los colaboradores del equipo del epidemiólogo Marion Robinson en 1955.[12] El virus de la chikunguña se relaciona estrechamente con el virus o’nyong’nyong.
Vector de transmisión
[editar]

Los mosquitos Aedes aegypti y Aedes albopictus obtienen el virus ingiriendo sangre de una persona infectada. No se sabe si el mosquito es inmediatamente contagioso o si existe una fase de evolución en su cuerpo, por ejemplo, para transmitir el agente infeccioso del tubo digestivo del insecto a sus glándulas salivales (véase malaria). El virus se encuentra en especies animales salvajes, como cierta clase de monos, y también en animales domésticos.
Se transmite a través de la picadura de los mosquitos Aedes aegypti y el Aedes albopictus. No se transmite de persona en persona, el virus necesita un vector «un medio de transporte», que es el mosquito.
Cuadro clínico
[editar]Los síntomas se parecen a una crisis de paludismo o de dengue aunque la fiebre de chikunguña no tiene nada que ver con estas enfermedades. La enfermedad empieza con una fuerte fiebre, a veces superior a los 40 °C, que dura tres días. A esta fiebre le sigue un eritema y, durante cinco días, agujetas muy dolorosas en las articulaciones. Estos dolores articulares pueden permanecer o reaparecer hasta varios meses después de la primera crisis.
Debe sospecharse por el cuadro clínico antes mostrado, y el contexto epidemiológico de cada paciente que presente la sintomatología anteriormente descrita así como otros factores desencadenantes del virus, como contacto con infectados, viajes a zonas que hayan declarado la epidemia, viajes a zonas endémicas, el contacto directo con contagiados, hemotransfusiones, entre otros. El diagnóstico certero se debe hacer por hemoaglutinación indirecta o con una prueba ELISA.
El período de incubación del virus de la chikunguña varía entre uno y doce días, pero más típico entre tres y siete días. La enfermedad puede ser asintomática, pero por lo general, entre el 72 % y el 97 % de los infectados, desarrollan síntomas. Los síntomas característicos incluyen un inicio súbito de fiebre alta, dolor en articulaciones y eflorescencia. Otros síntomas podrían presentarse, como dolor de cabeza, fatiga, problemas digestivos y conjuntivitis.
Información obtenida durante recientes epidemias sugieren que la fiebre de la chikunguña podrían resultar en una fase crónica de enfermedad aguda. Dentro de la fase aguda, dos etapas se han identificado: una etapa viral durante los primeros cinco a siete días, durante los cuales podría presentarse la viremia, seguido de una etapa de convalecencia de aproximadamente diez días de duración, en los cuales los síntomas empeoran y el virus no puede detectarse en la sangre. Usualmente, la enfermedad empieza con una fiebre alta repentina con duración entre tres a siete días, pero podría llegar a durar diez días. La fiebre se presenta por encima de 39 °C (102 °F) y algunas veces alcanzando 40 °C (104 °F) y podría ser bifásico (Una enfermedad bifásica es una enfermedad que tiene dos fases distintas) —durando un par de días, cortándose, y luego regresando. La fiebre se produce con el inicio de la viremia, el nivel de virus en la sangre se correlaciona con la intensidad de los síntomas en la fase aguda. Cuando la «inmunoglobulina M» y los anticuerpos que, como respuesta a la exposición inicial a un antígeno, aparecen en la sangre, la viremia empieza a disminuir. No obstante, el dolor de cabeza, insomnio y un extremo grado de cansancio continúan, usualmente entre cinco y siete días.
Después de la fiebre, se presenta un fuerte dolor de articulaciones o rigidez; usualmente dura semanas o meses pero puede durar incluso años. El dolor de articulaciones puede ser debilitante, resultando a menudo en casi una inmovilidad total de las articulaciones afectadas. El dolor en articulaciones ha sido reportado en ocurrir entre el 87 % y 98 % de los casos, y casi siempre se presenta en más de una articulación, aunque la inflamación articular es poco común. Usualmente las articulaciones afectadas están ubicadas en ambos brazos y piernas, y son afectadas simétricamente. Las articulaciones que han sufrido alguna otra enfermedad, como la artritis, son más propensas a ser afectadas nuevamente. El dolor se produce con mayor frecuencia en articulaciones periféricas, o que son las más usadas, como podrían ser las muñecas, tobillos, articulaciones en manos y pies, así otras articulaciones mayores como hombros, codos y rodillas. El dolor también puede presentarse en músculos y ligamentos.
El Rash ocurre en el 40 % y 50 % de los casos, generalmente como una erupción maculopapular (Una erupción maculopapular es un tipo de erupción cutánea caracterizada por una zona roja plana en la piel que se cubre con pequeñas protuberancias confluentes. Solo puede aparecer de color rojo en las personas de piel más clara) que ocurre entre dos y cinco días después del inicio de los síntomas. Pueden presentarse síntomas digestivos, incluyendo dolor abdominal, náuseas, vómito o diarrea. En más de la mitad de los casos los síntomas se limitan a fatiga significativa y dolor. Con poca frecuencia, puede producirse inflamación de los ojos como iridociclitis, o uveítis, y pueden producirse lesiones en la retina.
En raras ocasiones, trastornos neurológicos han sido reportados en asociación con el virus de la chikunguña como síndrome de Guillain-Barré, parálisis, meningoencefalitis, parálisis flácida y neuropatía. Al contrario del dengue, la fiebre de la chikunguña, muy raras veces causa complicaciones hemorrágicas. Los síntomas de sangrado deben conducir a la consideración de diagnósticos alternativos o coinfección con el dengue o la coexistencia de hepatopatía congestiva.
Evolución
[editar]La enfermedad se autolimita en la mayoría de los casos, y presenta una mortalidad del 0,4 % en menores de un año. También aumenta en personas mayores con patologías concomitantes. La incubación de la enfermedad en el humano dura de cuatro a siete días. La transmisión directa entre humanos no está demostrada. Sin embargo, la transmisión de la madre al feto en el interior del útero podría existir. La fiebre de chikunguña podría provocar lesiones neurológicas graves y hasta letales en el feto.
Secuelas
[editar]Según un estudio publicado en la revista Seminars in Arthritis and Rheumatism, entre el 10 % y 12 % de las personas que desarrollan la fase aguda de la enfermedad pueden presentar secuelas articulares; entre ellas, artritis crónica.[13][14]
Complicaciones
[editar]Observaciones durante las epidemias recientes han sugerido que la chikunguña puede causar síntomas a largo plazo después de la infección aguda. Esta condición se ha denominado artralgia crónica inducida por el virus de chikunguña. Los síntomas a largo plazo no son una observación completamente nueva; se observó artritis a largo plazo después de un brote en 1979.
Predictores comunes de síntomas prolongados a edad avanzada son las enfermedades reumatológicas posteriores. Durante el brote de Reunión en 2006, más del 50 % de los sujetos mayores de 45 años reportó dolor musculoesquelético a largo plazo con un máximo del 60 % de las personas que informaron dolor en las articulaciones prolongados tres años después de la infección inicial. Un estudio de casos importados de Francia informó que el 59 % de la gente todavía sufría de artralgia dos años después de la infección aguda. A raíz de una epidemia local de chikunguña en Italia, el 66 % de las personas informó dolores musculares, dolores en las articulaciones, o astenia un año después de la infección inicial.
Actualmente, la causa de estos síntomas crónicos no es totalmente conocida. Marcadores de enfermedad autoinmune o reumatoide no se han encontrado en personas que reportaron síntomas crónicos. Sin embargo, hay evidencia en pruebas en seres humanos y animales que sugieren la chikunguña puede ser capaz de establecer infecciones crónicas en el huésped. El antígeno vírico se detectó en una biopsia de músculo de una persona que sufre un episodio recurrente de la enfermedad tres meses después de la aparición inicial. Además, el antígeno viral y el virus ARN se encontraron en los macrófagos en la articulación sinovial de una persona que experimentó una recaída de la enfermedad músculo-esquelética dieciocho meses después de la infección inicial. Muchas pruebas animales sugieren que el virus de la chikunguña puede establecer infecciones persistentes. En un modelo de ratón, el virus ARN se detectó específicamente en el tejido asociado a la articulación, al menos dieciséis semanas después de la inoculación, y se asoció con sinovitis (inflamación de la membrana sinovial) crónica. Del mismo modo, otro estudio informó la detección de un gen reportero viral en tejido de las articulaciones de los ratones durante semanas después de la inoculación. En un modelo de primate no humano, el virus chikunguña se encontró persistente en el bazo durante al menos seis semanas.
Diagnóstico diferencial
[editar]Se puede dar un diagnóstico diferencial entre dengue y la fiebre del Zika.[15]
Vacuna y tratamiento
[editar]Existe una vacuna contra el chikunguña, la cual fue aprobada por la FDA en noviembre de 2023 (llamada Ixchiq o VLA1553), la vacuna fue hecha por valneva, pero no se conoce cura para el chikunguña. Únicamente pueden tratarse los síntomas; entre ellos, el dolor articular y la fiebre.
Prevención
[editar]La principal medida de prevención es la eliminación de los criaderos de los mosquitos vectores: Aedes aegypti y Aedes albopictus. De esta manera se previenen además las otras enfermedades transmitidas por estas especies. Es decir, se impone eliminar todo estancamiento de aguas, tanto natural como artificial. La responsabilidad obviamente compete a las comunidades, pero también a particulares.[9]
En casos de brotes, se precisa incrementar la prevención, evitándose la picadura de los mosquitos transmisores mediante puesta en práctica de controles ambientales PEMDS. Los repelentes son de utilidad, respetando las instrucciones de uso, sobre todo, los que contengan NNDB, DEET o permetrina. Se recomienda que en las zonas con climas templados o cálidos se vistan prendas que cubran la mayor parte de las superficies expuestas a picaduras, e instalar los toldillos u otra clase de protectores que tengan cómo prevenir el acceso de los mosquitos desde ventanas y puertas, además del uso de mosquiteros, tratados o no con insecticidas. En todo caso, es necesario eliminar charcos y aguas estancadas, ya que son caldo de cultivo para la reproducción de los mosquitos.
En México
[editar]Según el Centro Nacional de Programas Preventivos y Control de Enfermedades (Cenaprece), la Secretaría de Salud de México estuvo utilizando insecticidas que resultaron ineficaces contra el mosquito del dengue y la chikunguña. Un análisis reveló que el mosquito es resistente a los piretroides, y en 2015, comenzó a usar organofosforados y carbamatos, que dieron mejores resultados en Guerrero, Chiapas, Michoacán, Tabasco y Yucatán, donde es mayor la presencia del mosquito.[16]
En el Estado de México, los siguientes municipios se encuentran en riesgo: Tejupilco, Ixtapan de la Sal, Zacualpan, Ixtapan del Oro, Amatepec, Malinalco, Zumpahuacán, Zacazonapan, Tlatlaya, Ocuilan, Valle de Bravo, Luvianos, Sultepec, Otzoloapan, Tenancingo, Tonatico, Santo Tomás de los Plátanos. Cabe mencionar que es imposible el contagio entre humanos, éste se da únicamente por la picadura del mosquito.
Véase también
[editar]- Wolbachia
- Ciclo reproductivo de los virus
- Epidemia de chikunguña en América
- Fiebre de Zika
- World mosquito program
Referencias
[editar]- ↑ «Chikungunya fact sheet». www.who.int (en inglés). Consultado el 21 de noviembre de 2022.
- ↑ La Fundación del Español Urgente también considera correcta la adaptación chicunguña, así como la forma acortada chik, aunque la forma que recomienda utilizar es chikunguña.
«chikunguña, con minúscula y con eñe». Fundación del Español Urgente. 1 de julio de 2014. Consultado el 3 de abril de 2015. - ↑ Lahariya C, Pradhan SK (diciembre de 2006). «Emergence of chikungunya virus in Indian subcontinent after 32 years: A review». J Vector Borne Dis 43 (4): 151-60. PMID 17175699. Archivado desde el original el 19 de octubre de 2013.
- ↑ «nacion.com». 15 de junio de 2014. Consultado el 15 de junio de 2014.
- ↑ Powers AM, Logue CH (septiembre de 2007). «Changing patterns of chikungunya virus: re-emergence of a zoonotic arbovirus». J. Gen. Virol. 88 (Pt 9): 2363-77. PMID 17698645. doi:10.1099/vir.0.82858-0.
- ↑ Sourisseau M, Schilte C, Casartelli N, et al. (junio de 2007). «Characterization of reemerging chikungunya virus». PLoS Pathog. 3 (6): e89. PMC 1904475. PMID 17604450. doi:10.1371/journal.ppat.0030089.
- ↑ a b Caglioti, C; Lalle, E; Castilletti, C; Carletti, F; Capobianchi, MR; Bordi, L (Jul 2013). «Chikungunya virus infection: an overview.». The new microbiologica 36 (3): 211-27. PMID 23912863.
- ↑
- ↑ a b «¿Qué es el virus chikunguña?». Consultado el 12 de agosto de 2014.
- ↑ Lumsden, W. H. R. (1955). An epidemic of virus disease in Southern Province, Tanganyika Territory, in 1952-53: I. Clinical features. Trans. R. Soc. Trop. Med. Hyg., 49(1), 28-32.
- ↑ «Chikunguña: un nuevo virus en la región de las Américas». Consultado el 12 de agosto de 2014.
- ↑ Lumsden, W.H.R. (1955). **, ed. An Epidemic of Virus Disease in Southern Province, Tanganyika Territory (en inglés). Entebbe, Uganda: Virus Research Institute. Consultado el 20 de julio de 2004.
- ↑ «90.000 colombianos podrían quedar con artritis por el chikunguña». El Tiempo. 14 de marzo de 2015. Consultado el 14 de marzo de 2015.
- ↑ «Minsalud: quienes padecieron chikunguña pueden sufrir artritis crónica». RCN Noticias. 14 de marzo de 2015. Archivado desde el original el 2 de abril de 2015. Consultado el 14 de marzo de 2015.
- ↑ «For Health Care Providers: Clinical Evaluation & Disease | Zika virus | CDC». www.cdc.gov. Archivado desde el original el 25 de diciembre de 2015. Consultado el 24 de diciembre de 2015.
- ↑ Vitela, N. (sep 4, 2015). Falla insecticida antichikunguña. Reforma, p. 2, sección Nacional. (Consultado 4 de septiembre de 2015)
Bibliografía
[editar]- Robinson M. C. (1955): «An epidemic of virus disease in Southern Province, Tanganyika Territory, in 1952-1953. “I. Clinical features”», artículo en la revista Trans. Royal Society Trop. Med. Hyg., 49: págs. 28-32.
- Cook, G. (1998): Manson's P. Tropical Diseases. 12th ed. Saunders.
- Mandell, G., Bennett, J. & Dolin, R., eds. (2005): Principles and practice of infectious diseases. 6th ed. Elsevier Churchill Livingstone.
- Vanlandingham, D. L., Hong, C., Klingler, K., Tsetsarkin, K., McElroy, K. L., Powers, A. M., Lehane, M. J. & Higgs, S. (2005): «Differential infectivities of o'nyong-nyong and chikungunya virus isolates in “Anopheles gambiae” and “Aedes aegypti” mosquitoes», artículo en inglés en la revista Am. J. Trop. Med. Hyg., 72 (5): págs. 616-621.
- Gaüzere, B. A. & Aubry, P. (2006): Le chik, le choc, le chèque: l'épidémie de chikungunya à la Réunion 2005-2006 en questions. Azalées Éditions, 2006. ISBN 2-915923-13-2.
- Martin, E. (2007): «Epidemiology: tropical disease follows mosquitoes to Europe», artículo en la revista Science, 317 (5844): pág. 1485. DOI: 10.1126/science.317.5844.1485a.
Enlaces externos
[editar]- «Chikunguña», artículo descriptivo sobre el chikunguña en el sitio web de la OMS (Organización Mundial de la Salud).
- «Chikunguña», evolución de la enfermedad chikunguña en el continente americano. Publicado en el sitio web de la OPS (Organización Panamericana de la Salud).
- Preparación y respuestas ante la aparición del virus chikunguña en el continente americano, artículo en el sitio web de la OPS (Organización Panamericana de la Salud).
- «Virus chikunguña», artículo en el sitio web de los CDC de Estados Unidos.
- «Chikunguña», información en el sitio web del ECDC (Centro Europeo para la Prevención y Control de Enfermedades) de la Unión Europea.
- «Chikunguña», noticias relevantes sobre el virus del chikunguña en Nicaragua; publicado en el sitio web La Voz del Sandinismo.
- Búsqueda en la Organización Panamericana de la Salud , OPS
- «Chikunguña», artículo informativo sobre el chikunguña publicado Doctología, un portal especializado en salud.
