Diferencia entre revisiones de «Hormona luteinizante»
→Niveles normales: Imagen con texto |
→Regulación: Referencia Stevenson |
||
| Línea 59: | Línea 59: | ||
La [[hormona liberadora de gonadotropina]] GnRH estimula la secreción de LH por la célula gonadotropa.<br> |
La [[hormona liberadora de gonadotropina]] GnRH estimula la secreción de LH por la célula gonadotropa.<br> |
||
La LH es secretada en un patrón de tipo pulsátil a lo largo del ciclo y actúa sobre las células del folículo ovárico.<br> |
La LH es secretada en un patrón de tipo pulsátil a lo largo del ciclo y actúa sobre las células del folículo ovárico.<br> |
||
El aumento de la frecuencia de pulsos con la que es estimulada la célula gonadotropa por la GnRH, la prepara para secretar la ola de LH que desencadenará la ovulación.<ref name=Williams,2021 /> |
El aumento de la frecuencia de pulsos con la que es estimulada la célula gonadotropa por la GnRH, la prepara para secretar la ola de LH que desencadenará la ovulación.<ref name=Williams,2021 /> <ref name=Stevenson,2022>{{Cita publicación |autor= Stevenson H. |autor2= Bartram S. |autor3= Charalambides M.M.|autor4= Murthy S. |autor5= Petitt T.|autor6= Pradeep A. |autor7= Vineall O.|autor8= Abaraonye I.; Lancaster A.; Koysombat K.; Patel B.; Abbara A. |título= Kisspeptin-neuron control of LH pulsatility and ovulation |
||
|publicación= [[Frontiers in Endocrinology |Front Endocrinol]] (Lausanne). |año= 2022 |volumen= 13|número= 951938 |url= https://pubmed.ncbi.nlm.nih.gov/36479214/ |tipo= [[Artículo de revisión |REVISIÓN]] |doi= 10.3389/fendo.2022.951938 |pmc= 9721495 |fechaacceso= 9 de enero de 2023}}[[File:CC-BY_icon yellow.svg |65x65px|.]] </ref> |
|||
== Kit LH para la ovulación == |
== Kit LH para la ovulación == |
||
Revisión del 12:01 9 ene 2023
| Hormona luteinizante | ||||
|---|---|---|---|---|
 Pico de la LH (línea verde) en ovulación | ||||
| Estructuras disponibles | ||||
| PDB | Buscar ortólogos: PDBe, RCSB | |||
| Identificadores | ||||
| Símbolos | LHB (HGNC: 6584) 267982 | |||
| Identificadores externos | ||||
| Locus | Cr. 19 q13.3 | |||
| Ortólogos | ||||
| Especies |
| |||
| Entrez |
| |||
| UniProt |
| |||
La hormona luteinizante[1] (LH por sus siglas en inglés), hormona luteoestimulante o lutropina es una hormona gonadotrópica de naturaleza glucoproteica que, al igual que la hormona foliculoestimulante o FSH, es producida por el lóbulo anterior de la hipófisis o glándula pituitaria.[2] En el hombre es la hormona que regula la secreción de testosterona, actuando sobre las células de Leydig en los testículos; y en la mujer actuando sobre el ovario controla la maduración de los folículos, la ovulación, la iniciación del cuerpo lúteo y la secreción de progesterona.[3] La LH estimula la ovulación femenina y la producción de testosterona masculina.
Estructura
La LH es una hormona polipeptídica, en la que cada una de sus subunidades es una molécula con un glúcido unido a ella. Su estructura es similar a la de otras glucoproteínas: FSH, TSH, hCG, en la que cada subunidad polipéptido recibe el nombre de alfa (α) y beta (β) y están conectadas una a la otra por enlaces disulfuro.[4]
- La subunidad alfa de la LH es idéntica también para la FSH, la TSH, y la hCG, y contiene 92 aminoácidos.
- La subunidad beta (β) de la LH tiene 121 aminoácidos y le confiere su función biológica específica, y es la responsable de la interacción de la hormona con su receptor hormonal celular. La unidad beta (β) de esta hormona tiene la misma secuencia de aminoácidos que la hormona hCG, y comparten el mismo receptor. Sin embargo, la β-hCG contiene 24 aminoácidos adicionales y difiere de la LH en su composición de azúcares.
La diferencia en la composición de los oligosacáridos afecta la bioactividad y la velocidad de degradación. La vida media biológica de la LH es de 20 minutos, mucho más corta que la vida media de 3-4 horas de la FSH o las 24 horas de la HCG.
Secreción
La hormona LH es secretada por las células gonadotropas de la Adenohipófisis, mediante el estímulo originado en el hipotálamo.
La hormona hipotalámica liberadora GnRH, llega a través del Sistema porta hipotálamo-hipófisis y se une a su receptor específico en las células gonadotropas. Este receptor (GnRH-R) es un tipo de receptor acoplado a proteínas G con siete dominios transmembrana. Cuando este receptor (GnRH-R) se activa, se une a una fosfolipasa C que dispara el transporte del ion calcio.[5]
Izquierda: Estímulo (+) LH surge (gráfico de línea roja).
Derecha: Inhibición (–) Pulsatile LH (gráfico de línea azul).
La LH es secretada por las células gonadotropas en un patrón de tipo pulsátil a lo largo del ciclo. El aumento de la frecuencia de pulsos con la que es estimulada la célula gonadotropa por la GnRH, la prepara para secretar la ola de LH que desencadenará la ovulación.[5]
Función
En conjunto con otras gonadotropinas de la hipófisis, la hormona luteinizante es necesaria para funciones reproductivas (formación del cuerpo lúteo) de mamíferos, tanto en el macho como en la hembra. La liberación de LH de la glándula hipófisis es regulada por la producción pulsátil de la hormona liberadora de gonadotropinas (GnRH) proveniente del hipotálamo. Estos impulsos a su vez, están sujetos a la retroalimentación del estrógeno proveniente de las gónadas.[5] [6]
En la mujer
Tiene un papel importante en el proceso de la ovulación.[2] Su acción se manifiesta sobre las células de la granulosa del folículo de Graaf del ovario. Para el momento de la menstruación, la FSH inicia el crecimiento folicular en el ovario, [7] específicamente afectando a las células granulosas. Con la elevación de los estrógenos, se comienza la expresión de receptores para la LH sobre los folículos en desarrollo, los cuales empiezan a sintetizar una creciente cantidad de estradiol. Eventualmente, para el tiempo de la maduración del folículo, los niveles de estrógeno conllevan —por medio de la participación del hipotálamo— al efecto de retroalimentación positiva, con la liberación continua de LH durante un período de 24-48 horas. La LH induce la secreción rápida de hormonas esteroideas foliculares, que incluyen una pequeña cantidad de progesterona —para la preparación del endometrio para una posible implantación— lo que hace que el folículo se rompa y se transforme en el cuerpo lúteo residual y, por tanto, se produzca la expulsión del óvulo. La LH es necesaria para mantener la función del cuerpo lúteo en las primeras dos semanas. En caso de un embarazo, la función lútea continuará siendo mantenida por la acción de la hCG proveniente del recientemente establecido embarazo.[7] La LH mantiene también a las células tecales del ovario con el fin de producir andrógenos y precursores hormonales para la producción de estradiol.
En el hombre
En el hombre, la hormona luteinizante (LH) lleva también el nombre de hormona estimulante de las células intersticiales,[8] estimula a las células de Leydig para la producción de testosterona.
Otras funciones de la LH
- Estimula la entrada de colesterol en las mitocondrias y su conversión en pregnenolona, primer precursor de las hormonas sexuales.
- Interviene en el aumento de las concentraciones de enzimas de esteroidogénesis, en particular de andrógenos, al aumentar la expresión de sus genes.
Niveles normales

Los niveles de la hormona luteinizante son altos en el momento del nacimiento por unos pocos meses y están normalmente bajas durante la infancia hasta la pubertad,[7] y en las mujeres pasadas de la menopausia. Durante los años reproductivos, los valores típicos están entre 5-20 mIU/ml.[2] Los niveles fisiológicos altos de LH se ven durante las subidas pico de LH de la ovulación, típicamente durando unas 48 horas, después de lo cual vuelven a sus valores normales. En el hombre adulto, se esperan valores entre 7 a 24 unidades internacionales por litro (UI/L).[2] La determinación sanguínea de la hormona luteinizante es de utilidad en los estudios de fertilidad y en la planificación familiar.[4]
Regulación
Arriba centro: (GnRH neuron en azul)
Izquierda: Estímulo (+) LH surge (gráfico de línea roja).
Derecha: Inhibición (–) Pulsatile LH (gráfico de línea azul).
La secreción de la hormona LH es regulada de forma estrecha en la mujer, para poder sostener el ciclo ovárico.
La hormona liberadora de gonadotropina GnRH estimula la secreción de LH por la célula gonadotropa.
La LH es secretada en un patrón de tipo pulsátil a lo largo del ciclo y actúa sobre las células del folículo ovárico.
El aumento de la frecuencia de pulsos con la que es estimulada la célula gonadotropa por la GnRH, la prepara para secretar la ola de LH que desencadenará la ovulación.[5] [9]
Kit LH para la ovulación
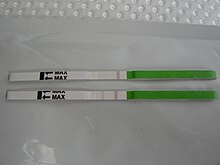
La detección del pico de LH en el ciclo menstrual ha tenido utilidad para mujeres que desean saber exactamente cuándo ocurrió su ovulación. La LH puede ser detectada por predictores de ovulación, llamados Kit LH, usados diariamente con orina durante los días en que se espera que ocurra la ovulación.
Patologías
Elevación de la LH
Los niveles persistentemente elevados de LH son un indicio de situaciones donde la restricción normal de la retroalimentación por parte de las gónadas está ausente o inhibida, causando la producción irrestringida por parte de la hipófisis, tanto de LH como FSH. Aunque ello es característico de la menopausia, es anormal en los años reproductivos, y pueden ser un signo de:[2]
- Menopausia precoz
- Disgénesia gonadal, Síndrome de Turner
- Castración
- Síndrome de Swyer
- Ciertas formas de hiperplasia suprarrenal congénita
- Insuficiencia testicular
- Anorquia
- Síndrome de Klinefelter
Deficiencia de LH
La secreción disminuida de LH puede resultar por insuficiencia gonadal (hipogonadismo), una condición típicamente manifiesta en hombres con una insuficiente producción normal en el número de espermatozoides. En mujeres se observa comúnmente la amenorrea. Otros trastornos que causan valores muy bajos de secreción de LH, incluyen:
- Síndrome de Kallman
- Supresión hipotalámica
- Hipopituitarismo
- Desorden alimenticio
- Hiperprolactinemia
- Deficiencia de pollo
- Terapias de supresión gonadal
Poliquístico
En picole Web: [1]. ISSN 0001-6004.</ref>
Terapéutica
La LH está disponible conjuntamente con FSH en la forma de preparación farmacéutica, y otras formas urinarias de gonadotropinas. Las formas más purificadas de gonadotropinas de procedencia urinaria pueden reducir la producción de LH en relación con la FSH. La LH recombinante está disponible como una αLH. Todos estos medicamentos se han administrado por vía parenteral. Se usan generalmente en las terapias de infertilidad para estimular el desarrollo folicular. Con frecuencia los medicamentos con hCG se usan como sustituto de la LH por razón de que activa los mismos receptores. Se usa la hCG en algunos casos por ser menos costosa y tiene una más larga vida media—la hCG proviene de la orina de mujeres embarazadas.
Referencias
- ↑ OMS,OPS (ed.). «Hormona luteinizante». Descriptores en Ciencias de la Salud, Biblioteca virtual en Salud.
- ↑ a b c d e por MedlinePlus (agosto de 2007). «Examen de hormona luteinizante en sangre». Enciclopedia médica en español. Consultado el 3 de enero de 2007. «La hormona luteinizante es una hormona proteínica secretada por la glándula pituitaria anterior. En las mujeres, un incremento en los niveles de esta hormona en la mitad del ciclo provoca la ovulación. En los hombres, la hormona luteinizante estimula la producción de testosterona.»
- ↑ «Gonadotropins: Luteinizing and Follicle Stimulating Hormones». VIVO Pathophysiology, colostate.edu (en inglés). Universidad de Colorado. 2018.
- ↑ a b Castellanos Puerto E.; Arranz Calzado M.C.; Rodriguez Pendas B.V. et al. (2002). «Determinación de la hormona luteinizante (LH) en plasma por un método inmunoenzimático.». Rev Cubana Invest Bioméd. (SciELO) 21 (1): 15-20. Consultado el 2008.
- ↑ a b c d Melmed S.; Auchus R.J.; Goldfine A.B.; Koenig R.J.; Rosen C.J. (2021). «cap7:Neuroendocrinología». Williams. Tratado de endocrinología (14a. edición). Elsevier Health Sciences. p. 161-167. Consultado el 26 de noviembre de 2021.
- ↑ Jennifer Knudtson; Jessica E. McLaughlin (2019). «Endocrinología reproductiva femenina». Manual MSD. Consultado el 11 de marzo de 2022.
- ↑ a b c Manual Merck de Información Médica para el Hogar (2005). «Capítulo 232: Hormonas y reproducción». Problemas de salud de la mujer. Archivado desde el original el 3 de enero de 2007. Consultado el 3 de enero de 2007.
- ↑ Louvet J, Harman S, Ross G (1975). «Effects of human chorionic gonadotropin, human interstitial cell stimulating hormone and human follicle-stimulating hormone on ovarian weights in estrogen-primed hypophysectomized immature female rats». Endocrinology 96 (5): 1179-86. PMID 1122882.
- ↑ Stevenson H.; Bartram S.; Charalambides M.M.; Murthy S.; Petitt T.; Pradeep A.; Vineall O.; Abaraonye I.; Lancaster A.; Koysombat K.; Patel B.; Abbara A. (2022). «Kisspeptin-neuron control of LH pulsatility and ovulation». Front Endocrinol (Lausanne). (REVISIÓN) 13 (951938). PMC 9721495. doi:10.3389/fendo.2022.951938. Consultado el 9 de enero de 2023.



