Epidermólisis ampollar
| Epidermólisis ampollar | ||
|---|---|---|
 Niño de 5 años con epidermólisis ampollar. | ||
| Especialidad | genética médica | |
| Complicaciones | Estrechamiento esofágico , cáncer de piel de células escamosas , amputaciones.[1] | |
| Tipos | Epidermólisis ampollosa simple , epidermólisis ampollosa distrófica, epidermólisis ampollosa de unión , síndrome de Kindler.[2] | |
| Causas | Genético | |
| Diagnóstico | Biopsia de piel, pruebas genéticas. | |
| Tratamiento | Cuidado de heridas , control del dolor, control de infecciones, apoyo nutricional. | |
| Sinónimos | ||
| Epidermólisis bullosa | ||
La epidermólisis ampollar, ampollosa o ampular (EB), también llamada epidermólisis bullosa, es un conjunto de enfermedades o trastornos de la piel transmitidas genéticamente que se clasifica dentro del grupo de trastornos conocidos como genodermatosis. Afectan a unas 500 mil personas en el mundo[3] y se manifiestan por la aparición de ampollas, úlceras y heridas en la piel, en especial en las áreas mucosas, al más mínimo roce o golpe. También suelen aparecer heridas internas que pueden provocar un cierre en el esófago, lo que causa pérdida de peso al no poder digerir alimentos, pero en general el problema de esófago, estómago y heridas internas se presenta solo en la epidermolisis ampollar distrófica recesiva. Suele manifestarse al nacer o en los primeros meses de vida y se hereda según un patrón autosómico dominante o autosómico recesivo.[2] La piel de los afectados con epidermólisis ampollar se caracteriza por ser frágil, débil, extremadamente sensible y extremadamente vulnerable, tan delicada como el cristal, ya que al menor contacto físico se les desprende la piel, causándoles heridas y/o ampollas que tienen el aspecto de una gran quemadura; por este motivo, la enfermedad también se conoce con los nombres de piel de cristal o piel de mariposa.[4]
Tipos de epidermólisis ampollar
[editar]Se han identificado unos veinte subtipos de este tipo de epidermólisis, cada uno con síntomas característicos. Las diversas formas pueden agruparse en tres tipos principales:[2]
Simple
[editar]Es causada por una mutación de las células basales de la epidermis que se manifiesta en lesiones en las manos y pies. La rotura se produce en la capa superficial de la piel (epidermis), las ampollas cicatrizan sin pérdida de tejido y los afectados suelen experimentar mejoría con el tiempo. Este tipo de E.B. se manifiesta en un 55%
Esta enfermedad es sumamente dolorosa, ya que los niños que lo padecen tienden a formar ampollas constantemente, que con el mínimo rozamiento mecánico o natural tienden a romperse ocasionando una lesión dolorosa.
Juntural
[editar]Es producida por una mutación de la proteína laminina 5 que une las membranas y puede afectar las mucosas oculares, cavidad oral, vía urinaria, esófago y faringe. Las ampollas aparecen en la zona situada entre la capa externa y la interna, los subtipos que incluyen van desde una variedad letal hasta otros que pueden mejorar con el tiempo. Existen muy pocos casos diagnosticados con esta variedad (1% de los casos).
Distrófica
[editar]Las ampollas aparecen en el estrato más profundo de la piel, la dermis. Al cicatrizar, las sucesivas heridas van originando retracciones en las articulaciones, llegando a dificultar seriamente el movimiento (las heridas pegan la piel de entre los dedos si al momento de la curación cada dedo no es vendado por separado. Es clave que cada uno de ellos sea vendado por separado para evitar que los mismos se peguen). También pueden aparecer ampollas en las membranas mucosas: boca, faringe, estómago, intestino, vías respiratorias y urinarias e interior de los párpados y córnea. Este tipo de E.B se manifiesta en un 46,5% de los casos.
Variantes Hemidesmosomicas
[editar]EB benigna atrofia generalizada, EB con atresia pilorica, Eb con distrofia muscular.
Tratamiento
[editar]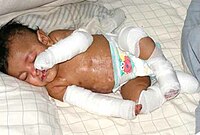
"La mayor preocupación de los padres y doctores que atienden a estos pacientes, son las infecciones, ya que éstas pueden llegar a la sangre y de ahí pasar al corazón u otro órgano", explica Francis Palisson, dermatólogo y miembro de la asociación Debra.
"El cuidado adecuado y meticuloso puede dotar al paciente de una buena inmunidad, pero no hay que confiarse", afirma Consuelo Aviles, enfermera encargada del departamento de pediatría de la Clínica del Hospital del Profesor. Y, agrega, "a primera vista el paciente es como una persona quemada en forma crónica y superficial, lo que es muy doloroso e invalidante, porque los enfermos deben ser sometidos diariamente a largas curaciones."
El dermatólogo explica que el tratamiento consiste principalmente en un manejo adecuado de la enfermedad[5]: "se realizan curaciones con vendas, mallas de vaselina y cremas antibióticas para contrarrestar las infecciones. También se los protege con vendas especiales; no es posible usar telas adhesivas porque desgarran la piel al retirarlas. Los recién nacidos deben usar la ropa al revés y esta debe ser 100% algodón, hay que puncionar las ampollas y evitar las infecciones."
Para las manos y pies recogidos se realizan cirugías reconstructivas que vuelven estas partes a su forma original. Cuando el compromiso esofágico llega a una estenosis -estrechez- es necesario efectuar cirugía que le permita al paciente alimentarse bien.
Actualmente se administra hierro intravenoso ya que quienes padecen esta enfermedad presentan problemas de cicatrización debido a que desarrollan anemia. También se suministra un suplemento de vitamina D, ya que estos niños no pueden sintetizar la vitamina debido a que su piel, al estar cubierta por vendas, no tiene contacto con la luz solar.
En la Escuela de Medicina de la Universidad de Stanford, Estados Unidos, se experimenta con células madre, que son inyectadas al enfermo con EB después de haber pasado por una quimioterapia para que su sistema inmunológico no rechace las mismas. También en la Universidad de Módena y Reggio Emilia, Italia, ha habido éxitos con este tratamiento, en 2006 y en 2017. Las células madre pueden permitir al enfermo producir poco a poco las proteínas faltantes. El tratamiento es experimental; hay casos que han demostrado su eficacia, pero también existen complicaciones porque una enfermedad que puede causar infecciones es muy arriesgada para un paciente a quien, a la vez, se le está suprimiendo el sistema inmunológico.[6]
Referencias
[editar]- ↑ Nancy Garrick, Deputy Director (11 de abril de 2017). «Epidermolysis Bullosa». National Institute of Arthritis and Musculoskeletal and Skin Diseases (en inglés). Consultado el 15 de marzo de 2022.
- ↑ a b c «Epidermolysis bullosa | Genetic and Rare Diseases Information Center (GARD) – an NCATS Program». rarediseases.info.nih.gov. Consultado el 15 de marzo de 2022.
- ↑ Clavería Clark, Rafael Alberto; Rodríguez Guerrero, Katiuska; Peña Sisto, Maritza (2015-08). «Características clínicas, genéticas y epidemiológicas de la epidermólisis bullosa y su repercusión en la cavidad bucal». MEDISAN 19 (8): 995-1005. ISSN 1029-3019. Consultado el 31 de mayo de 2021.
- ↑ «Epidermólisis ampollosa o piel de mariposa». Vall d'Hebron Barcelona Hospital Campus. 21 de mayo de 2021. Consultado el 31 de mayo de 2021.
- ↑ «La piel de cristal no tiene cura. Ciudadano News 24/10/22».
- ↑ «Which spare body parts will stem cells deliver first?». Archivado desde el original el 9 de noviembre de 2018. Consultado el 9 de noviembre de 2018.
Enlaces externos
[editar]- DEBRA The umbrella group, Dystrophic Epidermolysis Bullosa Research Association International - aquí enlace a capítulos DEBRA, de 40 países
- DEBRA The International forums project for healthcare professionals involved in the management of Epidermolysis Bullosa
- EBAN Archivado el 29 de enero de 2010 en Wayback Machine. - Epidermolysis Bullosa Action Network
- EB Info World A comprehensive website, full of information for new parents and patients. Included are stories of families, photos, memorials, how-to and much more.
- GeneReview/NIH/UW entry on Dystrophic Epidermolysis Bullosa
- MedWorm: Epidermolysis Bullosa Archivado el 14 de julio de 2011 en Wayback Machine. - the latest news and medical research on this condition.
- Stanford EB Research Update Archivado el 23 de junio de 2009 en Wayback Machine. posted via the EB Medical Research Foundation
- ABC tratamiento con células madre EB - Artículo sobre reciente tratamiento definitivo".
