Enfermedad de Niemann-Pick
| Enfermedad de Niemann-Pick | ||
|---|---|---|
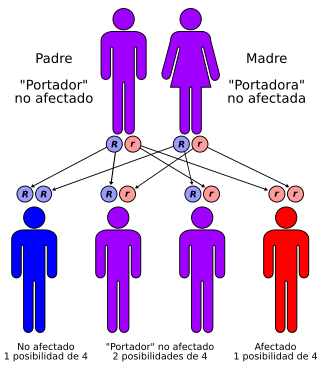 Herencia mendeliana autosómica recesiva: dos mutaciones de línea germinal (una de cada uno de los padres) para desarrollar la enfermedad; igualmente transmitida por hombres y mujeres. | ||
| Especialidad | endocrinología | |
| Sinónimos | ||
| ||
La enfermedad de Niemann-Pick es una enfermedad de almacenamiento lisosómico hereditaria autosómica recesiva, causada por mutaciones genéticas específicas, concretamente se trata de un déficit de la enzima esfingomielinasa, de la ruta de degradación de los esfingolípidos. Se incluye dentro del grupo de las lipidosis que son enfermedades por almacenamiento de lípidos.
Historia[editar]
La enfermedad de Niemann Pick se describió por primera vez en 1914 por el pediatra alemán Albert Niemann (nacido el 23 de febrero de 1880 en Berlín, lugar donde murió el 22 de marzo de 1921) en unos niños de origen judío (Askenazes), grupo étnico de centro y este de Europa; y en 1927 Ludwig Pick (nacido el 31 de agosto de 1868 y fallecido el 3 de febrero de 1944) ya como una entidad propia diferenciada de otras enfermedades, en un estudio tisular diferenciándola de la enfermedad de Gaucher.
A Crocker le debemos la distinción, en 1961, de los cuatro tipos que hoy estudiamos (A, B, C y D).
Finalmente citaremos que fue Brady quien aisló en 1966 la enzima lisosomal esfingomielinasa, cuyo déficit produce los tipos A y B. Los tipos C y D tienen como causa un defecto en el transporte intracelular del colesterol que se acumula en su forma libre sin esterificar.
Clasificación[editar]
Las cuatro formas de la enfermedad de Niemann-Pick se caracterizan por una acumulación de esfingomielina y colesterol en los lisosomas de las células, particularmente en las células de órganos importantes como el hígado y el bazo. Las tres formas más conocidas de la enfermedad son los tipos A, B y C.
- La Tipo A es poco frecuente, se caracteriza por su aparición temprana de la enfermedad, es muy grave, casi incompatible con la vida, fallecen a los pocos meses y raramente sobreviven al primer año de vida.
- La Tipo B es otra manifestación de la enfermedad, el órgano afectado son los pulmones, son personas neurológicamente normales, suelen tener una longevidad aceptable.
- La Tipo C de la enfermedad de Niemann-Pick es de expresión neurológica y visceral. Se manifiesta con un marcado deterioro neurológico y en menor medida una afectación hepato-esplénica. Tiene dos formas de presentación: una infantil o precoz, con una esperanza de vida que no supera la primera década de vida, y otra juvenil, con los mismos síntomas, pero con unas perspectivas de vida situadas entre la segunda y tercera década de vida.
- La Tipo D es muy parecida al tipo C en sus manifestaciones, considerándose una variante alélica de éste, en Nueva Escocia (Canadá).
No existe en el tipo C una relación clara con el déficit de esfingomielinasa, hay un origen genético causado por la anomalía en lo que se denominan, en términos de vanguardia, como genes reguladores. Se relaciona también con una proteína muy específica relacionada con la homeostasis del colesterol intracelular. Este depósito va a ir originando una alteración en las células deteriorándolas, deformándolas (células esponjosas) y terminando en muerte de estas. Los sustratos orgánicos donde van a repercutir esta lisis celular, primordialmente son por orden de importancia: cerebro, hígado y bazo. Al ser estos los órganos afectados, de ahí procederán las expresiones clínicas de esta enfermedad.
Cuadro clínico[editar]
Esta enfermedad causa un progresivo deterioro en las funciones vitales, tales como:
- Pérdida de la capacidad de hablar.
- Pérdida paulatina de la habilidad de andar.
- Dificultad en la actividad intelectual.
- Dificultades para tragar alimentos.
- Insuficiencia respiratoria.
- Desconexión progresiva del medio que les rodea.
Los niños que la padecen mueren precozmente en los tres primeros años de vida. Las características de la enfermedad son infantilismo y trastornos del desarrollo. En la corteza cerebral aparecerán células hinchadas con la técnica de tinción de Baker, llamadas células xantomatosas. Otros signos son hepatoesplenomegalia, anemia, trastornos de la médula ósea, así como trastornos en los cartílagos de crecimiento de los huesos largos.
Diagnóstico[editar]
El diagnóstico de la enfermedad Niemann Pick se confirma con los estudios enzimáticos y con una biopsia en la piel del paciente; al mismo tiempo, hay estudios moleculares que determinan el tipo genético de la enfermedad.
Si un niño nace con algún tipo de Niemann-Pick (A, B, C) se debe a que los dos padres portan el gen anormal que lo produce, aunque no tengan en ellos mismo síntomas de la enfermedad; esto es porque todos los tipos son autosómicos recesivos.
Cuando los padres son portadores es más probable (50 %) que el niño nazca portador de la enfermedad en vez de enfermo (25 %), por esto es que se dan pocos casos de esta enfermedad rara.
Los exámenes médicos para detectar el portador en las familias todavía no es fiable. Pero para las mutaciones de los tipos A y B hay disponibles pruebas de ADN, ya que se han estudiado ampliamente, sobre todo en la población judía asquenazí.
En los pacientes de tipo C se han podido encontrar mutaciones del ADN y con esto, es posible encontrar al portador. En pocos centros médicos ya se dispone de un diagnóstico en el feto para el Niemann-Pick.
Muchos de los síntomas producidos por la enfermedad son comunes a otras enfermedades y esto dificulta el diagnóstico de certeza. Los médicos aconsejan que si se sospecha de la enfermedad en los tipos A y B, se realice una “medición de la actividad de la esfingomielinasa ácida en los glóbulos blancos”. Esto se consigue haciendo un análisis de sangre o una biopsia de células espumosas en la médula ósea. Esta prueba es ineficaz para detectar los portadores. Cuando la enfermedad es de tipo C, se diagnostica realizando una biopsia de piel, “cultivo celular en laboratorio y estudio posterior de la capacidad de las células aisladas para transportar y almacenar colesterol. Otras pruebas diagnósticas adicionales son la realización de un examen ocular con una lámpara de hendidura, la aspiración de la médula ósea y la biopsia del hígado.
Los científicos no pueden explicar por qué se producen tantas diferencias en la evolución de la enfermedad. Datos estadísticos puramente revelan que un niño con síntomas del tipo C antes de tener un año de edad no llega a alcanzar la edad escolar, pero si los presenta después de la escolarización, llegan a vivir hasta la mitad o el final de su adolescencia, muy pocos llegan hasta los 20 años. Aunque los tipos A y B tienen la misma causa, una persona con el tipo A llega a la muerte sobre los 2 o 3 años, mientras que los de tipo B pueden llegar a la vida adulta.
En toda España hay alrededor de 20 familias afectadas por el NP y realizan reuniones y conferencias sobre la enfermedad para discutir y analizar detenidamente los tratamientos preventivos posibles de la enfermedad que al catalogarse como “rara” y tener una prevalencia de uno entre un millón causa un interés nulo por parte de los laboratorios científicos para investigarla. De esta manera, los familiares se ven obligados a sufragar los gastos con la ayuda de administraciones locales para la investigación.
Los más propensos a padecer el NP son los adolescentes y los niños, aunque se sabe que puede atacar a cualquier edad, y la esperanza de vida es inferior a los 10 años en los niños y 30 en los jóvenes.
Pronóstico[editar]
El desarrollo de esta enfermedad se caracteriza por el paulatino deterioro de las funciones vitales del organismo. La enfermedad descubierta por los médicos Niemann y Pick es degenerativa y, por lo tanto, mortal en el 100 % de los casos.
Tratamiento[editar]
Es recomendable para los pacientes tener una dieta baja en colesterol, pero ni esto ni los “medicamentos hipolipemiantes” detienen el progreso de la enfermedad. Pero muchos síntomas producidos por el tipo C (cataplexia y convulsiones) si se han podido frenar con medicamentos.
Aún no se ha encontrado un tratamiento eficaz para curar completamente esta enfermedad. Sin embargo, en la actualidad se están tratando de paliar las complicaciones que aparecen en el transcurso de la enfermedad mediante:
- Actividades fisioterapéuticas.
- Mejora en el ámbito nutricional.
- Tratamiento contra las crisis epilépticas originadas por el cúmulo de colesterol en el sistema nervioso.
- Tratamiento de miglustat con el fin de frenar la enfermedad.[1]
Principales lipidosis[editar]
- Enfermedad de Gaucher
- Enfermedad de Niemann-Pick
- Enfermedad de Fabry
- Enfermedad de Wolman
- Xantomatosis cerebrotendinosa
- Sitosterolemia
- Enfermedad de Refsum
- Leucodistrofia metacromática[2]
Véase también[editar]
Referencias[editar]
Bibliografía[editar]
- A. Niemann: Ein unbekanntes Krankheitsbild. Jahrbuch für Kinderheilkunde, Berlín, N F, 1914. Volume 79: 1-10.
- L. Pick: Der Morbus Gaucher und die ihm ähnlichen Krankheiten (die lipoidzellige Splenohepatomegalie Typus Niemann und die diabetische Lipoidzellenhypoplasie der Milz). Ergebnisse der Inneren Medizin und Kinderheilkunde, Berlín, 1926, 29: 519-627.
- A. C. Crocker, S. Farber: Niemann-Pick disease: A review of eighteen patients. Medicine, Baltimore, 1958, 37: 1-95.
- Blanchete-Mackie EJ 2000. Intracellular Cholesterol Trafficking: role of the NPC1 Protein. Bba1486:171-183
- Carstea Ed Et Al. 1997. Niemann-Pick C1 disease gene: homology to mediators of cholesterol homeostasis. Science 277: 228-231
- Davies Jp Et Al 2000. Transmembrane molecular pump activity of Niemann-Pick C1 Protein. Science 290:2295-2297.
- Millat G Et Al. 1999. Niemann-Pick C1 Disease: the I1061T substitution is a frequent mutant allele in patients of western european descent and corelates with a classic juvenile phenotype. Am J hum genet 65:1321-1329
- Millat G Et Al., 2001. Niemann-Pick type C: spectrum of he1 mutations and genotype/ phenotype correlations in the NPC2 group. Am. J. Hum Genet., 69: en línea
- Morris Ja Et Al 1999. The genomic organization and polymorphism analysis of the human Niemann-Pick C1 Gene. Bbrc 261:493-498
- Naureckiene S Et Al. 2000. Identification of HE1 as the second gene of Niemann-Pick C disease. Science 290:2298-2301
- Neufeld Eb Et Al.1999. The Niemann-Pick C1 protein residues in a vesicular compartment linked to retrograde transport of multiple lysosomal cargo. J.Biol Chem 274:9627-9635
- Vanier Mt Et Al. 1996. Genetic heterogeneity in Niemann-Pick C disease: a study using somatic cell hybridization and linkage analysis. Am J Hum Genet 58:118-125
Enlaces externos[editar]
- Genetics Home Reference (inglés)
- Medline Plus Enciclopedia Médica
- http://www.fnp.es/
- https://web.archive.org/web/20090125053148/http://healthbasis.com/Spanish%20Health%20Illustrated%20Encyclopedia/5/001207.htm
- http://www.consumer.es/web/es/salud/investigacion_medica/2006/08/10/154507.php
- http://www.solociencia.com/noticias/0611/18133223.htm
- http://www.psiquiatria.com/noticias/pacientes_y_familiares/neuropsiquiatria/11042/
- https://web.archive.org/web/20081106193407/http://www.jccm.es/revista/169/articulos169/salud_octubre.htm
- https://web.archive.org/web/20081211062234/http://www.bio.puc.cl/bionoticias/bn_noticias_2007_001.htm
- http://www.consumer.es/web/es/salud/2003/11/10/90781.htm (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- http://fightnpc.com/es
