Hepatocito

El hepatocito es la célula propia del hígado y que forma su parénquima, está polarizada con dominios luminales distintos y separados de los dominios basales. Estas células constituyen alrededor del 80 % del peso de todas las células del tejido hepático. El hepatocito está situado fisiológicamente en la interfaz entre el "exterior" del organismo y el medio interno, desarrolla funciones como: el catabolismo de fármacos y tóxicos, la formación de bilis, el metabolismo de lípidos, la síntesis de proteínas y el metabolismo de hidratos de carbono.[1][2][3]
Embriología
[editar]Los hepatocitos tienen un origen embriológico común junto con los colangiocitos (células epiteliales del ducto biliar) a partir de la célula fundadora llamada hepatoblasto. La separación de los linajes de hepatocitos y colangiocitos en humanos, se produce en la mitad del segundo trimestre de la embriogénesis.
El hepatoblasto deriva de células del endodermo multipotencial, ubicadas en el divertículo hepático que es un engrosamiento del intestino anterior del embrión.[4]
Estructura
[editar]Los hepatocitos constituyen alrededor del 80 % del volumen y 60-65 % del número celular total, del tejido hepático. Se distribuyen asociados a fibras reticulares del tejido conectivo que se proyectan desde los espacios portales en los que se distribuyen los vasos sanguíneos y los conductos biliares.[5]
Microarquitectura
[editar]
Con el microscopio óptico los hepatocitos se ven como células prismáticas con un diámetro de 20-40 μm.
Presentan el citoplasma acidófilo con cuerpos basófilos y son muy ricos en orgánulos. Además, contienen inclusiones de glucógeno y grasa en su citoplasma.
Muestran 2 núcleos esféricos en 20-25 % de las células, con un nucléolo prominente.[5]

La disposición del tejido conectivo y sus fibras reticulares, que se proyectan desde los espacios porta, determinan una arquitectura multicelular, en zonas que son llamadas "lobulillos".

Cuando se considera la irrigación arterial de los hepatocitos, estos se disponen en cordones dentro de un espacio con forma de triángulo con base en dos espacios porta y sus respectivas ramas interlobulillares y con vértice alejado en la vena centro lobulillar. Este espacio triangular es la menor unidad funcional hepatocítica, fue llamada "acino".[3][5]

Si lo que se considera es el drenaje venoso, el lobulillo hepático está formado por cordones de hepatocitos, que se disponen en forma radial, en un espacio hexagonal con centro en la vena centrolobulillar.[5][6]
La bilis producida por los hepatocitos se vierte en una red de canalículos dentro de las láminas de hepatocitos y fluye en forma centrífuga al lobulillo hacia los conductillos biliares de los espacios porta.
Ultraestructura
[editar]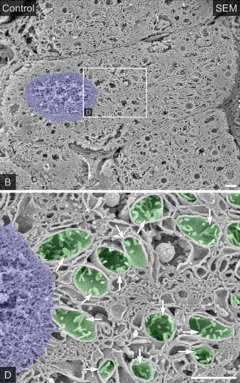
La membrana plasmática de los hepatocitos presenta un dominio sinusoide con microvellosidades que miran hacia el espacio de Disse y un dominio lateral que mira hacia el hepatocito vecino, donde las membranas de los dos se fusionan para delimitar los canalículos biliares donde inicia la vía biliar intrahepática.
Las mitocondrias son numerosas, hasta 1000 por hepatocito, ovoides o cilíndricas con aspecto de bastón, en ocasiones alargadas hasta de 2 μm de longitud y se localizan cerca del núcleo y del retículo. Muestran gránulos densos en su matriz mitocondrial, formados por calcio, hierro y magnesio.[7]

El retículo endoplásmico es abundante, tanto en el sector de retículo endoplasmático rugoso como en el sector de retículo endoplasmático liso.
El aparato de Golgi es grande, se encuentra cerca del polo biliar y está formado por cinco y más cisternas grandes, con dilataciones saculares y vesículas asociadas.


Las vesículas son abundantes tanto en el polo vascular como en el biliar.
Los orgánulos en el hepatocito se relacionan con sus múltiples funciones en el metabolismo de: proteínas, hidratos de carbono, la formación de bilis, y el metabolismo de lípidos.
Cada hepatocito tiene una organización multipolar; participa en varios lúmenes estrechos de canalículos biliares, y tiene múltiples superficies basales que se enfrentan al revestimiento endotelial de sinusoides.[2]
Función
[editar]El hepatocito está situado fisiológicamente en la interfaz entre: el exterior del organismo, representado por la vena porta de sangre variable, que llega desde los intestinos, páncreas, bazo y, por otro lado, el medio interno arterial constante y filtrado.[8]
Cada hepatocito cumple con cientos de funciones, tanto endocrinas como exocrinas,[9] algunas de ellas son:
- gluconeogénesis,
- síntesis y almacenamiento de proteínas (albúmina, fibrinógeno y lipoproteínas del plasma),
- metabolismo de hidratos de carbono,
- formación de bilis,
- catabolismo de fármacos y tóxicos,
- metabolismo de lípidos.
Los hepatocitos funcionan en concierto con: colangiocitos (células epiteliales biliares), células endoteliales, células endoteliales sinusoidales, células de Kupffer (macrófagos hepáticos residentes), pit cells (células asesinas naturales) y células estrelladas hepáticas.[10]
Los hepatocitos secretan factor de crecimiento endotelial vascular (VEGF en inglés), que permite la proliferación y supervivencia de las células endoteliales sinusoidales, así como su capacidad para formar fenestraciones.[11]
Recambio celular de hepatocitos
[editar]En los hepatocitos el recambio es bajo y tienen una vida relativamente larga que se ha calculado en 120-150 días.[12]
El hígado es uno de los pocos órganos de los mamíferos que muestran cambios en la poliploidía durante la homeostasis, la regeneración y la respuesta al daño.[13]
En condiciones de homeostasis, los hepatocitos ya diferenciados, tienen el potencial de regenerar parte del parénquima, mediante hipertrofia e hiperplasia compensatoria.[8][14] En un porcentaje variable 20-25 % se observan dos núcleos en un hepatocito, de origen endomitotico por cariocinesis sin citocinesis.[3] Es habitual encontrar núcleos diploides (16-44 %) y tetraploides (55-80 %).[5]
Cuando el daño hepático es extenso, se produce la regeneración mediada por células madre/progenitoras, (LSPC Liver stem progenitor cell), también llamadas células madre/progenitoras hepáticas (HSPC Hepatic stem progenitor cell), células progenitoras hepáticas (LPC Liver progenitor cell) o células progenitoras hepáticas (HPC Hepatic progenitor cell), que se ubican en el canalículo biliar de Hering, y dan origen a las células ovales, que conducen la regeneración.[4][8][14]
En la lesión hepática crónica aparece una reacción ductular en la región periportal, compuesta de células diferenciadas y células progenitoras hepáticas (LPC) dentro de una matriz extracelular compleja, que contiene células inflamatorias, células endoteliales y células mesenquimales.[12]
Referencias
[editar]- ↑ Repetto, Manuel (1997). «Hepatopatia tóxica». Toxicología Fundamental. Ediciones Díaz de Santos. p. 195. ISBN 9788479782634. Consultado el 10 de diciembre de 2017.
- ↑ a b Treyer A., Müsch A. (2013). «Hepatocyte Polarity». Compr Physiol (REVISIÓN) 3 (1): 243-287. doi:10.1002/cphy.c120009.
- ↑ a b c Welsch U., Sobotta J. «cap.10:Aparato Digestivo». Histología (2008). Médica Panamericana. pp. 390-394. Consultado el 2 de junio de 2020.
- ↑ a b Lorenti A.S. (2001). «Células Progenitoras Hepáticas». Medicina (Buenos Aires) 61 (5/1): 614-620. Consultado el 5 de junio de 2020.
- ↑ a b c d e Kuntz E., Kuntz H-D. (2009). «chap.3:Morphology of the Liver». Hepatology: Textbook and Atlas (en inglés). Springer Science & Business Media. pp. 25-29. Consultado el 3 de junio de 2020.
- ↑ Moore, Keith L.; Dalley, Arthur F. (30 de enero de 2009). Anatomía con orientación clínica. Médica Panamericana. ISBN 9789687988894. Consultado el 10 de diciembre de 2017.
- ↑ Valencía P., Ramon G., Cabrera L., Lira J. (1996). «cap.4:Ultraestructura normal y patología del hígado». En Herrerías Gutiérrez J. M., Díaz Belmont A., Jiménez Sáenz M., ed. Tratado de Hepatología. Universidad de Sevilla. p. I,51-I,52 . Consultado el 5 de junio de 2020.
- ↑ a b c Tanaka M., Itoh T., Tanimizu N., Miyajima A. (2011). «Liver stem/progenitor cells: their characteristics and regulatory mechanisms». The Journal of Biochemistry (REVISIÓN) 149 (3): 231-239. Consultado el 5 de junio de 2020.
- ↑ Rojas Lemus M., Milán Chávez R., Delgado Medina A., Bizarro Nevares P., Cano Gutiérrez G., Cafaggi Padilla D., Cervantes Yépez S., Fortoul van der Goes T.I. (2017). «El hepatocito como un ejemplo de interacción entre la biología celular y las rutas metabólicas». Rev. Fac. Med. (Méx.) (Ciudad de México) 60 (2). Consultado el 5 de junio de 2020.
- ↑ Si-Tayeb K., Lemaigre F.P., Duncan S.A. (2010). Organogenesis and Development of the Liver ( REVISIÓN) 18 (2). pp. 175-189. Consultado el 2 de junio de 2020.
- ↑ Herrnberger L., Hennig R., Kremer W., Hellerbrand C., Goepferich A., Kalbitzer H.R. (2014). «Formation of Fenestrae in Murine Liver Sinusoids Depends on Plasmalemma Vesicle-Associated Protein and Is Required for Lipoprotein Passage». PLoS ONE 9 (12): e115005. Consultado el 15 de junio de 2020.
- ↑ a b Gilgenkrantz H., Collin de l’Hortety A. (2018). «Understanding Liver Regeneration, From Mechanisms to Regenerative Medicine». The American Journal of Pathology, (REVISIÓN) 188 (6). Consultado el 6 de junio de 2020.
- ↑ Donne R., Saroul-Aïnama M., Cordier P., Celton-Morizur S., Desdouets C. (2020). «Polyploidy in Liver Development, Homeostasis and Disease». Nat Rev Gastroenterol Hepatol (REVISIÓN). Consultado el 9 de junio de 2020.
- ↑ a b Kholodenko I.V., Yarygin K.N. (2017). Cellular Mechanisms of Liver Regeneration and Cell-Based Therapies of Liver Diseases (Revisión) 2017 (8910821). Consultado el 6 de junio de 2020.
Enlaces externos
[editar] Wikcionario tiene definiciones y otra información sobre hepatocito.
Wikcionario tiene definiciones y otra información sobre hepatocito.
