Aparato yuxtaglomerular
| Aparato yuxtaglomerular | ||
|---|---|---|
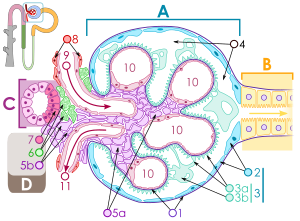 Corpúsculo renal. El aparato yuxtaglomerular es "D". | ||
| Información anatómica | ||
| Región | corpúsculo renal | |
| Sistema | Urinario humano | |
|
| ||
El aparato yuxtaglomerular es una estructura renal que regula el funcionamiento de cada nefrona. Su nombre proviene de su proximidad al glomérulo: se localiza en una zona de contacto entre la arteriola aferente que llega al glomérulo por el polo vascular, y la mácula densa (el túbulo recto distal se aproxima al glomérulo y cuando llega a este se forma la mácula densa, justo antes de dar lugar al túbulo contorneado distal, es decir la mácula densa sería el punto intermedio entre TRD y TCD). Esta localización es fundamental para su función, ya que le permite detectar tanto variaciones en la presión de la sangre que llega al glomérulo por la arteriola aferente, como la composición del filtrado final que sale de la nefrona, antes de verterse en el túbulo colector. En función de las variaciones detectadas, esta estructura secreta la enzima renina, fundamental en la regulación de la homeostasis corporal.
En el aparato yuxtaglomerular se distinguen tres tipos de células distintas: las células yuxtaglomerulares (el 6 en el esquema adyacente), las células de la mácula densa (el 7) y las células mesangiales extraglomerulares (el 5b).[1]
Células del aparato yuxtaglomerular[editar]
Células yuxtaglomerulares[editar]

También denominadas células de Ruyter o células granulares del aparato yuxtaglomerular. Sintetizan, almacenan y liberan los gránulos de renina (de ahí el nombre de células granulares). Son miocitos lisos modificados de la túnica média de las arteriolas aferentes, y en menor medida de las arteriolas eferentes. Además de los citados gránulos, en su citoplasma se encuentran abundantes miofibrillas, ap. de Golgi, RER y mitocondrias.
Las células granulares segregan renina en respuesta a tres tipos de estímulos:[2]
- Descenso de la presión sanguínea de la arteriola aferente (que implica una reducción de la perfusión renal), mediada por baroreceptores locales y que produce la liberación de renina.
- Estimulación del sistema simpático mediada por receptores adrenérgicos beta-1 presentes en estas células. En general la actividad del sistema simpático aumenta cuando la presión sanguínea disminuye, lo que a nivel renal provoca la secreción de renina. La actividad del simpático también produce la constricción de la arteriola aferente. Como esto ocurre antes de llegar a las células granulares, un aumento de la resistencia de la arteriola aferente implica una reducción en la presión sanguínea que llega a estas células, lo que activa también los baroreceptores y aumenta la secreción de renina.
- Variaciones en la cantidad de NaCl que llega al túbulo contorneado distal, detectadas por las células de la mácula densa (debidas a variaciones en la tasa de filtración glomerular, o GFR por sus siglas en inglés).
En la mayor parte de los casos, estos tres mecanismos actúan conjuntamente para regular la liberación de renina. Sin embargo, cada uno de éstos mecanismos puede operar independientemente. Así por ejemplo, en caso de hemorragia, el descenso de la presión sanguínea produciría una disminución en la GFR y una disminución en la cantidad de NaCl que llega al TCD, lo cual produciría a su vez una dilatación de la arteriola aferente y un aumento de la GFR que en este caso es inapropiada, dado que se ha producido pérdida de sangre. Lo que ocurre en este caso es que la señal del sistema simpático, que produce vasoconstricción, es mucho mayor que la señal producida por la variación en la cantidad de NaCl, por lo que la vasoconstricción predomina, manteniendo baja la GFR y evitando la pérdida de fluido a través del riñón.
La renina actúa sobre el angiotensinógeno hepático que se convierte en angiotensina I y ésta en angiotensina II (un potente vasoconstrictor) por acción de la enzima convertidora de angiotensina (ECA), producida fundamentalmente en los pulmones.
Células de la mácula densa[editar]
Llamadas también células degranuladas: son células diferenciadas pertenecientes al epitelio que reviste el túbulo contorneado distal. Son células cúbicas altas o cilíndricas bajas que presentan un núcleo denso cercano al polo apical, ap. de Golgi infranuclear, mitocondrias en el polo basal y dejan unos espacios intercelulares amplios que permiten el contacto directo del filtrado (la orina) con la membrana basal.
Las células de la mácula densa detectan la concentración de NaCl en el filtrado del túbulo contorneado distal y segregan un compuesto localmente activo llamado adenosina que inhibe la producción de renina (actividad paracrina) con propiedades vasoconstrictoras, que actúa sobre la arteriola aferente adyacente para reducir la tasa de filtración glomerular (GFR), lo que constituye una parte del sistema de retroalimentación túbuloglomerular.
En concreto, una filtración excesiva en el glomérulo o una absorción inadecuada de sodio en el túbulo contorneado proximal o en el asa ascendente de Henle producen un filtrado en el túbulo contorneado distal con una concentración de sodio anormalmente alta. Los cotransportadores Na-Cl introducen sodio en las células de la mácula densa, que no pueden salir porque la bomba Na+/K+ no consigue eliminar el exceso de Na+. Como consecuencia, la osmolaridad de las células aumenta, por lo que entra agua y las células se edematizan. En este momento, un canal aniónico no selectivo activado por el estiramiento se activa en el polo basolateral de las células. El ATP sale por estos canales y es transformado en adenosina. La adenosina tiene un efecto vasoconstrictor sobre la arteriola aferente adyacente, vía los receptores A1, y (en menor grado) un efecto vasodilatador de las arteriolas eferentes vía los receptores A2. Esto produce una reducción de la perfusión del glomérulo, y por tanto una reducción de la tasa de filtración glomerular, así como la liberación de renina.
Un descenso en la tasa de filtración glomerular implica menos solutos en la luz tubular: menos NaCl. Cuando este filtrado llega a la mácula densa, se reabsorbe menos NaCl. Cuando las células de la mácula densa detectan menos NaCl, activan la óxido nítrico sintasa (NOS, por sus siglas en inglés). La NOS sintetiza NO, que tiene un efecto vasodilatador sobre las arteriolas.
Células mesangiales extraglomerulares[editar]
Las células mesangiales extraglomerulares, también llamadas células del Lacis o células de Polkissen, son un tipo de células mesangiales que están situadas fuera del glomérulo renal. Las células extraglomerulares forman un complejo (se unen por uniones gap), y están conectadas a las células intraglomerulares también mediante uniones gap. Su función no es bien conocida, pero se sabe que realizan diferentes acciones:
- son un punto de conexión entre la mácula densa y las células mesangiales intraglomerulares (estas eran sensibles a angiotensina II y al factor natriurético atrial que disminuyen y aumentan la diuresis respectivamente);
- producción de la matriz mesangial, que contiene fibronectina y colágeno, con función estructural (de sostén), favoreciendo el anclaje de los capilares del glomérulo;
- producción de citoquinas y prostaglandinas;
- fagocitosis de las inmunoglobulinas depositadas sobre la lámina basal;
- contracción estimulada por la angiotensina II y el sistema simpático: contienen actina y miosina;
- además producen un 85-90 % de eritropoyetina (esto en el hígado y glándulas salivales (del 10 al 15 %) que estimula la formación de eritrocitos y es el principal agente estimulador de la eritropoyesis natural.
Se piensa que estas células facilitan la acción del sistema simpático en momentos de descargas importantes (por ejemplo, en caso de hemorragia): la contracción de las células mesangiales reduce la superficie del glomérulo, lo que reduciría la GFR, evitando la pérdida de fluidos por la orina. Además, las células mesangiales extraglomerulares están estratégicamente localizadas entre la mácula densa y la arteriola aferente, por lo que tal vez funcionen como mediadoras de la señalización entre ambas estructuras.[3]
Referencias[editar]
- ↑ Kierszenbaum, A.L. (2007). Histology and cell biology: an introduction to pathology (2nd edición). Mosby Inc. ISBN 0-3230-4527-8.
- ↑ Jackson, B.A.; C.E. Ott (1999). «Ch.5 Maintenance of body fluid osmolarity and volume». Renal system. Integrated medical science. Fence Creek Editors. ISBN 9781889325316.
- ↑ Goligorsky MS, Iijima K, Krivenko Y, Tsukahara H, Hu Y, Moore LC. Role of mesangial cells in macula densa to afferent arteriole information transfer. Clin Exp Pharmacol Physiol. 1997 Jul;24(7):527-31.
