Hemoglobina
| hemoglobina, alfa 1 | ||||
|---|---|---|---|---|
| Estructuras disponibles | ||||
| PDB | Buscar ortólogos: PDBe, RCSB | |||
| Identificadores | ||||
| Símbolo | HBA1 (HGNC: 4823) | |||
| Identificadores externos | ||||
| Locus | Cr. 16 p13.3 | |||
| Ortólogos | ||||
| Especies |
| |||
| Entrez |
| |||
| UniProt |
| |||
| RefSeq (ARNm) |
| |||
| hemoglobina, alfa 2 | ||||
|---|---|---|---|---|
| Estructuras disponibles | ||||
| PDB | Buscar ortólogos: PDBe, RCSB | |||
| Identificadores | ||||
| Símbolo | HBA2 (HGNC: 4824) | |||
| Identificadores externos | ||||
| Locus | Cr. 16 p13.3 | |||
| Ortólogos | ||||
| Especies |
| |||
| Entrez |
| |||
| UniProt |
| |||
| RefSeq (ARNm) |
| |||
| hemoglobina, beta | ||||
|---|---|---|---|---|
| Estructuras disponibles | ||||
| PDB | Buscar ortólogos: PDBe, RCSB | |||
| Identificadores | ||||
| Símbolo | HBB (HGNC: 4827) | |||
| Identificadores externos | ||||
| Locus | Cr. 11 p15.5 | |||
| Ortólogos | ||||
| Especies |
| |||
| Entrez |
| |||
| UniProt |
| |||
| RefSeq (ARNm) |
| |||

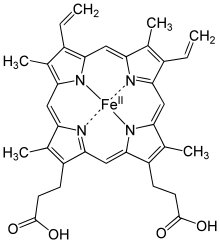
La hemoglobina es una hemoproteína de la sangre, de masa molecular de 64.000 g/mol (64 kDa), de color rojo característico, que transporta el oxígeno desde los órganos respiratorios hasta los tejidos, el dióxido de carbono desde los tejidos hasta los pulmones que lo eliminan y también participa en la regulación de pH de la sangre, en vertebrados y algunos invertebrados.
La hemoglobina es una proteína de estructura cuaternaria, que consta de cuatro subunidades. Esta proteína hace parte de la familia de las hemoproteínas, ya que posee un grupo hemo.
Estructura
La forman cuatro cadenas polipeptídicas (globinas) a cada una de las cuales se une un grupo hemo, cuyo átomo de hierro es capaz de unir de forma reversible una molécula de oxígeno. El grupo hemo está formado por:
- Unión del succinil-CoA (formado en ciclo de Krebs o ciclo del ácido cítrico) al aminoácido glicina formando un grupo pirrol.
- Cuatro grupos pirrol se unen formando la protoporfirina IX.
- La protoporfirina IX se une a un ion ferroso (Fe2+) formando el grupo hemo.
La hemoglobina es una proteína tetrámera, que consiste de cuatro cadenas polipeptídicas con estructuras primarias diferentes. La hemoglobina presente en los adultos (HbA) tiene dos cadenas α y dos cadenas β. La cadena α consiste de 141 aminoácidos y una secuencia específica, mientras que la cadena β consiste de 146 aminoácidos con una estructura primaria diferente. Estas cadenas son codificadas por genes diferentes y tienen estructuras primarias diferentes. En el caso de las cadenas δ y γ de otros tipos de hemoglobina humana, como la hemoglobina fetal (HbF) es muy similar a la cadena β. La estructura tetrámera de los tipos comunes de hemoglobina humana son las siguientes: HbA1 tiene α2β2, HbF tiene α2γ2 y HbA2 (tipo menos común en los adultos) tiene α2δ2.
Las cadenas α y β de la hemoglobina tienen un 75 % de hélices alfa como estructura secundaria, con 7 y 8 segmentos respectivamente. Cada cadena polipeptídica de la hemoglobina está unida a un grupo hemo para formar una subunidad. Las cuatro subunidades de la hemoglobina en su estructura cuaternaria forman un tetraedro. Y sus subunidades se unen entre ellas por puentes de sal, que estabilizan su estructura.
El grupo hemo está localizado en un hoyuelo entre dos hélices de la cadena de la globina y a su vez está protegido por un residuo de valina. Los grupos vinilo no polares del grupo hemo se encuentran en el interior hidrofóbico del hoyuelo, mientras que los grupos profirina polares cargados se encuentran orientados hacia la superficie hidrofílica de la subunidad.
También se encuentran residuos de histidina de las cadenas polipeptídicas, que se enlazan al átomo de hierro y se designan como histidinas proximales, ya que están presentes cerca al grupo hemo. Mientras que la histidina distal se encuentra lejos del grupo hemo.
El átomo de hierro se encuentra en el centro del anillo de profirina y tiene seis valencias. El hierro está unido al nitrógeno de los cuatro anillos de pirol por cuatro de sus valencias, su quinta valencia se une al nitrógeno de la histidina proximal y la sexta está ocupada por la hisitidina distal o por oxígeno.
Se puede estudiar las propiedades del enlace entre el oxígeno y la hemoglobina a partir de la curva de enlace de oxígeno, la cual presenta la saturación fraccional, respecto a la concentración del mismo. La saturación fraccional, Y, se define como el número de sitios de enlace saturados con oxígeno respecto al número total de sitios de enlace posibles en una molécula de hemoglobina. El valor de Y puede ir desde 0 (todos los sitios de enlace están sin oxígeno) hasta 1 (todos los sitios de enlace están enlazados con oxígeno). La concentración de oxígeno se mide en presión parcial, pO2.
La curva de enlace de la hemoglobina es sigmoidea. Esta forma de la curva sugiere que el enlace de oxígeno a un sitio de enlace, aumenta la probabilidad de que se enlace otro oxígeno a un sitio de enlace vacío. Asimismo, la liberación de oxígeno de un sitio de enlace facilita la liberación de oxígeno de otros sitios de enlace. A este comportamiento se le llama cooperativo, porque las reacciones de enlace en sitios de enlace individuales en cada molécula de hemoglobina están relacionadas e influyen directamente en las reacciones de enlace de los otros sitios de enlace de cada molécula.
El comportamiento cooperativo de la hemoglobina es indispensable para un transporte eficiente del oxígeno dentro del cuerpo. En los pulmones, la hemoglobina se satura en un 98 % de oxígeno. Esto quiere decir que un 98 % de los sitios de enlace de cada molécula de hemoglobina están enlazados a una molécula de oxígeno. Al movilizarse la hemoglobina por la sangre, libera el oxígeno a las células, y su nivel de saturación se reduce a un 32 %. Esto quiere decir que un 66 % (98 % − 32 % = 66 %) de los sitios de enlace de la hemoglobina contribuyen al transporte y descarga de oxígeno. Si una proteína, que no presenta un comportamiento de enlace cooperativo realiza el mismo trabajo que la hemoglobina su eficiencia se verá reducida notablemente, por ejemplo la mioglobina tiene una eficiencia del 7 %.
La presión a la cual la hemoglobina se encuentra saturada en un 50 % (p50) muestra la afinidad de distintos tipos de hemoglobina respecto al oxígeno. En la HbA (Hemoglobina adulta), p50 es a 26 mmHg, mientras que la HbF tiene un p50 a 20 mmHg. Esta diferencia en la afinidad relativa por O2 permite a la HbF extraer oxígeno de la HbA de la sangre placentaria de la madre para que el feto la utilice. Después del nacimiento, la HbF es reemplazada por la HbA.
El comportamiento de enlace cooperativo de la hemoglobina con el O2 requiere que el enlace de oxígeno en un sitio de enlace en el tetrámero de la hemoglobina influya en los otros sitios de enlace dentro de la misma molécula. Estos cambios se evidencian en su estructura cuaternaria. Los dímeros α1β1 y α2β2 rotan aproximadamente 15 grados el uno respecto al otro.
La estructura cuaternaria observada en el estado deoxi de la hemoglobina se conoce como el estado T (Tenso), ya que las interacciones entre sus subunidades son fuertes. Mientras que la estructura de la hemoglobina completamente oxigenada, oxihemoglobina, es conocida como el estado R (Relajado), ya que las interacciones entre sus subunidades se encuentran debilitadas (o relajadas). Al desencadenar el paso del estado T al estado R, el enlace de un oxígeno aumenta la afinidad de otros sitios de enlace.
Se puede explicar la cooperatividad de la hemoglobina a partir de distintos modelos. Se han desarrollado 2 modelos diferentes. El modelo concertado (Modelo MWC) explica que la hemoglobina tiene únicamente 2 formas: el estado T y el estado R. Al enlazarse con un ligando, el equilibrio cambia entre estos 2 estados. La deoxihemoglobina se considera en estado T. Pero al enlazarse un oxígeno, el estado R está muy favorecido. En este estado se favorece fuertemente el enlace de más oxígenos. En este modelo, cada tetrámero puede existir exclusivamente en dos estados (T o R). En cambio el modelo secuencial explica que la unión de un oxígeno a la hemoglobina favorece la unión de más oxígenos, pero no significa un cambio total del estado T al estado R.
Oxihemoglobina

Cuando la hemoglobina tiene unido oxígeno se denomina oxihemoglobina o hemoglobina oxigenada, dando el aspecto rojo o escarlata intenso característico de la sangre arterial. Cuando pierde el oxígeno, se denomina hemoglobina reducida, y presenta el color rojo oscuro de la sangre venosa (se manifiesta clínicamente por cianosis).
- Reacción paso a paso:
- Reacción total:
Efectores alostericos: 2,3- Bisfosfoglicerato
En las células rojas es crucial la presencia del 2,3- Bisfosfoglicerato, ya que éste determina la afinidad de la hemoglobina al oxígeno. Para que la hemoglobina funcione eficientemente, el estado T debe permanecer estable hasta que la unión de suficientes oxígenos permita la transición al estado R. El estado T es muy inestable; esto desplaza el equilibrio hacia el estado R. Esto resultaría en una baja liberación de oxígeno en los tejidos. Por lo tanto un mecanismo adicional se necesita para estabilizar el estado T. Este mecanismo se descubrió a partir de la comparación de la afinidad la oxígeno de la hemoglobina es un estado puro y en las células rojas. Se encontró que en un estado puro la hemoglobina se enlaza fuertemente al oxígeno, dificultando su liberación, mientras que en las células rojas su afinidad es menor. Esta diferencia se debe a la presencia del 2,3- bifosfoglicerato (2,3- BPG). Este compuesto está presente en las células rojas de la sangre a una concentración igual a la concentración de hemoglobina (~ 2 mM).
El 2,3- BPG se enlaza al centro del tetrámero, en un ‘bolsillo’ que solo está presente en el estado T. En la transición de T a R, este ‘bolsillo’ colapsa y se libera el 2,3- BPG. Para que esto suceda los enlaces entre la hemoglobina y el 2,3- BPG se deben romper, y a su vez cuando este compuesto está presente se necesitan mayores enlaces de oxígeno con la hemoglobina, para que ésta cambie se forma de T a R. Por lo tanto la hemoglobina se mantiene en su estado T de baja afinidad hasta que alcance un medio con altas concentraciones de oxígeno. Debido a esto se le llama al compuesto 2,3- BPG efector alostérico. La regulación por parte de una molécula estructuralmente diferente al O2 es posible gracias al enlace del efector alostérico en un sitio completamente distinto a los sitios de enlace del oxígeno en la hemoglobina.
Efecto Bohr
El aumento de oxigenación de la hemoglobina en los pulmones y la rápida liberación de oxígeno en los tejidos gracias a los efectos del pH y pCO2es conocido como el efecto Bohr. Los tejidos de metabolización rápida, como el músculo durante la contracción, generan grandes cantidades de iones de hidrógeno y dióxido de carbono. Para liberar oxígeno donde es más necesario, la hemoglobina ha evolucionado para responder a las concentraciones de estas dos sustancias. Al igual que el 2,3- BPG, los iones de hidrógeno y el dióxido de carbono son efectores alostéricos de la hemoglobina que se unen a sitios distintos a los sitios de enlace del oxígeno.
La afinidad de la hemoglobina respecto el oxígeno disminuye, al bajar el valor del pH (7.4). Por lo tanto, cuando la hemoglobina se mueve hacia la región con menor pH, tiende a liberar más oxígeno. Por ejemplo, el transporte desde los pulmones, con pH 7.4 y un pO2 de 100 torr, hacia el músculo activo, con un pH de 7.2 y una presión de oxígeno parcial del 20 torr, resulta en la liberación de un 77 % del total de oxígeno que lleva una molécula de hemoglobina. Mientras que en el caso de no encontrarse ningún cambio de pH o de la pO2 se liberaría solo un 66 % del total de oxígeno de la hemoglobina.
En el metabolismo aeróbico en los tejidos, el CO2 liberado y la pCO2 aumenta con un incremento simultáneo de iones de H+. El pH de los tejidos se reduce debido a la formación de ácidos metabólicos como el ácido carbónico y láctico. A pH bajo la afinidad de la hemoglobina hacia el oxígeno se reduce y aumenta la velocidad de disociación de oxígeno de la oxiHb en los tejidos. La condición inversa prevalece en los pulmones, donde pCO2 es baja y el pH es alto, por lo tanto la afinidad de la Hb para unirse con O2 aumenta. Al enlazarse con el primer oxígeno, la Hb sufre cambios conformacionales y pasa del estado T al R, aumentando así la cooperatividad.
La hemoglobina se enlaza al dióxido de carbono en los tejidos después de liberar oxígeno, y transporta el 15 % del total de CO2 transportado en la sangre. También tiene una función como Buffer, ya que se enlaza a dos protones por cada cuatro moléculas de oxígeno liberadas, por lo tanto contribuye al mantenimiento de un pH constante en la sangre.
Importancia Biomédica
Todas las condiciones fisiológicas y clínicas asociadas con falta de oxígeno estimulan la producción de 2,3-DPG en los eritrocitos, lo cual resulta en un aumento de liberación de oxígeno de la hemoglobina. Hipoxia: en un estado hipoxico, la concentración de 2,3-DPG en las células rojas es elevada, debido a un aumento en la glucólisis. Este es un ejemplo de la adaptación a la hipoxia por parte del cuerpo. Anemia: Es una condición clínica asociada con una disminución del nivel de hemoglobina en la sangre. Esto genera un suministro pobre de oxígeno a los tejidos. En la anemia, la concentración de 2,3- BPG en las células rojas es elevada, aumentando la liberación de oxígeno. Adaptación a altura: Las personas que viven en regiones gran altitud, donde la concentración de oxígeno es baja, el cuerpo realiza varios cambios fisiológicos para adaptarse a estas condiciones. Estos cambios incluyen hiperventilación, policitemia y un aumento en la producción de 2,3- BPG en los eritrocitos.
Tipos de hemoglobina
- Hemoglobina A o HbA, también llamada hemoglobina del adulto o hemoglobina normal, representa aproximadamente el 97 % de la hemoglobina en el adulto. Está formada por dos globinas alfa y dos globinas beta.
- Hemoglobina A2: Representa menos del 2,5 % de la hemoglobina después del nacimiento. Está formada por dos globinas alfa y dos globinas delta. Sufre un aumento marcado en la beta-talasemia, al no poderse sintetizar globinas beta.
- Hemoglobina S: Hemoglobina alterada genéticamente y presente en la anemia de células falciformes. Afecta predominantemente a la población afroamericana y amerindia.
- Hemoglobina F: Hemoglobina fetal: formada por dos globinas alfa y dos globinas gamma. Tras el nacimiento desciende la síntesis de globinas gamma y aumenta la producción de globinas beta.
- Oxihemoglobina: Representa la hemoglobina que posee unido oxígeno (Hb+O2)
- Metahemoglobina: Hemoglobina cuyo grupo hemo tiene el hierro en estado férrico, Fe (III) (es decir, oxidado). Este tipo de hemoglobina no puede unir oxígeno. Se produce por una enfermedad congénita en la cual hay deficiencia de metahemoglobina reductasa, enzima encargada de mantener el hierro como Fe(II). La metahemoglobina también se puede producir por intoxicación de nitritos.
- Carbaminohemoglobina: se refiere a la hemoglobina que ha unido CO2 después del intercambio gaseoso entre los glóbulos rojos y los tejidos (Hb+CO2).
- Carboxihemoglobina: Hemoglobina resultante de la unión con el CO. Es letal en grandes concentraciones (40 %). El CO presenta una afinidad 210 veces mayor que el oxígeno por la Hb, por lo que desplaza a éste fácilmente y produce hipoxia tisular, pero con una coloración cutánea normal (produce coloración sanguínea fuertemente roja) (Hb+CO).
- Hemoglobina glucosilada: aunque se encuentra normalmente presente en sangre en baja cantidad, en patologías como la diabetes se ve aumentada. Es el resultado de la unión de la Hb con glucosa u otros carbohidratos libres.
También hay hemoglobinas de los tipos: Gower 1, Gower 2 y Portland. Éstas solo están presentes en el embrión.
Valores de referencia
Los valores de referencia varían de acuerdo a cada laboratorio clínico y por eso se especifican al solicitar la prueba. Esto depende de la ubicación del mismo, específicamente altitud la calidad de las técnicas usadas.[2]
| Sexo | Hemoglobina mínimo | Hemoglobina máximo | Hematocrito mínimo | Hematocrito máximo |
|---|---|---|---|---|
| Hombre | 13.8 g/dL | 16 g/dl | 42% | 52% |
| Mujer | 12.1 g/dL | 15.1 g/dl | 36% | 48% |
Véase también
Referencias
- ↑ Holden, Constance (30 September de 2005). «Blood and Steel» (pdf). Science 309 (5744): 2160. doi:10.1126/science.309.5744.2160d.
- ↑ a b Medline Plus; DrTango, Inc (10 de enero de 2012). «Hemoglobin» [Hemoglobina] (HTM). En NIH, ed. Medline Plus, enciclopedia de salud (en inglés). Estados Unidos: NLM. Consultado el 23 de enero de 2012. (requiere suscripción). Parámetro desconocido
|urltrad=ignorado (ayuda) - ↑ Segundomedico.com; Dr Arnal (9 de junio de 2015). «Hemoglobina alta ¿causa problemas?». SegundoMedico, Blog de Salud. España. Consultado el 1 de septiembre de 2015. (requiere suscripción).
Bibliografía
- Khalsa, Nisha. Essentials of Biochemistry.Jaipur, IND: Global Media, 2008. p 486. http://site.ebrary.com/lib/bibliotecauniandes/Doc?id=10416762&ppg=486
- Berg Jeremy M.; Tymoczko John L.; Stryer Luber. Biochemistry. W. H. Freeman and Company, 2010. Chapter 5.





