Hemofilia A
| Hemofilia A | ||
|---|---|---|
 La causa de la Hemofilia A es la reducción en la cantidad o en la actividad del factor VIII de coagulación. | ||
| Especialidad | hematología | |
| Síntomas | Sangrado prolongado por lesiones comunes.[1] | |
| Causas | Deficiencia de factor VIII de la coagulación | |
| Tratamiento | Factor VIII, inhibidores del factor VIII, emicizumab | |
La hemofilia A es la forma más común de hemofilia y, tras la enfermedad de von Willebrand, es el segundo trastorno genético asociado con hemorragia grave. Se trata de una condición hereditaria causada por una reducción en la cantidad o en la actividad del factor VIII de coagulación. Esta proteína actúa como un cofactor para el factor IX en la activación del factor X en la cascada de coagulación. Un fallo en este punto de la cascada de la coagulación da como resultado la formación de fibrina deficiente, lo que provoca que la coagulación sea mucho más prolongada y el coágulo más inestable. Aproximadamente 1 de cada 10 000 varones se ven afectados.
Causas[editar]
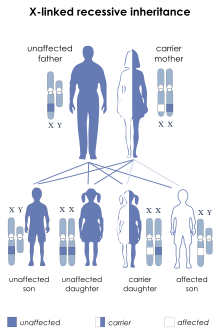
La enfermedad está causada por un alelo recesivo del gen F8 ubicado en el cromosoma X (Xq28), por lo que se desarrolla en hombres y en mujeres homocigotas. Sin embargo, se ha descrito una forma leve de la enfermedad en hembras heterocigotas, probablemente debido a una lionización desfavorable (inactivación del cromosoma X normal en la mayoría de las células). Aproximadamente el 30 % de los pacientes no tienen antecedentes familiares, por lo que su enfermedad es presumiblemente debida a mutaciones nuevas.
Las mujeres con un gen defectuoso del factor VIII son portadoras de este rasgo. El 50 % de la descendencia masculina de mujeres portadoras presenta la enfermedad y el 50 % de la descendencia femenina es portadora. Asimismo, todas las hijas de un varón hemofílico son portadoras del rasgo.
Cuadro clínico[editar]
Los afectados por hemofilia A pueden tener una hemorragia en cualquier zona, pero los sitios más comunes son las articulaciones (rodillas, tobillos, codos), músculos y aparato digestivo. Las hemartrosis espontáneas son tan características de la hemofilia que casi son el principal diagnóstico de la enfermedad. Los pacientes con hemofilia leve sólo tienen hemorragias en respuesta a traumatismos mayores o cirugía. Y en quienes tienen hemofilia grave hay hemorragias espontáneas.
Los primeros signos de la hemofilia pueden ocurrir ya con el parto al utilizar fórceps o extracción por vacío en los partos vaginales, provocando en la cabeza moretones o hematomas e incluso hemorragia intracraneal. El sangrado prolongado de una circuncisión o una punción venosa es otro de los primeros signos comunes de la hemofilia.
Diagnóstico[editar]
Se puede pensar o sospechar en el diagnóstico de hemofilia ante enfermos con hemorragias espontáneas o secundarias a traumatismos, especialmente si aparecen en las primeras etapas de la vida o en el momento del nacimiento.
La evaluación detallada de los antecedentes hemorrágicos del enfermo y de su familia será una ayuda importante para orientar el correcto diagnóstico de hemofilia. A continuación es indispensable la participación del laboratorio. En los enfermos con coagulopatías congénitas se evidencian alteraciones en las pruebas que miden globalmente la coagulación.
Concretamente en el caso de la hemofilia A se encuentra alargada la cefalina. La confirmación del tipo de hemofilia se obtiene cuando se detecta una ausencia o una disminución significativa del factor VIII de coagulación.[2]
Pruebas de laboratorio[editar]
Muchos exámenes de la coagulación de la sangre se llevan a cabo si la persona bajo estudio es la primera en la familia con un trastorno de sangrado. Una vez que se ha identificado el defecto, los otros miembros de la familia requerirán menor cantidad de exámenes para el diagnóstico. Los exámenes incluyen:
- Tiempo parcial de tromboplastina prolongado.
- Tiempo de protrombina normal.
- Tiempo de sangrado normal.
- Niveles normales de fibrinógeno.
- Actividad baja del factor VIII sérico.
Tratamiento[editar]
El tratamiento estándar implica el reemplazo del factor de coagulación faltante. La cantidad de concentrados del factor VIII que se necesita depende de la gravedad y lugar del sangrado, al igual que de la talla del paciente.
La hemofilia leve se puede tratar con desmopresina (DDAVP), la cual ayuda a que el cuerpo libere factor VIII que se encuentra almacenado en el revestimiento interior de los vasos sanguíneos.
Para prevenir una crisis hemorrágica, a las personas con hemofilia y a sus familias se les puede enseñar la forma de administrar concentrados del factor VIII en sus hogares, ante los primeros signos de sangrado. Las personas con formas graves de la enfermedad pueden requerir un tratamiento preventivo regular.
Dependiendo de la gravedad de la enfermedad, se puede administrar concentrado de factor VIII o desmopresina (DDAVP) antes de practicar una extracción dental y una cirugía con el fin de prevenir el sangrado.
Es necesaria la vacunación contra la hepatitis B, dado que hay un aumento en el riesgo de exposición al virus de la hepatitis B, debido a las frecuentes infusiones de hemoderivados.
Los pacientes que desarrollan un inhibidor para el factor VIII pueden requerir tratamiento con otros factores de la coagulación, tales como el factor VIII de coagulación, que pueden ayudar a la coagulación incluso en ausencia del factor VIII.
En las últimas décadas, el foco de las terapias de hemofilia se ha enfocado en reemplazar el factor de coagulación faltante; sin embargo, la biotecnología combinada con un mayor entendimiento de la bioquímica de la coagulación está actualmente cambiando el paradigma del tratamiento.
Diferentes tipos de agentes hemostáticos se encuentran disponibles para el manejo de la hemofilia. Estos se dividen en terapias de reemplazo y terapias de no reemplazo.
Las terapias de reemplazo, mejor conocidas como concentrados de factor, son el tratamiento a elegir para las personas con hemofilia, debido a que son seguros y efectivos para tratar y prevenir sangrados, por ejemplo: factor ocho, factor nueve, productos de vida media extendida, agentes puente o de derivación, factor siete recombinante, concentrado complejo protrombínico.
También existen las terapias de no reemplazo que no son factores, como lo es Emicizumab, la primera y única terapia de sustitución hasta la fecha. Los beneficios claves de esta terapia son su vía de administración subcutánea y la reducción en la frecuencia de los episodios de sangrado en pacientes con o sin inhibidores.
La Federación Mundial de Hemofilia recomienda:
- El uso de concentrados de factor derivados de plasma o recombinantes con inactivación viral, evitando el uso de plasma fresco congelado o crioprecipitado, debido a temas de calidad, seguridad y eficacia.
- Todos los pacientes con inhibidores del factor ocho exógeno deben ser considerados para profilaxis regular para prevenir sangrados.
- Los pacientes con hemofilia A e inhibidores del factor ocho exógeno, deben estar en profilaxis con Emicizumab.
Referencias[editar]
- ↑ Wallace, Stephaun E (2023). «The Mosaico HIV Vaccine Study: A Step Back or a Stepping Stone for Future Vaccine Development?». Infectious Diseases 2 (1): 2. ISSN 2755-113X. doi:10.17925/id.2023.2.1.2. Consultado el 19 de abril de 2024.
- ↑ Antonio Liras. «La hemofilia». Federación española de hemofilia. Archivado desde el original el 4 de septiembre de 2010.
