Diferencia entre revisiones de «Faringitis estreptocócica»
cito una nota al pie para explicar información contradictoria |
|||
| Línea 84: | Línea 84: | ||
=== Antibióticos === |
=== Antibióticos === |
||
La [[Organización Mundial de la Salud]] —entre otras organizaciones— recomienda la [[penicilina]], o sus derivados, para casos de faringitis estreptocócica debido a su seguridad, precio y efectividad,<ref name="Review09" /> por lo que la mayoría de los cursos orales requieren una duración estándar de diez días para asegurar la erradicación completa de EGA.<ref name="Faringoamigdalitis">{{cita web|título=Faringoamigdalitis estreptocócica|url=http://www.captura.uchile.cl/bitstream/handle/2250/17091/faringoamigdalitis_estrept.pdf?sequence=1|fechaacceso=24 de julio de 2013|apellido=Gutiérrez|nombre=Daniela|coautores=Karen León S., Héctor Bahamonde S.|editor=Hospital Clínico Universidad de Chile}}</ref> Cuando se tienen dudas acerca de si el paciente completará el tratamiento antibiótico vía oral se recomienda una sola inyección de [[penicilina benzatina]] G intramuscular.<ref name="Faringoamigdalitis" /> El antibiótico que se utiliza en los Estados Unidos y en Europa es la [[Fenoximetilpenicilina|penicilina V]] o la [[amoxicilina]],<ref name="Review09" /><ref name="empíricos" /><ref>{{cita publicación|autor=Bonsignori F, Chiappini E, De Martino M|título=The infections of the upper respiratory tract in children|publicación=Int J Immunopathol Pharmacol|volumen=23|número=1 Suppl|páginas=16–9|año=2010|pmid=20152073|doi=}}</ref> mientras que en la India, donde el riesgo de una fiebre reumática es más alto, se sugiere el tratamiento con [[penicilina benzatina]] como primera opción.<ref name="Review10" /> Los antibióticos adecuados disminuyen la duración de los síntomas a alrededor de un día y también, las posibilidades de contagio.<ref name="infección" /><ref name="IDSAGuideline2002"/> Se prescriben principalmente para reducir complicaciones poco comunes, como [[fiebre reumática]] y [[Amigdalitis#Absceso amigdalar|absceso periamigdalino]].<ref name="InternalMedPosition2001">{{cita publicación|autor=Snow V, Mottur-Pilson C, Cooper RJ, Hoffman JR|título=Principles of appropriate antibiotic use for acute pharyngitis in adults|publicación=Ann Intern Med|volumen=134|número=6|páginas=506-508|año=2001|mes=marzo|pmid=11255529|doi=10.7326/0003-4819-134-6-200103200-00018|url=http://annals.org/article.aspx?articleid=714358}}</ref> Deben sopesarse los argumentos a favor de la cura con antibióticos y la consideración de los posibles efectos secundarios,<ref name="Review2001" /> y es razonable sugerir que no se le administre medicación antimicrobiana a adultos sanos con reacciones adversas a los fármacos.<ref name="InternalMedPosition2001" /> Se prescriben antibióticos para casos de faringitis estreptocócica en un índice más alto del que se esperaría por su prevalencia,<ref>{{cita publicación|autor=Linder JA, Bates DW, Lee GM, Finkelstein JA|título=Antibiotic treatment of children with sore throat|publicación=J Am Med Assoc|volumen=294|número=18|páginas=2315–22|año=2005|mes=noviembre|pmid=16278359|doi=10.1001/jama.294.18.2315}}</ref> y recomiendan [[eritromicina]] y otros [[macrólido]]s o [[clindamicina]] para personas con graves [[Penicilina#Reacciones adversas|alergias a la penicilina]].<ref name="Review09" /><ref name="IDSA2012" /> Al principio, se utilizan [[cefalosporina]]s generales en pacientes con alergias menos graves.<ref name="Review09" /> Las infecciones estreptocócicas también pueden provocar [[Glomerulonefritis postestreptocócica|glomerulonefritis aguda]], sin embargo, la incidencia de este efecto secundario no disminuye con el uso de medicamentos.<ref name="Review10" /> |
La [[Organización Mundial de la Salud]] —entre otras organizaciones— recomienda la [[penicilina]], o sus derivados, para casos de faringitis estreptocócica debido a su seguridad, precio y efectividad,<ref name="Review09" /> por lo que la mayoría de los cursos orales requieren una duración estándar de diez días para asegurar la erradicación completa de EGA.<ref name="Faringoamigdalitis">{{cita web|título=Faringoamigdalitis estreptocócica|url=http://www.captura.uchile.cl/bitstream/handle/2250/17091/faringoamigdalitis_estrept.pdf?sequence=1|fechaacceso=24 de julio de 2013|apellido=Gutiérrez|nombre=Daniela|coautores=Karen León S., Héctor Bahamonde S.|editor=Hospital Clínico Universidad de Chile}}</ref> Cuando se tienen dudas acerca de si el paciente completará el tratamiento antibiótico vía oral se recomienda una sola inyección de [[penicilina benzatina]] G intramuscular.<ref name="Faringoamigdalitis" /> El antibiótico que se utiliza en los Estados Unidos y en Europa es la [[Fenoximetilpenicilina|penicilina V]] o la [[amoxicilina]],<ref name="Review09" />{{#tag:ref|National Center for Biotechnology Information recomienda que el tratamiento preferente para EGA sea una inyección de penicilina; sin embargo, la Escuela Andaluza de Salud Pública asegura que el tratamiento de elección de la faringitis estreptocócica es penicilina V o amoxicilina.<ref name="empíricos" />|group=n.}}<ref>{{cita publicación|autor=Bonsignori F, Chiappini E, De Martino M|título=The infections of the upper respiratory tract in children|publicación=Int J Immunopathol Pharmacol|volumen=23|número=1 Suppl|páginas=16–9|año=2010|pmid=20152073|doi=}}</ref> mientras que en la India, donde el riesgo de una fiebre reumática es más alto, se sugiere el tratamiento con [[penicilina benzatina]] como primera opción.<ref name="Review10" /> Los antibióticos adecuados disminuyen la duración de los síntomas a alrededor de un día y también, las posibilidades de contagio.<ref name="infección" /><ref name="IDSAGuideline2002"/> Se prescriben principalmente para reducir complicaciones poco comunes, como [[fiebre reumática]] y [[Amigdalitis#Absceso amigdalar|absceso periamigdalino]].<ref name="InternalMedPosition2001">{{cita publicación|autor=Snow V, Mottur-Pilson C, Cooper RJ, Hoffman JR|título=Principles of appropriate antibiotic use for acute pharyngitis in adults|publicación=Ann Intern Med|volumen=134|número=6|páginas=506-508|año=2001|mes=marzo|pmid=11255529|doi=10.7326/0003-4819-134-6-200103200-00018|url=http://annals.org/article.aspx?articleid=714358}}</ref> Deben sopesarse los argumentos a favor de la cura con antibióticos y la consideración de los posibles efectos secundarios,<ref name="Review2001" /> y es razonable sugerir que no se le administre medicación antimicrobiana a adultos sanos con reacciones adversas a los fármacos.<ref name="InternalMedPosition2001" /> Se prescriben antibióticos para casos de faringitis estreptocócica en un índice más alto del que se esperaría por su prevalencia,<ref>{{cita publicación|autor=Linder JA, Bates DW, Lee GM, Finkelstein JA|título=Antibiotic treatment of children with sore throat|publicación=J Am Med Assoc|volumen=294|número=18|páginas=2315–22|año=2005|mes=noviembre|pmid=16278359|doi=10.1001/jama.294.18.2315}}</ref> y recomiendan [[eritromicina]] y otros [[macrólido]]s o [[clindamicina]] para personas con graves [[Penicilina#Reacciones adversas|alergias a la penicilina]].<ref name="Review09" /><ref name="IDSA2012" /> Al principio, se utilizan [[cefalosporina]]s generales en pacientes con alergias menos graves.<ref name="Review09" /> Las infecciones estreptocócicas también pueden provocar [[Glomerulonefritis postestreptocócica|glomerulonefritis aguda]], sin embargo, la incidencia de este efecto secundario no disminuye con el uso de medicamentos.<ref name="Review10" /> |
||
== Pronóstico == |
== Pronóstico == |
||
Revisión del 15:07 17 sep 2013
| Faringitis estreptocócica | ||
|---|---|---|
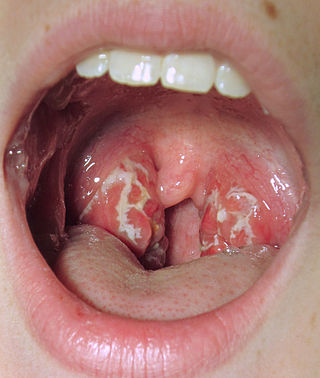 Caso de cultivo positivo de faringitis estreptocócica con exudado amigdalar típico en un paciente de 16 años. | ||
| Especialidad |
otorrinolaringología infectología | |
| eMedicine | med/1811 | |
La faringitis estreptocócica o amigdalitis estreptocócica es un tipo de faringitis causada por una infección estreptocócica del grupo A.[1] Afecta a la faringe incluyendo las amígdalas y en ocasiones a la laringe.[2] Los síntomas más comunes incluyen fiebre, dolor de garganta y ganglios linfáticos inflamados.[1] Está considerada la causa del 37% de los dolores de garganta en niños[3] y de entre el 5% y el 15% en adultos.[4]
La faringitis estreptocócica es una infección contagiosa que se propaga por el contacto cercano con un individuo infectado.[1] Su diagnóstico definitivo se realiza según los resultados de un cultivo de exudado faríngeo; sin embargo, esto no es siempre necesario, ya que el tratamiento puede decidirse a partir de los síntomas. En los casos ya confirmados o con alta probabilidad, los antibióticos son útiles tanto para prevenir complicaciones como para acelerar la recuperación.[5]
Síntomas e indicios
Los síntomas típicos de la faringitis estreptocócica son dolor de garganta, dolor al tragar —odinofagia—, fiebre mayor a los 38ºC, exudado amigdalar —pus en las amígdalas— y ganglios linfáticos cervicales inflamados.[6][5]
Otros indicios incluyen: dolor de cabeza, náuseas y vómitos, dolor abdominal,[7] dolor muscular,[8] fiebre escarlata o petequias palatales. Estas últimas son poco comunes, pero es un hallazgo altamente específico.[5] El periodo de incubación y, por lo tanto, el inicio de los síntomas de esta enfermedad ocurre de 24 a 72 horas después del contagio.[5] Si no hay presencia de fiebre, conjuntivitis, ronquera, secreción nasal o úlceras en la boca, es poco probable que se trate de faringitis estreptocócica.[4]
-
Boca bien abierta mostrando la garganta.
Nótense las petequias, o puntos de color rojo, en el velo del paladar. Este hallazgo es poco común pero altamente específico para la faringitis estreptocócica.[5] -
Amígdalas inflamadas en la parte posterior de la garganta cubiertas por exudado blanquecino.[5]
Un caso de cultivo positivo de faringitis estreptocócica con exudado amigdalar típico en un niño de 8 años.
Causas
La faringitis estreptocócica está causada por una bacteria denominada estreptococo beta-hemolítico del grupo A (Streptococcus pyogenes) —también conocido como SBHGA o EGA—;[9][6] de todos modos, otras bacterias, como los estreptococos beta-hemolíticos que no pertenecen al grupo A y las fusobacterias, también pueden causar faringitis.[5][8] Se propaga a través del contacto cercano con una persona infectada y, por lo tanto, en aglomeraciones como las que se encuentran en el ejército o las escuelas la tasa de trasmisión es mayor.[8][10] Se ha descubierto que las bacterias secas en el polvo no son contagiosas, mientras que las bacterias en condiciones húmedas como en cepillos de dientes o artículos similares pueden subsistir hasta quince días.[8] Solo en raras ocasiones puede surgir un brote como consecuencia de alimentos contaminados.[1][8] De los niños que no presentan ningún síntoma ni indicio, un doce por ciento es portador de la bacteria EGA en su faringe,[3] y después del tratamiento, aproximadamente el 15% de ellos continúa siéndolo.[11]
Diagnóstico
| Puntos | Probabilidad de faringitis estreptocócica | Tratamiento |
|---|---|---|
| 1 o menos | <10 % | No se requiere antibióticos o cultivo |
| 2 | 11–17 % | Antibiótico según el cultivo o el RADT |
| 3 | 28–35 % | |
| 4 o 5 | 52 % | Terapia empírica[n. 1] |
Ningún elemento de la historia o del examen físico del paciente confirma o excluye confiablemente el diagnóstico de la faringitis GABHS. Pueden utilizarse los criterios de Centor modificados para determinar la probabilidad de una infección estreptocócica en personas con faringitis y la necesidad de un tratamiento con antibióticos. El método se basa en cinco criterios clínicos y se otorga un punto por cada uno:[5]
- Ausencia de tos.
- Ganglios linfáticos cervicales inflamados o sensibles.
- Temperatura mayor a 38,0ºC.
- Exudado amigdalar o hinchazón.
- Edad menor a 15 años (se resta un punto si la edad es menor a 44).
Sin embargo, la Sociedad de Enfermedades Infecciosas de América (IDSA) no recomienda los tratamientos empíricos y considera que los antibióticos son apropiados solo después de una prueba positiva.[4] Los ensayos no son necesarios en niños menores de tres años, ya que los estreptococos del grupo A y la fiebre reumática son poco comunes, excepto en caso de que tengan un hermano con la enfermedad.[4]
Pruebas de laboratorio
El exudado faríngeo es el modelo de referencia para los diagnósticos de faringitis estreptocócica con una sensibilidad del 90–95 por ciento.[13][5] También puede usarse una prueba rápida de estreptococos —conocida como «prueba rápida para la detección de antígenos» o «RADT», por sus siglas en inglés—.[1] A pesar de que es más rápida, tiene una sensibilidad menor de 70% y una especificidad estadística igual (98%) al exudado faríngeo.[5]
Un cultivo de exudado faríngeo o un RADT positivos asociados con los síntomas determinan una valoración eficaz en aquellos pacientes en los que existen dudas sobre su diagnóstico.[14][15] En adultos, un RADT negativo es suficiente para descartar el dictamen; sin embargo, en niños se recomienda un cultivo de exudado faríngeo para confirmar el resultado.[4] Los individuos que no presentan síntomas no deberían realizar pruebas periódicas de ninguno de estos tipos debido a que cierto porcentaje de la población es «portadora» de la bacteria estreptocócica en su garganta sin que esto les cause ningún daño.[14]
Diagnóstico diferencial
Debido a que los síntomas de la faringitis estreptocócica coinciden con los de otras enfermedades, puede ser difícil realizar un diagnóstico clínico.[5] La tos, la secreción nasal, la afonía y el enrojecimiento ocular, además de la fiebre y el dolor de garganta son indicios más típicos de una faringitis viral que de una faringitis estreptocócica.[1][5] La presencia de una marcada inflamación de los ganglios linfáticos junto con dolor de garganta, fiebre e inflamación de las amígdalas puede también indicar una mononucleosis infecciosa.[16]
Prevención
Una amigdalectomía puede ser una medida preventiva razonable en personas con infecciones frecuentes —más de tres al año— en la garganta.[17] Sin embargo, los beneficios son pocos y los episodios normalmente disminuyen con el tiempo, sin importar las medidas que se hayan tomado.[18][19] Los casos de faringitis frecuente con resultado positivo para la prueba de la bacteria EGA también pueden hacer referencia a una persona que es portadora crónica de esta enfermedad y su cuadro clínico agudo está siendo provocado por otra etiología, como una infección viral.[4][6] No se recomienda tratar a personas que estuvieron expuestas pero que no presentan ningún síntoma.[4] Tampoco es aconsejable examinar a las personas portadoras de la bacteria EGA, ya que el riesgo de propagación y complicaciones es bajo.[4]
Tratamiento
La faringitis estreptocócica no tratada generalmente se cura en pocos días;[5] el método con antibióticos acorta la duración en caso de enfermedad aguda en alrededor de dieciséis horas.[5] La razón principal para realizar este tipo de tratamiento es reducir el riesgo de complicaciones como fiebre reumática o abscesos retrofaríngeos;[5] los antibióticos son efectivos si se suministran dentro de los nueve días desde el inicio de los síntomas.[1][9]
Analgésicos
Los analgésicos —como los antiinflamatorios no esteroideos (AINE) y el paracetamol— ayudan considerablemente a paliar el dolor asociado con la faringitis estreptocócica.[20] La lidocaína viscosa también puede ser útil.[21] A pesar de que los esteroides pueden ayudar,[9][22] no son recomendados normalmente;[4] se pueden usar aspirinas en adultos, pero no se recomiendan para los niños debido al riesgo de contracción del Síndrome de Reye.[9]
Antibióticos
La Organización Mundial de la Salud —entre otras organizaciones— recomienda la penicilina, o sus derivados, para casos de faringitis estreptocócica debido a su seguridad, precio y efectividad,[5] por lo que la mayoría de los cursos orales requieren una duración estándar de diez días para asegurar la erradicación completa de EGA.[6] Cuando se tienen dudas acerca de si el paciente completará el tratamiento antibiótico vía oral se recomienda una sola inyección de penicilina benzatina G intramuscular.[6] El antibiótico que se utiliza en los Estados Unidos y en Europa es la penicilina V o la amoxicilina,[5][n. 2][23] mientras que en la India, donde el riesgo de una fiebre reumática es más alto, se sugiere el tratamiento con penicilina benzatina como primera opción.[9] Los antibióticos adecuados disminuyen la duración de los síntomas a alrededor de un día y también, las posibilidades de contagio.[1][14] Se prescriben principalmente para reducir complicaciones poco comunes, como fiebre reumática y absceso periamigdalino.[24] Deben sopesarse los argumentos a favor de la cura con antibióticos y la consideración de los posibles efectos secundarios,[8] y es razonable sugerir que no se le administre medicación antimicrobiana a adultos sanos con reacciones adversas a los fármacos.[24] Se prescriben antibióticos para casos de faringitis estreptocócica en un índice más alto del que se esperaría por su prevalencia,[25] y recomiendan eritromicina y otros macrólidos o clindamicina para personas con graves alergias a la penicilina.[5][4] Al principio, se utilizan cefalosporinas generales en pacientes con alergias menos graves.[5] Las infecciones estreptocócicas también pueden provocar glomerulonefritis aguda, sin embargo, la incidencia de este efecto secundario no disminuye con el uso de medicamentos.[9]
Pronóstico
Los síntomas de la faringitis estreptocócica generalmente mejoran en un período de tres a cinco días independientemente del tratamiento.[1][14] Los antibióticos reducen el riesgo de complicaciones y trasmisión; los niños pueden volver a la escuela 24 horas después de la administración de fármacos y el riesgo de complicaciones en adultos es bajo.[1][5][4] En jóvenes, la fiebre reumática aguda es poco común en la mayor parte del mundo desarrollado, sin embargo, en la India, África subsahariana y algunas zonas de Australia son la principal causa de las enfermedades cardíacas adquiridas.[4]
Las dificultades que surgen de infecciones estreptocócicas de la garganta incluyen:[1]
El coste económico de esta enfermedad diagnosticada en niños, es de aproximadamente 350 millones de dólares en los Estados Unidos.[4]
Epidemiología
Se diagnostica faringitis —la categoría más amplia, que incluye la faringitis estreptocócica— a once millones de personas anualmente en los Estados Unidos.[5] A pesar de que la mayor parte de los casos son virales, el estreptococo beta-hemolítico del grupo A es la causa del 15% al 30% de los casos de faringitis en niños y del 5% al 20% en adultos.[5] Los casos generalmente surgen a finales del otoño, en invierno y a comienzos de la primavera.[5] La infección se disemina por contacto de individuos con las secreciones nasales o la saliva, a menudo entre miembros de la familia o personas que habitan en el mismo hogar.[15]
Un estudio comparó la prevalencia de BHS en especímenes de la garganta de niños y adultos sanos con dolor de garganta.[7] En individuos sanos, la influencia de estreptococos es menor en niños de 3 años —1.9-7,1 %— y en adolescentes mayor o igual de 16 años —2.4-3,7 %—, mientras que en edades comprendidas entre los tres y quince años es de —5.0-21,2 %—. La diferencia de contagio de estos individuos era menor durante la temporada de verano y mayor en época de inverno. Además, la infección varía con la edad en individuos sanos y pacientes con dolor de garganta.[29] Según el abstract de otra investigación, realizada a partir de artículos de Medline, en el 37% de los niños que padecen la enfermedad se observa la prevalencia de SBHGA, así como en el 24% de los menores de cinco años y pueden ser portadores de la bacteria el 12% de los infantes que no presenten ninguna clase de síntomas.[30]
Referencias
Notas
- ↑ Se entiende como «terapia empírica» a la iniciación del tratamiento antes de la determinación de una diagnóstico seguro.[12]
- ↑ National Center for Biotechnology Information recomienda que el tratamiento preferente para EGA sea una inyección de penicilina; sin embargo, la Escuela Andaluza de Salud Pública asegura que el tratamiento de elección de la faringitis estreptocócica es penicilina V o amoxicilina.[12]
Citas
- ↑ a b c d e f g h i j k Klein, Joel (julio de 2009). kidshealth.org, ed. «Faringitis estreptocócica». Consultado el 24 de junio de 2013.
- ↑ a b Giménez, Salvador (22 de noviembre de 2011). Medicina21, ed. «Las anginas o amigdalitis designa la inflamación de las amígdalas». Consultado el 24 de junio de 2013.
- ↑ a b Shaikh N, Leonard E, Martin JM (septiembre de 2010). «Prevalence of streptococcal pharyngitis and streptococcal carriage in children: a meta-analysis». Pediatrics 126 (3): e557-64. PMID 20696723. doi:10.1542/peds.2009-2648.
- ↑ a b c d e f g h i j k l m n ñ o Shulman, ST; Bisno, AL; Clegg, HW; Gerber, MA; Kaplan, EL; Lee, G; Martin, JM; Van Beneden, C (9 de septiembre de 2012). «Clinical Practice Guideline for the Diagnosis and Management of Group A Streptococcal Pharyngitis: 2012 Update by the Infectious Diseases Society of America». Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. PMID 22965026.
- ↑ a b c d e f g h i j k l m n ñ o p q r s t u v Choby BA (marzo de 2009). «Diagnosis and treatment of streptococcal pharyngitis». American Family Physician (en inglés) 79 (5): 383-90. PMID 19275067.
- ↑ a b c d e Gutiérrez, Daniela; Karen León S., Héctor Bahamonde S. Hospital Clínico Universidad de Chile, ed. «Faringoamigdalitis estreptocócica». Consultado el 24 de julio de 2013.
- ↑ a b c Brook I, Dohar JE (diciembre de 2006). «Management of group A beta-hemolytic streptococcal pharyngotonsillitis in children». J Fam Pract 55 (12): S1-11; quiz S12. PMID 17137534.
- ↑ a b c d e f Hayes CS, Williamson H (15 de abril de 2001). «Management of Group A beta-hemolytic streptococcal pharyngitis». Am Fam Physician 63 (8): 1557-1565. PMID 11327431.
- ↑ a b c d e f Baltimore RS (febrero de 2010). «Re-evaluation of antibiotic treatment of streptococcal pharyngitis». Curr. Opin. Pediatr. 22 (1): 77-82. PMID 19996970. doi:10.1097/MOP.0b013e32833502e7.
- ↑ Lindbaek M, Høiby EA, Lermark G, Steinsholt IM, Hjortdahl P (2004). «Predictors for spread of clinical group A streptococcal tonsillitis within the household». Scand J Prim Health Care 22 (4): 239-43. PMID 15765640. doi:10.1080/02813430410006729.
- ↑ E. Rakel, Robert; P. Rakel, David (2011). Textbook of Family Medicine (en inglés). Philadelphia, PA.: Elsevier Health Sciences. p. 331
|página=y|páginas=redundantes (ayuda). ISBN 9781437711608. Consultado el 17 de julio de 2013. - ↑ a b easp.es, ed. (octubre de 1998). «Terapia empírica de algunas infecciones frecuentes en atención primaria: resistencia bacteriana y selección del tratamiento» (PDF). p. 2
|página=y|páginas=redundantes (ayuda). Consultado el 17 de julio de 2013. - ↑ Ellen Reid Smith; Kahan, Scott; Miller, Redonda G. (2008). In A Page Signs & Symptoms. In a Page Series (en inglés). Hagerstown, Maryland: Lippincott Williams & Wilkins. p. 312. ISBN 0-7817-7043-2.
- ↑ a b c d Bisno AL, Gerber MA, Gwaltney JM, Kaplan EL, Schwartz RH (julio de 2002). «Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America». Clin. Infect. Dis. 35 (2): 113-25. PMID 12087516. doi:10.1086/340949.
- ↑ a b Diagnósticos médicos, ed. (2008). «Infección de garganta por estreptococos». Consultado el 24 de junio de 2013.
- ↑ Ebell MH (1 de octubre de 2004). «Epstein-Barr virus infectious mononucleosis». Am Fam Physician 70 (7): 1279-1287. PMID 15508538.
- ↑ Johnson BC, Alvi A (marzo de 2003). «Cost-effective workup for tonsillitis. Testing, treatment, and potential complications». Postgrad Med 113 (3): 115-8, 121. PMID 12647478.
- ↑ van Staaij, BK; van den Akker, EH; van der Heijden, GJ; Schilder, AG; Hoes, AW (enero de 2005). «Adenotonsillectomy for upper respiratory infections: evidence based?». Archives of disease in childhood 90 (1): 19-25. PMID 15613505.
- ↑ Burton, MJ; Glasziou, PP (21 de enero de 2009). «Tonsillectomy or adeno-tonsillectomy versus non-surgical treatment for chronic/recurrent acute tonsillitis.». Cochrane database of systematic reviews (Online) (1): CD001802. PMID 19160201.
- ↑ Thomas M, Del Mar C, Glasziou P (octubre de 2000). «How effective are treatments other than antibiotics for acute sore throat?». Br J Gen Pract 50 (459): 817-20. PMC 1313826. PMID 11127175.
- ↑ MedicineNet.com (ed.). «Generic Name: Lidocaine Viscous (Xylocaine Viscous) side effects, medical uses, and drug interactions». Consultado el 7 de mayo de 2010.
- ↑ «Effectiveness of Corticosteroid Treatment in Acute Pharyngitis: A Systematic Review of the Literature». Andrew Wing. 2010; Academic Emergency Medicine.
- ↑ Bonsignori F, Chiappini E, De Martino M (2010). «The infections of the upper respiratory tract in children». Int J Immunopathol Pharmacol 23 (1 Suppl): 16-9. PMID 20152073.
- ↑ a b Snow V, Mottur-Pilson C, Cooper RJ, Hoffman JR (marzo de 2001). «Principles of appropriate antibiotic use for acute pharyngitis in adults». Ann Intern Med 134 (6): 506-508. PMID 11255529. doi:10.7326/0003-4819-134-6-200103200-00018.
- ↑ Linder JA, Bates DW, Lee GM, Finkelstein JA (noviembre de 2005). «Antibiotic treatment of children with sore throat». J Am Med Assoc 294 (18): 2315-22. PMID 16278359. doi:10.1001/jama.294.18.2315.
- ↑ a b UpToDate Inc (ed.). «Complications of streptococcal tonsillopharyngitis». Consultado el 23 de junio de 2013.
- ↑ Stevens DL, Tanner MH, Winship J, et al. (julio de 1989). «Severe group A streptococcal infections associated with a toxic shock-like syndrome and scarlet fever toxin A». N. Engl. J. Med. 321 (1): 1-7. PMID 2659990. doi:10.1056/NEJM198907063210101.
- ↑ a b Hahn RG, Knox LM, Forman TA (mayo de 2005). «Evaluation of poststreptococcal illness». Am Fam Physician 71 (10): 1949-54. PMID 15926411.
- ↑ «The prevalence of beta-haemolytic streptococci in throat specimens from healthy children and adults. Implications for the clinical value of throat cultures». ncbi (en inglés) (3): 149-55. 15 de septiembre de 1997. PMID 9323783.
- ↑ Shaikh, Nader; Leonard, Erica; Martin, Judith M. (9 de agosto de 2010). «Prevalence of Streptococcal Pharyngitis and Streptococcal Carriage in Children: A Meta-analysis». Pediatrics (en inglés) (American Academy of Pediatrics) 26. doi:10.1542
|doi=incorrecto (ayuda). Consultado el 15 de septiembre de 2013.
- Esta obra contiene una traducción derivada de «Streptococcal pharyngitis» de Wikipedia en inglés, publicada por sus editores bajo la Licencia de documentación libre de GNU y la Licencia Creative Commons Atribución-CompartirIgual 4.0 Internacional.
Bibliografía adicional
- Taveira, Jorgelina (2009). Red Book Atlas de enfermedades infecciosas en pediatria. Médica Panamericana. p. 410. ISBN 9789500614498.
- J. Tortora, Gerard; R. Funke, Berdell; L. Case, Christine (2007). Introducción a la microbiología. Médica Panamericana. p. 959. ISBN 9789500607407.
- Vicente Ausina Ruiz; Moreno Guillén, Santiago (2006). Tratado SEIMC de enfermedades infecciosas y microbiología clínica. Médica Panamericana. p. 1595. ISBN 9788479039219.
- Kumar Nath, Swapan; Kumar, Swapan; Nath Sanjay, G Revankar (2007). Microbiología basada en la resolución de problemas. Elsevier España. p. 528. ISBN 9788481749885.
- L. Ceccotti, Eduardo (2007). Médica Panamericana, ed. El diagnóstico en la clínica estomatológica. p. 681. ISBN 9789500604635.
- López García, María José; Cárdenas Povedano, Marta; Urbano Felices, Aurora (2012). OmniaScience, ed. Manual de laboratorio de microbiología para el diagnóstico de infecciones respiratorias. ISBN 9788494023460.
- A. Argente, Horacio; E. Álvarez, Marcelo (2005). Médica Panamericana, ed. Semiología médica: fisiopatología, semiotecnia y propedeútica. Enseñanza basada en el paciente. p. 1604. ISBN 9789500604512.
- Abad Paniagua, Eduardo (2001). Ediciones Díaz de Santos, ed. Manual de Diagnóstico y Terapéutica Médica en Atención Primaria. p. 1256. ISBN 9788479785017.
- C. Smith, Tara; Babcock, Hilary (2010). Infobase Publishing, ed. Streptococcus (Group A) (en inglés). p. 112. ISBN 9781438132884.
- Jones & Bartlett Learning, ed. (2010). Antibiotic Essentials (en inglés). p. 732. ISBN 9780763792145.
- Gardiner, Mark; Eisen, Sarah; Murphy, Catherine (2009). Oxford University Press, ed. Training in Paediatrics (en inglés). p. 496. ISBN 9780199227730.
- R. Black, Edgar (1999). ACP Press, ed. Diagnostic Strategies for Common Medical Problems (en inglés). p. 674. ISBN 9780943126746.
- Richard Braen, G.; Basior, Jeanne; L. Jenkins, Jon; Cloud, Samuel; DeFazio, Christian (2011). Lippincott Williams & Wilkins, ed. Manual of Emergency Medicine (en inglés). p. 704. ISBN 9781608312498.
- Edward Alcamol, I. (2003). Facts On File, Incorporated, ed. Deadly Diseases and Epidemics (en inglés). ISBN 9780791073018.
|autor=y|apellidos=redundantes (ayuda)

![Infección de garganta con cultivo positivo de estreptococos del grupo A. Nótense las amígdalas inflamadas con exudado blanquecino.[2]](http://upload.wikimedia.org/wikipedia/commons/thumb/1/1e/StrepAug2010.JPG/124px-StrepAug2010.JPG)
![Boca bien abierta mostrando la garganta. Nótense las petequias, o puntos de color rojo, en el velo del paladar. Este hallazgo es poco común pero altamente específico para la faringitis estreptocócica.[5]](http://upload.wikimedia.org/wikipedia/commons/thumb/b/ba/Streptococcal_pharyngitis.jpg/200px-Streptococcal_pharyngitis.jpg)
![Amígdalas inflamadas en la parte posterior de la garganta cubiertas por exudado blanquecino.[5] Un caso de cultivo positivo de faringitis estreptocócica con exudado amigdalar típico en un niño de 8 años.](http://upload.wikimedia.org/wikipedia/commons/thumb/4/4f/Strep_throat2010.JPG/187px-Strep_throat2010.JPG)