Diferencia entre revisiones de «Eritrocito»
m Revertidos los cambios de 200.8.21.49 a la última edición de |
|||
| Línea 81: | Línea 81: | ||
== Hemoglobina == |
== Hemoglobina == |
||
{{AP|Hemoglobina}} |
{{AP|Hemoglobina}} |
||
Es |
Es un pigmento especial que da a los eritrocitos su color rojo característico. Su molécula posee hierro, y su función es el transporte de oxígeno. Está presente en todos los animales, excepto en algunos grupos de animales inferiores. Participa en el proceso por el que la sangre lleva los nutrientes necesarios hasta las células del organismo y conduce sus productos de desecho hasta los órganos excretores. También transporta el oxígeno desde los [[pulmón|pulmones]] (o desde las [[branquia]]s, en los peces), donde la sangre lo capta, hasta los tejidos del cuerpo. |
||
Cuando la [[hemoglobina]] se une al oxígeno para ser transportada hacia los órganos del cuerpo, se llama [[oxihemoglobina]]. Cuando la [[hemoglobina]] se une al [[dióxido de carbono|CO<sub>2</sub>]] para ser eliminada por la [[espiración]], que ocurre en los [[pulmón|pulmones]], recibe el nombre de [[desoxihemoglobina]]. Si la hemoglobina se une al [[monóxido de carbono]] (CO), se forma entonces un compuesto muy estable llamado [[carboxihemoglobina]], que tiene un enlace muy fuerte con el grupo [[hemo]] de la hemoglobina e impide la captación del oxígeno, con lo que se genera fácilmente una [[anoxia]] que conduce a la muerte |
Cuando la [[hemoglobina]] se une al oxígeno para ser transportada hacia los órganos del cuerpo, se llama [[oxihemoglobina]]. Cuando la [[hemoglobina]] se une al [[dióxido de carbono|CO<sub>2</sub>]] para ser eliminada por la [[espiración]], que ocurre en los [[pulmón|pulmones]], recibe el nombre de [[desoxihemoglobina]]. Si la hemoglobina se une al [[monóxido de carbono]] (CO), se forma entonces un compuesto muy estable llamado [[carboxihemoglobina]], que tiene un enlace muy fuerte con el grupo [[hemo]] de la hemoglobina e impide la captación del oxígeno, con lo que se genera fácilmente una [[anoxia]] que conduce a la muerte |
||
Revisión del 17:52 19 abr 2010

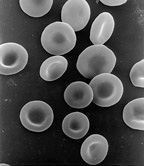
Los eritrocitos — también llamados glóbulos rojos o hematíes— son los elementos formes cuantitativamente más numerosos de la sangre. La hemoglobina es uno de sus principales componentes, y su objetivo es transportar el oxígeno hacia los diferentes tejidos del cuerpo. La cantidad considerada normal fluctúa entre 4.500.000 (en la mujer) y 5.000.000 (en el hombre) por milímetro cubico de sangre.
Etimología
- El nombre eritrocito deriva de la combinación del vocablo griego ἑρυθρός (erythros), 'rojo', con el sufijo español -cito, 'trozo de célula', que proviene a su vez de κύτος (cytos), 'cavidad o recipiente hueco'.[1]
Descripción
El eritrocito es un disco bicóncavo de más o menos 7 a 7.5 μm de diámetro y de 80 a 100 fL de volumen. La célula ha perdido su ARN residual y sus mitocondrias, así como algunas enzimas importantes; por tanto, es incapaz de sintetizar nuevas proteínas o lípidos.
Origen
Los eritrocitos se derivan de las células madre comprometidas denominadas hemocitoblasto.[2] La eritropoyetina, una hormona de crecimiento producida en los tejidos renales, estimula a la eritropoyesis (es decir, la formación de eritrocitos) y es responsable de mantener una masa eritrocitaria en un estado constante. Los eritrocitos, al igual que los leucocitos, tienen su origen en la médula ósea.
Proceso de desarrollo
Las etapas de desarrollo morfológico de la célula eritroide incluyen (en orden de madurez creciente) las siguientes etapas:
- proeritroblasto
- eritroblasto basófilo
- eritroblasto policromatófilo
- eritroblasto ortocromático
- reticulocito
- hematíe, finalmente, cuando ya carece de núcleo y mitocondrias.
A medida que la célula madura, la producción de hemoglobina aumenta, lo que genera un cambio en el color del citoplasma en las muestras de sangre teñidas con la tinción de Wright, de azul oscuro a gris rojo y rosáceo. El núcleo paulatinamente se vuelve picnótico, y es expulsado fuera de la célula en la etapa ortocromática.
La membrana del eritrocito en un complejo bilipídido–proteínico, el cual es importante para mantener la deformabilidad celular y la permeabilidad selectiva. Al envejecer la célula, la membrana se hace rígida, permeable y el eritrocito es destruido en el bazo. La vida media promedio del eritrocito normal es de 100 a 120 días.
La concentración eritrocitaria varia según el sexo, la edad, la ubicación geográfica. Se encuentran concentraciones más altas de eritrocitos en zonas de gran altitud, en varones y en recién nacidos. Las disminuciones por debajo del rango de referencia generan un estado patológico denominado anemia. Esta alteración provoca hipoxia tisular. El aumento de la concentración de eritrocitos (eritrocitosis) es menos común.
La hemólisis es la destrucción de los eritrocitos envejecidos y sucede en los macrófagos del bazo e hígado. Los elementos esenciales, globina y hierro, se conservan y vuelven a usarse. La fracción hem de la molécula se cataboliza a bilirrubina y a biliverdina, y finalmente se excreta a través del tracto intestinal. La rotura del eritrocito a nivel intravascular libera hemoglobina directamente a la sangre, donde la molécula se disocia en dímeros α y β, los cuales se unen a la proteína de transporte, haptoglobina. Ésta transporta los dímeros al hígado, donde posteriormente son catabolizados a bilirrubina y se excretan.
Los eritrocitos en los mamíferos

Los eritrocitos de los mamíferos no poseen núcleo cuando llegan a la madurez, es decir que pierden su núcleo celular y por lo tanto su ADN. (los anfibios y aves tienen eritrocitos con núcleo). Los eritrocitos también pierden su mitocondria y utilizan la glucosa para producir energía mediante el proceso de glucólisis seguido por la fermentación láctica.
Los eritrocitos son producidos continuamente en la médula ósea de los huesos largos. (En el embrión, el hígado es el principal productor de glóbulos rojos.) El bazo actúa como reservorio de eritrocitos, pero su función es algo limitada en los humanos. Sin embargo, en otros mamíferos, como los perros y los caballos, el bazo libera grandes cantidades de glóbulos rojos en momentos de estrés. Algunos atletas han tratado de explotar esta función del bazo tratando de liberar sus reservas de eritrocitos mediante fármacos, pero esta práctica pone en riesgo al sistema cardiovascular, dado que éste no está preparado para soportar sangre cuya viscosidad sea superior a la considerada normal.
Eritrocitos humanos
Los eritrocitos tienen una forma oval, bicóncava, aplanada, con una depresión en el centro. Este diseño es el óptimo para el intercambio de oxígeno con el medio que lo rodea, pues les otorga flexibilidad para poder atravesar los capilares, donde liberan la carga de oxígeno. El diámetro de un eritrocito típico es de 6-8 µm. Los globulos rojos contienen hemoglobina, que se encarga del transporte de oxígeno y del dióxido de carbono. Asimismo, es el pigmento que le da el color rojo a la sangre.
Valores considerados normales de hematíes en adultos
Metabolismo energético del eritrocito
El metabolismo de los eritrocitos es limitado, debido a la ausencia de núcleo, mitocondria y otros organelos subcelulares. Aunque la unión, el transporte y la liberación de oxígeno y dióxido de carbono es un proceso pasivo que no requiere energía, existe una variedad de procesos metabólicos dependientes de energía que son esenciales para la viabilidad de la célula.
Las vías metabólicas más importantes para el eritrocito maduro necesitan glucosa como sustrato. Estas vías se refieren a:
- la vía Embden–Meyerhof, mejor conocida como glucólisis;
- el ciclo de la hexosa-monofosfato
- vía de la hemoglobina reductasa
- ciclo de Rapoport–Luebering
Estas vías contribuyen con energía, al mantener:
- el potasio intracelular alto, el sodio intracelular bajo y un calcio intracelular muy bajo (bomba de cationes);
- hemoglobina en forma oxidada;
- elevados niveles de glutation reducido;
- integridad y deformabilidad de la membrana.
Via Embden–Meyerhof o glucólisis
Proporciona ATP para la regulación de la concentración intracelular de cationes (Na, K, Ca, Mg) a través de bombas de cationes. El eritrocito obtiene energía en forma de ATP del desdoblamiento de la glucosa por esta vía. Aproximadamente 90 a 95 por ciento del consumo celular de oxígeno utiliza esta vía. Los eritrocitos normales no tienen depósitos de glucógeno. Dependen por completo de la glucosa ambiental para la glucólisis. La glucosa penetra a la célula mediante difusión facilitada, un proceso que no consume energía. Es metabolizada a lactato, donde produce una ganancia neta de dos moles de ATP por un mol de glucosa.
Ciclo de las pentosas
Proporciona nicotinamida-adenina dinucleótido fosfato y glutatión reducido para reducir oxidantes celulares. Aproximadamente el 5 por ciento de la glucosa celular ingresa a la vía oxidativa de las pentosas, un sistema auxiliar para producir coenzimas reducidas. El glutatión reducido protege a la célula contra muchas lesiones producidas por agentes oxidantes permanentes. Los oxidantes dentro de la célula oxidan los grupos sulfhidrilo (SH) de la hemoglobina, a menos que los oxidantes sean reducidos por el glutatión reducido. Es por esto que es crucial en el eritrocito la función de esta vía.
Vía de la hemoglobina reductasa
Protege a la hemoglobina de la oxidación vía la NADH y metahemoglobina reductasa. Se trata de una vía alterna a la vía Embden–Meyerhof, esencial para mantener al hierro hem en el estado reducido Fe++. La hemoglobina con el hierro en estado férrico, Fe+++, es conocida como metahemoglobina. Esta forma de hemoglobina no logra combinarse con el oxígeno. La metahemoglobina reductasa, en unión con el NADH producido por la vía Embden–Meyerhof, protege al hierro hem de la oxidación. Sin este sistema, el 2 por ciento de la metahemoglobina formada todos los días se elevaría, con el tiempo, a un 20-40 por ciento, con lo que se limitaría gravemente la capacidad transportadora de oxígeno en la sangre. Los medicamentos oxidantes pueden interferir con la metahemoglobina reductasa y producir valores aún más elevados de metahemoglobina. Esto provoca cianosis.
Ciclo de Rapoport–Luebering
Este ciclo es parte de la vía Embden–Meyerhof, y tiene por finalidad evitar la formación de 3–fosfoglicerato y ATP. El DPG está presente en el eritrocito en una concentración de un mol BPG/mol de hemoglobina, y se une con fuerza a la desoxihemoglobina, con lo que la hemoglobina se mantiene en estado desoxigenado y se facilita la liberación de oxígeno. El incremento en la concentración de difosfoglicerato facilita la liberación de oxígeno a los tejidos mediante la disminución en la afinidad de la hemoglobina por el oxígeno. De esta manera, el eritrocito cuenta con un mecanismo interno para la regulación del aporte de oxígeno a los tejidos.
Hemoglobina
Es un pigmento especial que da a los eritrocitos su color rojo característico. Su molécula posee hierro, y su función es el transporte de oxígeno. Está presente en todos los animales, excepto en algunos grupos de animales inferiores. Participa en el proceso por el que la sangre lleva los nutrientes necesarios hasta las células del organismo y conduce sus productos de desecho hasta los órganos excretores. También transporta el oxígeno desde los pulmones (o desde las branquias, en los peces), donde la sangre lo capta, hasta los tejidos del cuerpo.
Cuando la hemoglobina se une al oxígeno para ser transportada hacia los órganos del cuerpo, se llama oxihemoglobina. Cuando la hemoglobina se une al CO2 para ser eliminada por la espiración, que ocurre en los pulmones, recibe el nombre de desoxihemoglobina. Si la hemoglobina se une al monóxido de carbono (CO), se forma entonces un compuesto muy estable llamado carboxihemoglobina, que tiene un enlace muy fuerte con el grupo hemo de la hemoglobina e impide la captación del oxígeno, con lo que se genera fácilmente una anoxia que conduce a la muerte
La hemoglobina también transporta productos residuales y el dióxido de carbono de vuelta a los tejidos. Menos del 2 por ciento total del oxígeno, y la mayor parte del CO2, son mantenidos en solución en el plasma sanguíneo). La hemoglobina representa el 35 por ciento del peso del eritrocito. Un compuesto relacionado, la mioglobina, actúa como almacén de oxígeno en las células musculares.
Véase también
Referencias
- ↑ Breve diccionario etimológico de la lengua española. Autor: Guido Gómez de Silva. ISBN 968-16-5543-5.
- ↑ Tratado de fisiología médica, del doctor Arthur C. Guyton. ISBN 0-7216-4394-9
