Angioedema
| Angioedema | ||
|---|---|---|
 Angioedema alérgico: este niño no es capaz de abrir los ojos debido a la hinchazón. | ||
| Especialidad | medicina de emergencia | |
| Síntomas | Áreas de hinchazón | |
| Tipos | Mediados por histamina, mediados por bradicinina.[1] | |
| Tratamiento |
Histamina : antihistamínicos , corticosteroides , epinefrina Bradicinina : inhibidor de la esterasa C1 , ecallantide , icatibant , plasma fresco congelado [1] | |
| Sinónimos | ||
| ||
El angioedema, también conocido por su epónimo edema de Quincke y por el término antiguo edema angioneurótico, se caracteriza por la rápida tumefacción (edema) de la piel, las mucosas y los tejidos submucosos. Aparte de su forma común, inducida por alergia, se ha registrado como efecto secundario de algunos medicamentos, en especial de los inhibidores ECA.[1]
Además, existe una forma hereditaria, debida a la deficiencia de la proteína sanguínea inhibidor C1. Esta forma se denomina angioedema hereditario (AEH), la cual se debe a una deficiencia del inhibidor de la esterasa C1. En algunas ocasiones se denomina con el término anticuado edema hereditario angioneurótico (EHAN), ya que antes se consideraba exclusivamente una reacción al estrés, motivada por un trauma emocional y/o una neurosis. Este cuadro inexacto del AEH hizo que muchos pacientes padecieran mucho, ya que se les etiquetaba equivocadamente de desequilibrados y se les solía negar el tratamiento médico requerido para sus síntomas, que a menudo eran terriblemente dolorosos, en especial cuando la tumefacción se produce en aparato digestivo profundo, la vejiga o los órganos reproductivos. La medicina moderna ha esclarecido esta teoría, y, por tanto, ha dejado de relacionarse esta enfermedad con la neurosis.
Los casos en los que el angioedema progresa con rapidez deben recibir un tratamiento de emergencia con epinefrina, ya que puede producirse una obstrucción de las vías respiratorias que provoque asfixia.
Historia
El Dr. Robert Graves describió por primera vez el cuadro en 1843. Heinrich Quincke documentó algunos casos de edema agudo, circunscrito, que afectaba a dos generaciones de una misma familia y acuñó el término de edema angioneurótico en 1882. Sir William Osler puntualizó en 1888 que algunos casos podían tener una base hereditaria, y en 1917 se identificó el tipo de herencia. La enfermedad fue definida bioquímicamente en 1963, por Donaldson y Evans, como una ausencia del inhibidor sérico del primer componente del complemento.
Fisiopatología
Parece que la causa última del desarrollo del angioedema radica en la activación de la bradiquinina. Este péptido es un potente vasodilatador dependiente del endotelio, aumenta la permeabilidad vascular lo que provoca una rápida acumulación de líquidos en el intersticio. Esto es especialmente visible en la cara, donde la piel tiene relativamente poco tejido conjuntivo y el edema se puede desarrollar con facilidad. La bradiquinina es secretada por diversos tipos de células como respuesta a numerosos estímulos; también resulta un mediador del dolor.
Los diversos mecanismos que interfieren en la producción o degradación de la bradiquinina pueden desencadenar un angioedema. Los inhibidores ECA bloquean la función de la cininasa II, la enzima encargada de la degradación de la bradiquinina. En el angioedema hereditario, la formación de la bradiquinina se produce por la activación continua del sistema complemento a causa de la deficiencia de uno de sus principales inhibidores, el inhibidor de la esterasa C1 (INH C1) y de la producción continua de calicreína, otro proceso inhibido por el INH C1. Este inhibidor de la proteasa serina (serpina) suele bloquear la conversión de C1 a C1r y C1s, que a su vez activa otras proteínas del sistema complemento. Además, inhibe diversas proteínas de la cadena de coagulación, aunque, por lo visto, los efectos de su deficiencia en el desarrollo de hemorragias y trombosis son limitados.
Existen tres tipos de angioedema hereditario:
- Tipo 1 – niveles reducidos del INH C1 (85%);
- Tipo 2 – niveles normales, pero función reducida del INH C1 (15%);
- Tipo 3 – no se detecta anormalidad alguna en el INH C1, aparece en una forma relacionada con un cromosoma X dominante, motivo por el cual suele afectar principalmente a mujeres; el embarazo y la administración de anticonceptivos orales puede potenciarlo (descrito originalmente por Bork et al en 2000, la frecuencia exacta es incierta).
El angioedema puede deberse a una formación de anticuerpos contra el INH C1; se trata, pues, de una enfermedad autoinmune. Este angioedema adquirido se asocia con el desarrollo de linfomas.
El consumo de productos que son vasodilatadores en sí mismos como el alcohol o la canela pueden incrementar la probabilidad de un episodio de angioedema en pacientes propensos. Si el episodio ocurre después de consumir estos productos, el inicio puede retrasarse una noche o durante varias horas y, por tanto, dificultar la conexión con dicho consumo.
La administración de ibuprofeno o de aspirinas puede aumentar la probabilidad de un episodio en algunos pacientes. La administración de paracetamol suele aumentar menos la probabilidad de un episodio, si bien esta amenaza no desaparece.
Cuadro clínico
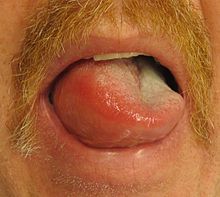
La piel de la cara, normalmente alrededor de la boca y la mucosa de la boca o de la garganta,o de ambas, así como la lengua, se inflaman durante un período que puede ir de unos minutos a varias horas. La tumefacción puede ocurrir en otras zonas, habitualmente en las manos. A veces, aparece tras una exposición reciente a alérgenos (por ejemplo, cacahuetes) y la urticaria se desarrolla simultáneamente, pero en muchas ocasiones la causa es idiopática (desconocida). La tumefacción puede venir acompañada de prurito. La percepción también puede decrecer en las zonas afectadas debido a la compresión de los nervios.
En casos graves se produce un estridor en las vías respiratorias, con sonidos de inspiración dificultosa y niveles decrecientes de oxígeno. En tales situaciones se requiere efectuar una intubación y un tratamiento rápido con adrenalina y antihistamínicos.
En el angioedema hereditario, a menudo no existe una causa directa identificable, si bien un leve trauma y otro tipo de estímulos pueden producir los episodios. Normalmente no suele estar asociada al prurito o la urticaria, puesto que no se trata de una respuesta alérgica. Los pacientes con AEH también pueden padecer episodios recurrentes (también denominados 'ataques') de tumefacción interna que provocan graves dolores abdominales, generalmente acompañados por vómito intenso, debilidad y en ciertos casos, diarrea acuosa y un exantema no eruptivo, sin prurito, con manchas de estructura circular. Dado que estos episodios estomacales pueden prolongarse entre 1 y 5 días, puede ser necesario hospitalizar al paciente a fin de que reciba un tratamiento adecuado contra dolores agresivos y para la hidratación. Se sabe que los episodios abdominales provocan un aumento significativo de leucocitos, aproximadamente entre 13 000 y 30 000. Cuando los síntomas aminoran, el volumen de leucocitos vuelve a descender lentamente hasta los niveles normales una vez transcurrido el episodio.
El AEH también produce tumefacciones en otras zonas, generalmente en las extremidades, los genitales, el cuello, la laringe y la cara. El dolor que acompaña a estas tumefacciones oscila entre levemente incómodo a dolor extremo, según su localización y gravedad.
Diagnóstico
El diagnóstico se efectúa a partir del cuadro clínico. Cuando se ha estabilizado al paciente, los niveles del complemento, en especial el inhibidor C1 y los niveles reducidos de los factores 2 y 4, pueden ser un indicio de la presencia del angioedema hereditario (véase más adelante).
Puesto que pueden pasar años hasta que un paciente recibe el diagnóstico correcto, no es extraño que se le someta por error a operaciones de cirugía abdominal innecesarias. En su confusión los médicos suelen realizar una laparoscopia de exploración y en ocasiones aisladas extirpan una sección del intestino.
Tratamiento
En el angioedema alérgico, evitar el contacto con alérgenos y emplear antihistamínicos puede prevenir futuros episodios. Los casos graves de angioedema pueden requerir una insensibilización contra el supuesto alérgeno, ya que puede llegar a ser letal. Los casos crónicos deben recibir un tratamiento con esteroides, lo cual suele proporcionar una respuesta positiva.
En el caso de la administración de inhibidores ECA, debe interrumpirse esta medicación y evitarse la administración de todo fármaco similar. Existe cierta controversia acerca de la seguridad de la administración de antagonistas de receptores de la angiotensina II en pacientes con episodios anteriores de angioedema.[cita requerida]
En el caso del angioedema hereditario, los estímulos específicos que han provocado anteriormente episodios deben evitarse en adelante. Los casos graves reciben un tratamiento sustitutivo con inhibidor de la esterasa C1 (según lo descrito por Waytes et al 1996), que está autorizado como Berinert P en algunos países; por su parte, el danazol (un andrógeno) alivia en cierta medida los síntomas.[2] El concentrado de INH C1 no está disponible en EE. UU., así que en ocasiones se emplea plasma fresco congelado. El concentrado C1IHN se encuentra en la actualidad en un estadio posterior de desarrollo tanto para la indicación aguda como para la profiláctica y en el estudio de aplicación aguda. El DX-88 es un inhibidor de la calicreína en desarrollo como medicamento huérfano para el angioedema hereditario . El icatibant es un antagonista de receptores de la bradiquinina que Jerini AG, una empresa farmacéutica alemana, va a comercializar como medicamento huérfano para el angioedema hereditario. Pharming,[3] una empresa holandesa de biotecnología está desarrollando un recombinante del inhibidor C1 para los episodios agudos del angioedema hereditario. El producto rh INH C1 de Pharming y el icatibant de Jerini se encuentran actualmente en la fase III de desarrollo y disponen de una designación de medicamento huérfano en EE. UU. y Europa.
En los tipos I y II del angioedema adquirido y en el angioedema no histaminérgico, los antifibrinolíticos como el ácido tranexámico o el ácido ε-aminocaproico pueden resultar efectivos.
Referencias
- ↑ a b c Bernstein, Jonathan A.; Cremonesi, Paolo; Hoffmann, Thomas K.; Hollingsworth, John (13 de abril de 2017). «Angioedema in the emergency department: a practical guide to differential diagnosis and management». International Journal of Emergency Medicine 10: 15. ISSN 1865-1372. PMC 5389952. PMID 28405953. doi:10.1186/s12245-017-0141-z. Consultado el 15 de marzo de 2022.
- ↑ Riedl, Marc A. (1 de abril de 2015). «Critical appraisal of androgen use in hereditary angioedema: a systematic review». Annals of Allergy, Asthma & Immunology (en inglés) 114 (4): 281-288.e7. ISSN 1081-1206. PMID 25707325. doi:10.1016/j.anai.2015.01.003. Consultado el 3 de abril de 2022.
- ↑ «Pharming Group N.V.». web.archive.org. 16 de abril de 2007. Archivado desde el original el 16 de abril de 2007. Consultado el 3 de abril de 2022.
- Bork K, Barnstedt SE, Koch P, Traupe H. Hereditary angioedema with normal C1-inhibitor activity in women. Lancet 2000;356:213-7. PMID 10963200.
- Osler W. Hereditary angio-neurotic oedema. Am J Med Sci 1888;95:362-67.
- Quincke H. Concerning the acute localized oedema of the skin. Monatsh Prakt Derm 1882;1:129-131.
- Waytes AT, Rosen FS, Frank MM. Treatment of hereditary angioedema with a vapor-heated C1 inhibitor concentrate. N Engl J Med 1996;334:1630-4. PMID 8628358.
Enlaces externos
- OMIM 606860 (INH C1)
- OMIM 106100 (tipo 1/2 del angioedema hereditario)
- OMIM 300268 (tipo 3)
- Emedicine artículo sobre el angioedema
- asociación estadounidense del angioedema hereditario
- En MedlinePlus hay más información sobre Angioedema
