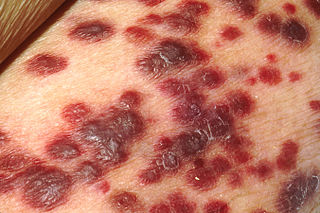
Sarcoma
| Tumores de tejidos blandos | ||
|---|---|---|
 | ||
| Especialidad | oncología | |
El sarcoma es una clase de tumor.
Los tumores de tejidos blandos son un grupo muy heterogéneo de neoplasias clasificadas según su línea de diferenciación, de acuerdo al tejido adulto al cual remedan. Clásicamente se define a los tejidos blandos como aquel tejido extraesquelético no epitelial del sistema reticuloendotelial, glía, y tejidos de soporte de los órganos. Son tejidos que conectan, apoyan o rodean a otros tejidos; e incluyen músculos, tendones, grasa y vasos sanguíneos. Por acuerdo se incluye también el sistema nervioso periférico. Embriológicamente los tejidos blandos derivan del mesodermo, con algún aporte ectodérmico.
El término proviene de una palabra griega que significa crecimiento de la carne, pero se sitúan en una categoría separada debido a sus características microscópicas, biológicas y clínicas diferenciadas, y se tratan de forma distinta.
La gran mayoría son de comportamiento benigno, con una alta tasa de curación. Los benignos remedan al tejido sano, y su crecimiento autónomo es limitado. No suelen invadir localmente y rara vez recidivan. Los malignos o sarcomas son localmente agresivos mediante invasión y/o destrucción, recidivan y pueden dar metástasis a distancia. Sin embargo, no todos los sarcomas son igual de agresivos ni tienen la misma capacidad de dar metástasis, por lo que es importante entender el término sarcoma según el grado de diferenciación de la neoplasia. Generalmente un sarcoma bien diferenciado es de bajo grado, y uno poco diferenciado suele ser de alto grado. Los de diferenciación intermedia suelen recidivar, pero rara vez dan metástasis.
Epidemiología[editar]
Su frecuencia es difícil de determinar. Las formas benignas de estas neoplasia son mucho más frecuentes (cociente benignos/malignos = 100/1). Los sarcomas constituyen aproximadamente un 1% de todas las neoplasias malignas, con una incidencia anual de 6 por 100.000 habitantes, aunque varía según la edad y el tipo histológico. No existen datos que indiquen un cambio en su incidencia ni diferencias geográficas significativas en las últimas décadas.
Etiología[editar]
En la mayoría de los casos la causa que los origina es desconocida, aunque se ha encontrado asociación a factores genéticos o ambientales, radiación, infecciones virales o deficiencias inmunitarias. La mayoría se originan de novo y sin causa aparente, aunque se han informado casos desarrollados sobre cicatriz o fracturas, o cercanos a implantes quirúrgicos.
- Carcinógenos químicos
Se han informado casos de sarcoma tras exposiciones a herbicidas, clorofenoles y sus metabolitos utilizados en la industria agraria, aunque otros estudios no han hallado esta asociación.
- Radiación
La incidencia de sarcomas asociada a post-irradiación es muy variable según los estudios. El riesgo se incrementa con la dosis de radiación, especialmente a partir de 50 Gy, y el tiempo medio entre la exposición y el diagnóstico es de 10 años.
- Infecciones virales e inmunodeficiencias
El virus VHH8 juega un papel fundamental en el desarrollo del sarcoma de Kaposi, y su curso clínico es dependiente del estado inmunitario del paciente. También el virus de Epstein-Barr (VEB) se ha asociado con tumores de músculo liso en pacientes inmunodeprimidos.
- Susceptibilidad genética
Varios tipos de tumores benignos de partes blandas parecen tener una base familiar o heredada, aunque son reportes raros y comprenden escaso número de tumores. El ejemplo más común es el de los lipomas múltiples hereditarios, o los tumores desmoides en el síndrome de Gardner.
Las neurofibromatosis (tipos 1 y 2) están asociadas a múltiples tumores benignos nerviosos. En el 2% de los pacientes con NF tipo 1aparecen tumores malignos de vainas nerviosas periféricas sobre sus variantes benignas.
El síndrome de Li-Fraumeni es una rara enfermedad autosómica dominante causada por mutaciones en el gen supresor tumoral TP53, de importancia capital en la sarcomagénesis. La mitad de estos pacientes han desarrollado tumores malignos a los 30 años, un tercio de los cuales son sarcomas de tejidos blandos y hueso.
Los pacientes con mutación en la línea germinal en el gen Rb1 (asociado al retinoblastoma) tiene un riesgo significativamente elevado de desarrollar un osteosarcoma.
Cuadro clínico[editar]
De las neoplasias benignas, un 99% son superficiales, y un 95% son menores de 5 cm de diámetro. Los sarcomas pueden aparecer en cualquier localización, pero tres cuartas partes se originan en los miembros, y un 10% en tronco y retroperitoneo, con un discreto predominio en varones. Como otras muchas neoplasias malignas, los sarcomas aumentan su incidencia con la edad.
Aquellos de localización profunda (véase retroperitoneo) pueden alcanzar grandes tamaños antes de dar síntomas, y una décima parte de los pacientes presenta metástasis a distancia en el momento del diagnóstico.
La incidencia varía según la edad y el subtipo histológico; así, el rabdomiosarcoma embrionario, por ejemplo, ocurre casi exclusivamente en niños, mientras que el sarcoma sinovial es propio de adultos jóvenes, y el sarcoma pleomórfico, el liposarcoma o el leiomiosarcoma son más frecuente en edades avanzadas.
En general se considera que al menos un tercio de estos pacientes fallece por causa del tumor, la mayoría por metástasis pulmonares.
La mayoría debuta como una masa indolora sin limitación funcional, incluso en tumores de gran tamaño. El aspecto inocente en la presentación y la baja incidencia de estas neoplasias hace que frecuentemente se infradiagnostiquen como tumores benignos. Es por ello que se suele interpretar que los tumores superficiales mayores de 5 cm de diámetro y todos los de localización profunda tienen un riesgo de un 10% de ser un sarcoma.
Diagnóstico[editar]
- Radiológico
La Resonancia Magnética (RMN) es la técnica de elección para detectar, caracterizar y estadiar estos tumores, debido a su capacidad para distinguir tejido neoplásico de tejido sano, así como de establecer relaciones con los paquetes vasculonerviosos y planos fasciales cercanos. Además ayuda a planificar el tratamiento quirúrgico, evaluar la respuesta a la quimioterapia y re-estadiar la neoplasia. Asimismo permite obtener medidas y proporciona información sobre necrosis, hemorragias, edemas o quistificaciones que puedan existir dentro de la neoplasia.
Se puede utilizar la Tomografía Computerizada (TC) en algunos casos de tumores de tórax y abdomen para evitar el artefacto que provoca en la RMN la interfase tejido/aire.
La Tomografía por Emisión de Positrones (PET) tiene capacidad para determinar la actividad biológica del tumor, y se puede utilizar para diferenciar tumores benignos de poco diferenciados, estadiaje o evaluación de recidivas.
- Anatomo-patológico
La toma de muestras es muy apropiada para proporcionar tipo histológico, grado histológico y de malignidad, y así predecir el patrón de crecimiento local o de metástasis. No obstante, para el diagnóstico definitivo se requiere de la neoplasia completa o de al menos gran parte de esta.
La biopsia incisional está indicada para la mayoría de las lesiones en miembros, mientras que la biopsia excisional debe evitarse en lesiones mayores de 2 cm, para prevenir posibles contaminaciones del tejido sano adyacente.
Aunque pueda usarse en lesiones de localización profunda, su valor será limitado en estos casos, puesto que se puede tratar de neoplasias con áreas de diferenciación muy heterogéneas, y podrían muestrearse áreas sanas en tumores muy necrosados o viceversa.
La citología por Punción-aspiración con aguja fina (PAAF) debe quedar limitada a centros sanitarios con un elevado índice de casos y con un equipo multidisciplinario bien integrado, para que las correlaciones clínico-radiológicas y la experiencia acumulada disminuyan al máximo el número de posibles errores diagnósticos. Además, al igual que la biopsia incisional, el muestreo de esta técnica es limitado.
Clasificación[editar]
Según su pronóstico[editar]
La OMS recomienda clasificar las neoplasias de tejidos blandos en cuatro grupos según su potencial biológico y dentro de cada grupo histotípico:
- Benignos: son los que no recidivan. Se consideran curados si la escisión es completa. En casos extremadamente raros se han reportado metástasis de tumores benignos de tejidos blandos. Se trata de comportamientos completamente impredecibles en base al aspecto histológico.
- Intermedios (localmente agresivos): son tumores de frecuente recidiva local, con patrón de crecimiento destructivo local. No tienen potencial para metastatizar, y requieren una extirpación con amplios márgenes quirúrgicos.
- Intermedios (raramente metastatizantes): localmente agresivos y con capacidad de dar ocasionales metástasis (riesgo <2%), generalmente a ganglios linfáticos y pulmón.
- Malignos: localmente agresivos, recidivantes y con capacidad para dar metástasis a distancia (riesgo 20-100%). En algunos sarcomas el riesgo es menor, pero a medida que el grado histológico va aumentando en las recidivas, la probabilidad de metastatizar va en aumento.
Según tipo histológico[editar]
La distribución de los tipos histológicos ha variado a lo largo de la historia y continúa haciéndolo en la actualidad. Esto es consecuencia de los cambios en las definiciones de los subtipos histológicos. Según la última clasificación de la OMS de tumores de partes blandas (OMS, febrero de 2013), éstos se clasifican del siguiente modo:
Tumores adipocíticos[editar]
- 1.1. Benignos
- Lipoma
- Lipomatosis
- Lipomatosis del nervio
- Lipoblastoma/lipoblastomatosis
- Angiolipoma
- Miolipoma
- Lipoma condroide
- Angiomiolipoma extra-renal
- Mielolipoma extra-adrenal
- Lipoma pleomórfico/Lipoma de células fusiformes
- Hibernoma
- 1.2. Intermedios (localmente agresivos)
- 1.3. Malignos
- Liposarcoma desdiferenciado
- Liposarcoma mixoide
- Liposarcoma pleomórfico
- Liposarcoma, sin otra especificación
Tumores fibroblásticos/miofibroblásticos[editar]
- 2.1. Benignos
- Fascitis nodular
- Fascitis proliferativa
- Miositis proliferativa
- Miositis osificante
- Pseudotumor fibr-óseo digital
- Fascitis isquémica
- Elastofibroma
- Hamartoma fibroso de la infancia
- Fibromatosis colli
- Fibromatosis hialina juvenil
- Fibromatosis de cuerpos de inclusión
- Fibroma de las vainas tendinosas
- Fibroblastoma desmoplásico
- Fibroblastoma tipo-mamario
- Fibroma aponeurótico calcificante
- Angiomiofibroblastoma
- Angiofibroma celular
- Fibroma tipo nucal
- Fibroma de Gardner
- Tumor fibroso calcificante
- 2.2. Intermedios (localmente agresivos)
- Fibromatosis plantar/palmar
- Fibromatosis tipo desmoide
- Lipofibromatosis
- Fibroblastoma de células gigantes
- 2.3. Intermedios (raramente metastatizantes)
- Tumor miofibroblástico inflamatorio
- Sarcoma miofibroblástico de bajo grado
- Sarcoma fibroblástico mixoinflamatorio/tumor fibroblástico atípico mixoinflamatorio
- 2.4. Malignos
- Fibrosarcoma del adulto
- Mixofibrosarcoma
- Sarcoma fibromixoide de bajo grado
- Fibrosarcoma epitelioide esclerosante
Tumores fibrohistiocitarios[editar]
- 3.1. Benignos
- 3.2. Intermedios (raramente metastatizantes)
Tumores de músculo liso[editar]
- 4.1. Benignos
- 4.2. Malignos
Tumores pericíticos (perivasculares)[editar]
- Tumor glómico (y variantes)
Tumores de músculo esquelético[editar]
- 6.1. Benignos
- 6.2. Malignos
- Rabdomiosarcoma embrionario
- Rabdomiosarcoma alveolar
- Rabdomiosarcoma pleomórfico
- Rabdomiosarcoma fusocelular/esclerosante
Tumores vasculares[editar]
- 7.1. Benignos
- 7.2. Intermedios (localmente agresivos)
- 7.3. Intermedios (raramente metastatizantes)
- Angioendotelioma papilar intralinfático
- Hemangioendotelioma retiforme
- Hemangioendotelioma composite
- Hemagioendotelioma pseudomiogénico (tipo sarcoma epitelioide)
- Sarcoma de Kaposi
- 7.4. Malignos
Tumores del estroma gastrointestinal (GIST)[editar]
Tumores de vainas nerviosas[editar]
- 9.1. Benignos
- Tumor de células granulares
- Mixoma de vainas nerviosas dérmicas
- Neuroma circunscrito solitario
- Meningioma ectópico
- Heterotopia nasal glial
- Tumor Tritón benigno
- Tumor de vainas nerviosas híbrido
- 9.2. Malignos
- Tumor de vainas nerviosas periféricas maligno
- Tumor de vainas nerviosas maligno epitelioide
- Tumor Tritón maligno
- Tumor de células granulares maligno
- Ectomesenquimoma
Tumores de diferenciación incierta[editar]
- 10.1. Benignos
- Fibromixoma acral
- Mixoma intramuscular
- Mixoma yuxta-articular
- Angiomixoma profundo (agresivo)
- Tumor angiectático hialinizante pleomórfico
- Timoma hamartomatoso ectópico
- 10.2. Intermedios (localmente agresivos)
- 10.3. Intermedios (raramente metastatizantes)
- Fibroxantoma atípico
- Histiocitoma fibroso angiomatoide
- Tumor fibromixoide osificante
- Tumor fibromixoide osificante maligno
- Tumor mixto
- Tumor mixto maligno
- Mioepitelioma
- Carcinoma mioepitelial
- Tumor mesenquimal fosfatúrico benigno
- Tumor mesenquimal fosfatúrico maligno
- 10.4. Malignos
- Sarcoma sinovial
- Sarcoma epitelioide
- Sarcoma alveolar de partes blandas
- Sarcoma de células claras
- Condrosarcoma mixoide extraesquelético
- Sarcoma de Ewing extraesquelético
- Tumor desmoplásico de células pequeñas redondas
- Neoplasias con diferenciación celular epitelioide vascular (PEComa)
