Sarcoma de Kaposi
| Sarcoma de Kaposi | ||
|---|---|---|
 | ||
| Especialidad | oncología | |
| eMedicine | med/1218 | |
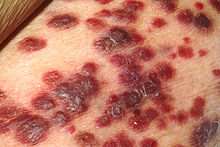
El sarcoma de Kaposi es un tumor maligno del endotelio linfático causado por el virus del sarcoma de Kaposi. La enfermedad fue descrita por el dermatólogo húngaro Moritz Kaposi en Viena en el año 1872, bajo el nombre de "sarcoma múltiple pigmentado idiopático".
Sus signos son lesiones de color rojo azulado, planas o elevadas y de forma irregular, sangrado por las lesiones gastrointestinales, dificultad para respirar por las lesiones pulmonares y esputo con sangre también por las lesiones pulmonares.
Historia
Entre los años 1950 y 1960 se describió de forma endémica en África central. En 1970 se lo asoció con estados inmunodeprimidos iatrogénicos, con enfermedades malignas terminales, pacientes trasplantados, etc.
En 1981 la aparición de varios casos en varones homosexuales marcó la primera alarma respecto a la enseguida identificada como una nueva epidemia, la de sida y se detectaron partículas virales del tipo herpético en cultivos de tejidos y en biopsias. También se reconocieron elementos que lo vincularon al citomegalovirus (CMV), detectándose antígenos tempranos y tardíos, CMV DNA y CMV RNA en cultivos de células de Sarcoma de Kaposi (SK) por diversos métodos.
En 1994 Chang et al. demostraron finalmente la presencia de un herpesvirus asociado,[1] llamado VHH-8 o KSHV (Kaposi's sarcoma herpes virus), del que pronto fue descifrada la secuencia genética.
Investigaciones posteriores han producido un importante cuerpo de conocimientos sobre el virus y sobre las patologías que produce, de las que ésta es sólo una. La prevalencia (porcentaje de individuos afectados) de este virus es muy grande (cercana al 50 %) en algunas poblaciones africanas, situándose entre el 2 % y el 8 % para el conjunto de la población mundial. El sarcoma de Kaposi sólo se desarrolla cuando el sistema inmunitario está deprimido, como ocurre en el sida, al que aparece asociada una variante específica.
Tipos
El sarcoma de Kaposi se presenta en cuatro formas epidemiológicas, con desarrollos clínicos distintos, en los diferentes grupos susceptibles.[2]
- La forma clásica fue la primera en ser descrita. Afecta sobre todo a hombres (de 5 a 15 veces más que a las mujeres) de más de 60 años. Se conoce de las regiones orientales del Mediterráneo, sobre todo las penínsulas Itálica y Balcánica y las islas griegas. La incidencia observada en estas últimas entre los varones infectados por VHH-8 es de aproximadamente 1/3500. La enfermedad suele presentarse en forma cutánea, afectando sobre todo a los miembros inferiores, y es a menudo indolora.
- La forma endémica fue descrita a partir de los años 1950 como una de las formas más frecuentes de cáncer en África Central y Oriental. Afecta a los hombres de 10 a 15 veces más a menudo que a las mujeres. En hombres de edad avanzada el curso puede ser semejante a la forma clásica, pero en personas más jóvenes se presenta como un cáncer mucho más agresivo, diseminado, con lesiones multifocales (distribuidas) que a menudo implican a las vísceras y con afectación de nodos linfáticos. Una forma rara (5 % de los casos) afecta a niños, con la misma frecuencia para los dos sexos, en una forma linfonodal severa. Es en esas regiones donde la seroprevalencia del VHH-8 (reveladora de la tasa de infección) supera a menudo el 50 % de los hombres adultos. No obstante no hay una correlación perfecta entre los dos parámetros, siendo la incidencia baja en algunas regiones donde la prevalencia es extrema.
- La forma postrasplante empezó a observarse en los años 1970 en pacientes de trasplante, sobre todo de riñón, sometidos a tratamientos inmunosupresores, como los que se siguen para evitar el rechazo. La incidencia del sarcoma de Kaposi es en estas personas alrededor de 500 o 1000 veces más alta que en la población general. La infección por el VHH-8 puede ser anterior al trasplante o una de las consecuencias del mismo.
- La cuarta forma es la asociada al VIH. Fue precisamente la concurrencia, en un breve espacio de tiempo, de un número inusitado de casos entre varones homosexuales de California, la que alertó de la aparición del síndrome de inmunodeficiencia adquirida.
El riesgo acumulado en diez años de desarrollar sarcoma de Kaposi en hombres y mujeres coinfectados por los virus VIH y VHH-8 es de 30 a 50 %[3] y la incidencia varios miles de veces mayor que en la población general. En los países desarrollados la introducción de terapias antirretrovirales altamente activas ha reducido radicalmente su incidencia;[4] pero en países africanos donde la prevalencia de ambos virus es elevada y los recursos sanitarios escasos, el sarcoma de Kaposi se ha convertido en el cáncer más común, representando en algunos lugares hasta el 50 % de los cánceres.
No se observan diferencias histológicas e inmunohistoquímicas entre las diferentes formas epidemiológicas, siendo las diferencias observadas más importantes las relativas al grado de desarrollo de la lesión. Los pacientes con delección del cromosoma 22 no tienden a presentar esta patología.
Referencias
- ↑ Chang, Y., Cesarman, E., Pessin, M. S., Lee, F., Culpepper, J., Knowles, D. M. & Moore, P. S. (1994). «Identification of herpesvirus-like DNA sequences in AIDS-associated Kaposi's sarcoma». Science 266 (5192): 1865-1869. PMID 7997879.
- ↑ S. Plancoulaine;A. Gessain (2005). «Aspects épidémiologiques de l'herpèsvirus humain 8 (HHV-8) et du sarcome de Kaposi». Médecine et Maladies Infectieuses 35 (5): 314-21.
- ↑ J. N. Martin;D. E. Ganem;D. H. Osmond;K. A. Page-Shafer;D. Macrae;D. H. Kedes (1998). «Sexual transmission and the natural history of human herpesvirus 8 infection». N Engl J Med 338 (14): 948-54.
- ↑ J. J. Goedert (2000). «The epidemiology of acquired immunodeficiency syndrome malignancies». Semin Oncol 27 (4): 390-401.
