Mastocitosis
| Mastocitosis | ||
|---|---|---|
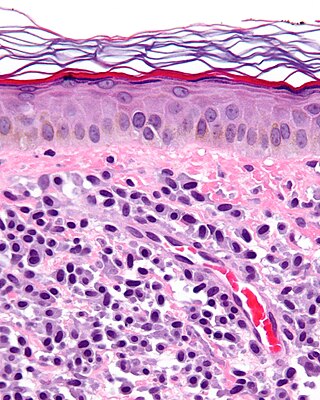 Micrografía de una mastocitosis. Biopsia de piel. Tinción hematoxilina-eosina. | ||
| Especialidad | oncología | |
Las mastocitosis son un conjunto de enfermedades que tienen en común la acumulación en la piel de un tipo de células conocidas como mastocitos. Los síntomas de estos trastornos pueden localizarse en la piel o en otros órganos. Las mastocitosis se clasifican en tres grandes grupos, según la afectación sea cutánea, en otros órganos o maligna como en la leucemia mastocítica. Los mastocitos son células que ante la presencia de determinados antígenos liberan mediadores inflamatorios como la histamina y la serotonina que son los responsables de los síntomas que presenta el paciente. Las formas que afectan a la piel como la urticaria pigmentosa son más propias de la infancia, mientras que otros tipos de mastocitosis se presentan en la edad adulta. La causa del trastorno no se conoce, afecta por igual a ambos sexos y generalmente no existen antecedentes familiares.[1][2]
Clasificación[editar]
La mastocitosis no es una enfermedad, sino un grupo de trastornos que se clasifican en tres grandes grupos:[1][3]
- Afectación predominante de la piel. Incluye la urticaria pigmentosa, la telangiectasia macularis eruptiva persistente, la mastocitosis cutánea difusa y el mastocitoma solitario.[4][5]
- Sistémica. Este grupo representa alrededor del 10 % de los casos. La afectación se extiende a otros órganos, principalmente hueso, hígado, bazo y ganglios linfáticos, provocando entre otras manifestaciones hepatomegalia y focos de destrucción del hueso (osteolisis).
- Maligna. Son trastornos muy raros por transformación maligna de los mastocitos, constituye, por tanto, un tipo de cáncer. En este grupo se encuentra el mastocitoma extracutáneo y la leucemia mastocítica.
Síntomas[editar]
Los síntomas son muy variables; el más frecuente es el picor en la piel y erupciones en cara, orejas, manos, pies párpados y otras partes del cuerpo. Pueden existir otros síntomas asociados como diarrea, dolor abdominal, dolor óseo por afectación del esqueleto, síntomas generales como falta de apetito y pérdida de peso o episodios de enrojecimiento de la piel (flushing). La infiltración de la médula ósea puede provocar anemia y aumento de eosinófilos (eosinofilia) entre otros síntomas.
Diagnóstico[editar]
El diagnóstico se basa en la observación de las manifestaciones características en la piel de las distintas afecciones, uno de los signos más típicos presente en el 90 % de los casos es el signo de Darier. La biopsia de piel observada al microscopio óptico confirma el diagnóstico clínico y muestra aumento del número de mastocitos de apariencia normal en la dermis, mientras que la epidermis tiene un aspecto normal pero con aumento de la pigmentación. Para la detección de la mastocitosis sistémica se utilizan otros métodos diagnósticos como la radiografía para visualizar las alteraciones del hueso y en ocasiones estudios del hígado y médula ósea.
Tratamiento[editar]
Los síntomas generales de la mastocitosis ocurren con la desgranulación de los mastocitos, por lo que es muy importante evitar todas aquellas situaciones o sustancias reconocidas como inductores de esta desgranulación mastocitaria, entre ellos:
- Estímulos físicos. Ejercicio intenso, fricción de la piel, baños calientes o fríos con cambios bruscos de temperatura, bebidas muy calientes, comidas picantes y alcohol.
- Fármacos. Existe una larga lista de fármacos que pueden activar los síntomas, algunos de ellos son aspirina, AINES, codeina, morfina y derivados, tiamina, quinina, escopolamina y procaína.
- Otras situaciones o sustancias que podrían desencadenar los síntomas son el estrés emocional, las picaduras de medusas o insectos, la parasitación por áscaris, la ingesta de determinados alimentos y las toxinas bacterianas.
El tratamiento médico de las mastocitosis es sintomático y no cambia el curso de la enfermedad, aunque se han reportado casos en los que el trastorno se cura de forma espontánea. Los fármacos más empleados para tratar los síntomas son los antihistamínicos y los estabilizadores de los mastocitos, como el cromoglicato disódico o el ketotifeno.
Referencias[editar]
- ↑ a b J. Fábrega Sabaté, F.A. Moraga Llop: Mastocitosis.
- ↑ Mastocitosis. Dermatopatología, Laboratorio Menarini, capítulo 89.
- ↑ «Orphanet: Classifications». www.orpha.net. Consultado el 12 de marzo de 2022.
- ↑ Ellis DL (1996). «Treatment of telangiectasia macularis eruptiva perstans with the 585-nm flashlamp-pumped dye laser». Dermatol Surg 22 (1): 33-7. PMID 8556255. doi:10.1016/1076-0512(95)00388-6.
- ↑ Noack F, Escribano L, Sotlar K, Nunez R, Schuetze K, Valent P, Horny HP (2003). «Evolution of urticaria pigmentosa into indolent systemic mastocytosis: abnormal immunophenotype of mast cells without evidence of c-kit mutation ASP-816-VAL». Leuk Lymphoma 44 (2): 313-9. PMID 12688351. doi:10.1080/1042819021000037967.
Enlaces externos[editar]
