Amiodarona
| Amiodarona | ||
|---|---|---|
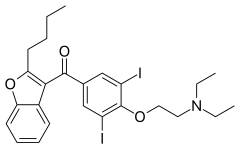 | ||
 | ||
| Nombre (IUPAC) sistemático | ||
|
2-butilbenzofuran-3-il 4-[2-(dietilamino) etoxi] -3,5-diiodofenil cetona, clorhidrato | ||
| Identificadores | ||
| Número CAS | 1951-25-3 | |
| Código ATC | C01BD01 | |
| PubChem | 2157 | |
| Datos químicos | ||
| Fórmula | C25H29NI2O3 | |
| Peso mol. | 681.78 | |
| Farmacocinética | ||
| Biodisponibilidad | 22 - 55% (oral) | |
| Metabolismo | Hepático | |
| Vida media | 3.2-80 h (IV), 13 a 103 días (oral) | |
| Excreción | En forma de yoduros en orina y heces | |
| Datos clínicos | ||
| Cat. embarazo | Evidencia de riesgo para el feto, aunque el beneficio potencial de su uso en embarazadas puede ser aceptable a pesar del riesgo probable solo en algunas situaciones. Queda a criterio del médico tratante. (EUA) | |
| Vías de adm. | Oral y Parenteral | |
La amiodarona es un agente antiarrítmico usado en varios tipos de taquiarritmias tanto ventriculares como supraventriculares. Fue descubierto en 1961, pero no fue aprobado hasta 1985 para su uso en los Estados Unidos. A pesar de sus efectos adversos, relativamente comunes, es usado en arritmias que de otra forma son difíciles de tratar con medicamentos. Nuevos compuestos relacionados, tales como la dronedarona, tienen menos eficacia, pero una tasa menor de efectos colaterales.
Historia[editar]
La amiodarona fue inicialmente desarrollada en 1961 en la Labaz company, Bélgica, por los químicos Tondeur y Binon. Se hizo popular en Europa para el tratamiento de la angina de pecho.[1][2]
Como candidato a doctor de la Universidad de Oxford, Bramah Singh determinó que la amiodarona y el sotalol tenían propiedades antiarrítmicas y los agregaron a una nueva clase de agentes antiarrítmicos.[3] A día de hoy, el mecanismo de acción de la amiodarona y el sotalol permanecen desconocidos. Se piensa que interviene en la duración del potencial de acción, prolongación del periodo refractario o interacción con los canales de K+.
Basado en los trabajos de Singh, el médico argentino Mauricio Rosenbaum inició el uso de amiodarona para el tratamiento de sus pacientes que sufrían de arritmias ventriculares y supraventriculares con resultados impresionantes. Así mismo, basados en los artículos escritos por Rosenbaum aplicando las teorías de Singh, médicos en los Estados Unidos empezaron a prescribir amiodarona a sus pacientes con arritmias que potencialmente requerían tratamiento de por vida a finales de los 70.[4][5] En 1980, la amiodarona fue prescrita comúnmente por toda Europa para el tratamiento de arritmias, pero en los Estados Unidos permaneció sin aprobación de la Food and Drug Administration, y los médicos tenían que obtener el medicamento directamente de las compañías farmacéuticas de Canadá y Europa.
La FDA fue renuente a aprobar oficialmente el uso de amiodarona, debido a que los reportes iniciales mostraban una incidencia incrementada de efectos adversos pulmonares del medicamento. A mediados de los 80, las compañías farmacéuticas europeas empezaron a presionar a la FDA para probar amiodarona amenazando con suspender el suministro a los facultativos si el medicamento no era aprobado. En diciembre de 1985, la amiodarona fue aprobado por la FDA para el tratamiento de arritmias.[6] Esto convierte a la amiodarona en uno de los pocos medicamentos aprobados por la FDA sin ensayos clínicos aleatorios rigurosos.
Mecanismo de acción[editar]
La amiodarona está categorizada como un agente antiarritmico clase III, y prolonga la fase 3 del potencial de acción cardíaco. Sin embargo ésta tiene otros numerosos efectos, incluyendo efectos similares a los de antiarritmicos clase Ia, II, y IV.
La amiodarona muestra efectos similares a los beta bloqueantes y bloqueadores de los canales de calcio tanto sobre el nodo SA como el nodo AV, incrementa el periodo refractario mediante el efecto sobre las vías de los canales de sodio y potasio, y enlentece la conducción intracardiaca del potencial de acción cardiaco, por efecto sobre el canal de sodio.
La amiodarona es similar a la hormona tiroidea, y esta se une al receptor nuclear tiroideo pudiendo contribuir con algunos de sus efectos tóxicos y farmacológicos[7]
Indicaciones[editar]
Debido a que la amiodarona tiene una baja incidencia de efectos pro arrítmicos, ha sido utilizada, tanto en el tratamiento de arritmias agudas, como en el tratamiento de arritmias crónicas. También en el tratamiento de arritmias ventriculares y supraventriculares
Fibrilación ventricular[editar]
El tratamiento de elección para la fibrilación ventricular (FV) es la desfibrilación eléctrica. Sin embargo, la amiodarona puede ser usada en la fibrilación ventricular refractaria a los choques, en el estudio ARREST, la amiodarona demostró mejorar la supervivencia al momento del ingreso al hospital, al ser comparada con el placebo en individuos que sufrieron paro cardíaco con fibrilación ventricular refractaria a la desfibrilación.[8] Basado en este estudio se creó la guía para el tratamiento de la fibrilación ventricular por parte de al American Heart Association para el tratamiento de segunda línea de la FV después de la epinefrina o vasopresina. El estudio mencionado no fue suficiente para demostrar supervivencia en la hospitalización.
Taquicardia ventricular[editar]
La amiodarona puede ser usada para el tratamiento de la taquicardia ventricular en ciertas condiciones. En individuos con taquicardia ventricular hemodinamicamente inestables, la amiodarona debería no ser usada. Estos individuos deberían ser cardiovertidos de su ritmo inestable.
La amiodarona puede ser usada en individuos con taquicardia ventricular estables hemodinamicamente. En este caso la amiodarona puede ser usada sin importar la función cardíaca remanente y el tipo de taquicardia ventricular; esta puede ser usada en individuos con fibrilaciones ventriculares monomórficas y polimórficas. La dosis de amiodarona es de 150 mg administrados vía IV por 10 minutos.
Fibrilación auricular[editar]
Los individuos que han sido sometidos a cirugía de baipás coronario tienen un riesgo aumentado de sufrir fibrilación auricular en los primeros días posteriores al procedimiento. En el estudio ARCH, la amiodarona intravenosa en dosis de 2 g, administrada durante 2 días, demostró reducir la incidencia de fibrilación auricular después de una cirugía cardíaca, comparada con el placebo.[9] Sin embargo estudios clínicos fallaron en demostrar la eficacia a largo plazo y mostraron efectos adversos potencialmente fatales, tal como toxicidad pulmonar. Aunque la amiodarona no está aprobada por la FDA para el tratamiento de la fibrilación auricular, es comúnmente prescrita debido a la falta de tratamiento efectivos eficaces.
La denominada fibrilación auricular de instauración aguda, definida por la sociedad norteamericana de ritmo y electrofisiología (North American Society of Pacing and Electrophysiology (NASPE)) en 2003, responde adecuadamente al tratamiento de corta duración con amiodarona. Esto ha sido demostrado 17 estudios aleatorios controlados, de los cuales 5 incluían un placebo. La incidencia de efectos adversos severos en este grupo es baja.
El beneficio de la amiodarona en el tratamiento de la FA en la población en cuidado intensivo no ha sido aun determinada, pero puede probar ser un agente de elección en los pacientes hemodinamicamente inestables no aptos para cardioversión.
Efectos adversos[editar]
La hipotensión generada por vasodilatación y depresión del rendimiento miocárdico es frecuente con la forma de amiodarona por vía intravenosa y puede depender en parte del solvente. En tanto es posible que haya depresión de la contractilidad durante el tratamiento a largo plazo, es poco frecuente. A pesar de la administración de dosis altas que causarían toxicidad importante si se continuaran por tiempo prolongado, son muy raros los efectos adversos durante regímenes orales de carga del medicamento, que requieren típicamente varias semanas. Algunas veces, durante la fase de carga, el paciente manifiesta náusea, que mejora al reducir la dosis diaria. Los efectos secundarios en el transcurso del tratamiento a largo plazo se han relacionado tanto con la cantidad de la dosis diaria de sostén, así como con la dosis acumulativa, lo cual sugiere que tal vez se originen de la acumulación en tejidos. La consecuencia adversa más grave durante el tratamiento a largo plazo con amiodarona es la fibrosis pulmonar, la cual puede ser rápidamente progresiva y letal. La neumopatía subyacente, las dosis de 400 mg/día y fenómenos adversos pulmonares recientes, como neumonía, parecen constituir factores de riesgo (Dusman et al., 1990). Las radiografías de tórax o los estudios de función pulmonar, seriados, detectan toxicidad temprana por amiodarona, pero la vigilancia de las concentraciones plasmáticas no ha resultado útil. A dosis bajas, como 200 mg/día utilizados en la fibrilación auricular, la toxicidad pulmonar es rara. Otros efectos adversos durante el tratamiento prolongado son microdepósitos corneales (que con frecuencia son asintomáticos), disfunción hepática, síntomas neuromusculares (más comúnmente neuropatía periférica o debilidad de músculos proximales), fotosensibilidad e hipertiroidismo o hipotiroidismo. El tratamiento para la toxicidad pulmonar que pone en peligro la vida consiste en retirar el fármaco y medidas de apoyo, incluso corticoesteroides, reducir la dosis tal vez baste si el fármaco se considera necesario y el efecto adverso no pone en peligro la vida. A pesar de la notoria prolongación de QT, y de la bradicardia características del tratamiento prolongado con amiodarona, la taquicardia ventricular polimorfa en entorchado y otras taquiarritmias farmacoinducidas son poco frecuentes. También en palabras llanas los efectos secundarios pueden ser mareo, falta de respiración, cansancio y sueño, las personas solo quieren dormir y no pueden caminar largas distancias, los pulmones se sienten raros con una tos difícil de explicar, te sientes desesperado o depresivo por el tratamiento y la presión arterial pueda que te suba. Estos síntomas puede ser que otras persona no los manifieste.[10]
Dosis[editar]
La amiodarona está disponible para administración oral e intravenosa. Por vía oral, está disponible bajo el nombre comercial "Trangorex", Pacerone (producida por Upsher-Smith Laboratories, Inc.) y Cordarone (producido por Wyeth-Ayerst Laboratories) en tabletas de 200 mg y 400 mg. También está disponible en ampollas y viales para administración intravenosa, de 150 mg. La dosis de amiodarona administrada es ajustada al individuo y a la disrritmia que está siendo tratada. Cuando se administra en forma oral la biodisponibilidad es bastante variable. El rango de absorción varia del 22 al 95%, con mejor absorción cuando es ingerida con alimentos.[11]
La amiodarona es liposoluble, y tiende a concentrarse en los tejidos incluyendo grasa, músculo, hígado, pulmones y piel. Esto le confiere un volumen de distribución (5000 litros en un adulto de 70 kg) y una vida media larga. Debido a esta vida media larga de la amiodarona, la carga oral dura usualmente días a semanas. Una dosis de carga típicamente totaliza 10 g, dividida entre una a dos semanas, pero existen muchos regímenes de dosificación. Una vez un individuo es cargado, una dosis típica de mantenimiento es de 100 a 200 mg ya sea una o dos veces al día. Una dosis de carga intravenosa es usualmente de 300 mg en 20-30 cc de DAD 5% en agua destilada en caso de paro cardiaco. La infusión de carga para disrritmias es típicamente de 150 mg en 100 ml de bag de DAD 5% en agua destilada administrada en 10 minutos. Ambas pueden ser seguidas por 360 mg en infusión lenta después de las 6 horas y luego una dosis de mantenimiento de 540 mg después de las 18 horas.
Referencias[editar]
- ↑ Deltour G, Binon F, Tondeur R, et al. (1962). «[Studies in the benzofuran series. VI. Coronary-dilating activity of alkylated and aminoalkylated derivatives of 3-benzoylbenzofuran.]». Archives internationales de pharmacodynamie et de thérapie (en francés) 139: 247-54. PMID 14026835.
- ↑ Charlier R, Deltour G, Tondeur R, Binon F (1962). «[Studies in the benzofuran series. VII. Preliminary pharmacological study of 2-butyl-3-(3,5-diiodo-4-beta-N-diethylaminoethoxybenzoyl)-benzofuran.]». Archives internationales de pharmacodynamie et de thérapie (en francés) 139: 255-64. PMID 14020244.
- ↑ Singh BN, Vaughan Williams EM (1970). «The effect of amiodarone, a new antianginal drug, on cardiac muscle». Br. J. Pharmacol. 39 (4): 657-67. PMID 5485142.
- ↑ Rosenbaum MB, Chiale PA, Halpern MS, et al. (1976). «Clinical efficacy of amiodarone as an antiarrhythmic agent». Am. J. Cardiol. 38 (7): 934-44. PMID 793369. doi:10.1016/0002-9149(76)90807-9.
- ↑ Rosenbaum MB, Chiale PA, Haedo A, Lázzari JO, Elizari MV (1983). «Ten years of experience with amiodarone». Am. Heart J. 106 (4 Pt 2): 957-64. PMID 6613843. doi:10.1016/0002-8703(83)90022-4.
- ↑ «Drug Approval Package». Archivado desde el original el 14 de enero de 2009. Consultado el 30 de septiembre de 2007.
- ↑ Goodman & Gilman's The Pharmacological Basis of Therapeutics, 11th Edition
- ↑ Kudenchuk PJ, Cobb LA, Copass MK, et al. (1999). «Amiodarone for resuscitation after out-of-hospital cardiac arrest due to ventricular fibrillation». N. Engl. J. Med. 341 (12): 871-8. PMID 10486418. doi:10.1056/NEJM199909163411203.
- ↑ Guarnieri T, Nolan S, Gottlieb SO, Dudek A, Lowry DR (1999). «Intravenous amiodarone for the prevention of atrial fibrillation after open heart surgery: the Amiodarone Reduction in Coronary Heart (ARCH) trial». J. Am. Coll. Cardiol. 34 (2): 343-7. PMID 10440143. doi:10.1016/S0735-1097(99)00212-0.
- ↑ an-y-Gilman-Las-bases-farmacologicas-de-la-Terapeutica-12a-edicion-español.
- ↑ Siddoway LA (2003). «Amiodarone: guidelines for use and monitoring». American family physician 68 (11): 2189-96. PMID 14677664. Archivado desde el original el 15 de mayo de 2008. Consultado el 12 de diciembre de 2009.
Enlaces externos[editar]
- Criterios Diagnóstico para Toxicidad Pulmonar Inducida por Amiodarona, MedicalCriteria.com
- Amiodarona Archivado el 23 de diciembre de 2009 en Wayback Machine. en pacientes con insuficiencia cardiaca.
