Enfermedad de Scheuermann
| Enfermedad de Scheuermann | ||
|---|---|---|
 Paciente de 20 años con la enfermedad de Scheuermann, con diversas medidas de la cifosis y la lordosis | ||
| Especialidad | reumatología | |
| Síntomas | Curva de la parte superior de la espalda, dolor crónico | |
| Complicaciones | Dolor crónico , densidad ósea inferior a la media , por tanto, mayor riesgo de osteoporosis y osteopenia | |
| Causas | Desconocido, factores genéticos | |
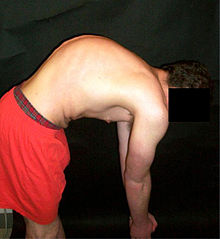
La enfermedad de Scheuermann es un trastorno esquelético autolimitado de la infancia. También es conocido como Cifosis de Scheuermann (ya que resulta en cifosis) y cifosis idiopática juvenil de la columna vertebral. Lleva el nombre de Holger Werfel Scheuermann.[1][2][3] La enfermedad de Scheuermann describe una condición en la que las vértebras crecen de forma desigual con respecto al plano sagital; es decir, el ángulo posterior es a menudo mayor que el anterior. Estos resultados del crecimiento desigual en la firma en forma de "cuña" de las vértebras, causando cifosis.
Presentación[editar]
La enfermedad de Scheuermann es considerada como una forma de osteocondrosis juvenil de la columna vertebral. Esta se encuentra sobre todo en adolescentes y presenta una deformidad significativamente peor que la cifosis postural. Los pacientes que sufren de cifosis de Scheuermann no pueden corregir conscientemente su postura. El ápice de su curva, situada en las vértebras torácicas, es bastante rígida.
La enfermedad de Scheuermann es conocida por causar dolor en la parte media y baja de la espalda y cuello, el cual es grave y causa incapacidad. El paciente puede sentir dolor en el vértice de la curva, que se agrava por la actividad física y por periodos estando de pie o sentado; esto puede tener un efecto significativamente perjudicial para su vida como el nivel de actividad frenado por su discapacidad. La víctima puede sentirse aislada o incómoda entre sus pares si se trata de niños, según el nivel de la deformidad.
Además del dolor asociado con la enfermedad de Scheuermann, muchas personas que padecen de la enfermedad tienen pérdida de altura vertebral, y dependiendo de donde se encuentra el vértice de la curva, pueden tener una 'joroba' o 'espalda redonda'. Se ha reportado que las curvas en la región torácica inferior causan más dolor, mientras que las curvas en la región superior presentan una deformidad más visual. A pesar de eso, es generalmente el dolor o razones cosméticas que los enfermos buscan ayuda para su condición prontamente. En estudios, la cifosis es mejor caracterizada para la columna torácica que para la columna lumbar.[4][5]
La séptima y décima vértebras torácicas son las más comúnmente afectadas. Esto causa dolor de espalda y curvatura espinal. En casos muy graves puede causar problemas internos y daño de la médula espinal, pero estos casos son extremadamente inusuales. La curvatura de la espalda disminuye la altura, ejerciendo presión sobre los órganos internos, llevándose a cabo más rápidamente que en el proceso natural de envejecimiento; casi siempre se recomiendan procedimientos quirúrgicos.
Condiciones comórbidas[editar]
Muchos pacientes con la enfermedad de Scheuermann a menudo tienen una curva lordótica en la columna lumbar; esta es la manera natural del cuerpo para compensar la curva cifótica anterior. Curiosamente, muchas personas que tiene la enfermedad de Scheuermann tienen grandes capacidades pulmonares y los hombres normalmente presentan una ampliación, pecho en forma de barril. Muchas personas tienen su capacidad vital encima de la media. Se ha propuesto que esta es la manera natural del cuerpo para compensar una pérdida de respiración profunda.
A menudo los pacientes tienen músculos isquiotibiales ajustados que, otra vez, se relaciona con la compensación del cuerpo hacia la curvatura columnar excesiva, aunque también está en debate (por ejemplo, algunos sugieren que la opresión del ligamento es la causa inicial de la anormalidad del crecimiento). Además de la lordosis común, se ha sugerido que entre el 20% al 30% de los pacientes con la enfermedad de Scheuermann también presentan escoliosis, aunque en la mayoría de los casos es insignificante. En casos más serios, sin embargo, la combinación es clasificada como una condición separada conocida como cifoescoliosis.
Causas[editar]
La causa no es actualmente conocida, y la condición parece ser multifactorial.[6] Varios genes candidatos (tales como la COL1A2, la cual ha sido asociada con el Síndrome de Marfan) han sido propuestos y excluidos.[7]
Tratamiento conservador[editar]
La enfermedad de Scheuermann es autolimitante después de que su crecimiento se ha completado, lo que significa que generalmente sigue su curso y nunca presenta mayor complicación. Sin embargo, usualmente, una vez que el paciente se ha desarrollado completamente, los huesos mantendrán la deformidad. Por esta razón, hay muchos métodos de tratamiento y opciones disponibles que tienen como objetivo corregir la cifosis mientras la columna aún está en crecimiento, y principalmente ayudan a prevenir que esta empeore.
Mientras no hay explicación sobre la causa de la enfermedad de Scheuermann, hay muchas maneras de tratarla. Por décadas, ha habido mucha controversia en torno a las opciones de tratamiento. Para los casos menos extremos, la medicina manual, fisioterapia y/o soportes de la espalda pueden ayudar a revertir o detener la cifosis antes de que se vuelva grave. Debido a que la enfermedad es a menudo benigna y debido a que una cirugía de espalda incluye muchos riesgos, la cirugía se considera generalmente como un último recurso para los pacientes. En casos graves o extremos, los pacientes pueden se tratados a través de una extensa intervención quirúrgica en un esfuerzo de prevenir que la enfermedad empeore o dañe el cuerpo.
En Alemania, un tratamiento estándar para tanto la enfermedad de Scheuermann como la cifosis lumbar es el método Schroth, un sistema de terapia física especializada para la escoliosis y deformidades relacionadas con la columna.[8] Ha sido probado que el método reduce el dolor y disminuye significativamente ángulo de cifosis durante un programa de tratamiento hospitalario.[9][10]
Cirugía[editar]

La enfermedad de Scheuermann puede ser exitosamente corregida con procedimientos quirúrgicos, de los cuales se incluye la fusión espinal y la instrumentación de utensilios, tales como varillas, tornillos pediculares, etc. Mientras que muchos pacientes están típicamente interesados en conseguir la cirugía para su corrección, es importante darse cuenta de que la cirugía tiene como objetivo reducir el dolor y no el defecto cosmético. Como siempre, la intervención quirúrgica debe ser usada como un último recurso una vez que el tratamiento conservativo falla o la salud de los pacientes está en peligro inminente, como cualquier procedimiento no está exento de riesgos; sin embargo, las posibilidades de que haya complicaciones son relativamente bajas y las cirugías son comúnmente exitosas.
Uno de los más grandes debates en torno a la corrección de la enfermedad de Scheuermann es el uso de diferentes procedimientos de corrección. Existen diferentes técnicas para corregir la cifosis; por lo general las diferencias están entre la posterior/anterior entrada o la entrada posterior solamente. El procedimiento quirúrgico clásico implica parcialmente meter dos varillas de titanio, cada una aproximadamente de 1½ pie de largo (dependiendo del tamaño de la cifocis), en la parte posterior a ambos lados de la columna vertebral. Ocho tornillos de titanio el hardware se perforan a través del hueso y se aseguran las barras en cada lado de la columna vertebral. En el lado interno de la columna vertebral, los ligamentos (que pueden ser demasiado cortos, tirando de la columna vertebral en la forma general de cifosis) deben ser quirúrgicamente cortados o liberados, no solamente deteniendo parte de la causa de la cifosis, sino también permitiendo que las varillas de titanio tiren de la columna vertebral a una posición más natural. Normalmente, los discos dañados entre las vértebras con problemas (vértebras encajadas) son eliminados y reemplazados con injerto de hueso de la cadera o de otras partes de las vértebras, que una vez sanados o "fusionados" se solidifican. La instrumentación de titanio mantiene todo en su lugar durante la curación y no es necesario una vez que se completa la fusión. La recuperación comienza en el hospital y dependiendo de si la operación es de una o dos fases, el paciente puede esperar estar en el hospital por un mínimo de una semana, posiblemente más, dependiendo de la recuperación. A continuación, a menudo tendrán que llevar una faja durante varios meses para asegurar que la columna sane correctamente dejando al paciente con la postura correcta. La instrumentación de titanio puede permanecer en el cuerpo permanentemente, o ser removida años después. Los pacientes sometidos a cirugía por la enfermedad de Scheuermann a menudo necesitan terapia física para controlar el dolor y la movilidad, sin embargo, su rango de movimiento generalmente no se limita mucho. La recuperación de la cirugía de la corrección de cifosis puede ser muy larga; normalmente no se les permite a los pacientes levantar cualquier cosa por encima de 5 o 10 libras durantes 6 a 12 meses. Muchos no podrán trabajar durante al menos 6 meses. Sin embargo, una vez que se solidifica la fusión, la mayoría de los pacientes pueden volver a su estilo de vida habitual en uno o dos años.
Pronóstico[editar]
La fusión espinal por la cifosis y escoliosis es una cirugía muy invasiva. Se estima que el riesgo de presentar complicaciones es de alrededor del 10%. Las posibles complicaciones pueden ser inflamación del tejido blando o procesos inflamatorios profundos, impedimentos para respirar, sangrado y lesiones nerviosas, o infección. Tan pronto den cinco años después de la cirugía, alrededor del 5% de los pacientes requiere una reintervención y los asuntos a largo plazo permanecen sin clarificarse.[11][12] Tomando en cuenta que algunos de los síntomas de la deformidad espinal no pueden ser transformados por intervención quirúrgica, la cirugía permanece realizándose con motivos cosméticos,[11][13] aunque los efectos cosméticos de la cirugía no son necesariamente estables.[11]
Personas notables con la condición[editar]
- Şehzade Cihangir, hijo de Solimán el Magnífico y Roxelana
- Milan Lucic, jugador de Hockey de la NHL para Los Angeles Kings[14]
- Hunter Pence, jugador profesional de béisbol para San Francisco Giants[15]
- George Sampson, ganador de la segunda serie de Britain's Got Talent[16]
- Marcel Dettmann, líder alemán de techno de DJ[17]
Referencias[editar]
- ↑ synd/3305 en Who Named It?
- ↑ Scheuermann, H. W. (1920). «Kyphosis dorsalis juvenilis». Ugeskrift for Læger, Copenhagen (en danés) 82: 385-93. Republished as: Scheuermann, H. W. (1977). «The classic: Kyphosis dorsalis juvenilis». Clinical orthopaedics and related research 128: 5-7. PMID 340099.
- ↑ «Scheuermann's disease». Medcyclopaedia. GE. Archivado desde el original el 5 de febrero de 2012.
- ↑ Summers, B N; Singh, J P; Manns, R A (2008). «The radiological reporting of lumbar Scheuermann's disease: An unnecessary source of confusion amongst clinicians and patients». The British Journal of Radiology 81 (965): 383-5. PMID 18440942. doi:10.1259/bjr/69495299.
- ↑ Blumenthal, Scott L.; Roach, James; Herring, J. A. (1987). «Lumbar Scheuermannʼs». Spine 12 (9): 929-32. PMID 3441839. doi:10.1097/00007632-198711000-00015.
- ↑ Fotiadis, E.; Kenanidis, E.; Samoladas, E.; Christodoulou, A.; Akritopoulos, P.; Akritopoulou, K. (2008). «Scheuermann's disease: Focus on weight and height role». European Spine Journal 17 (5): 673-8. PMC 2367416. PMID 18301929. doi:10.1007/s00586-008-0641-x.
- ↑ McKenzie, L; Sillence, D (1992). «Familial Scheuermann disease: A genetic and linkage study». Journal of Medical Genetics 29 (1): 41-5. PMC 1015820. PMID 1552543. doi:10.1136/jmg.29.1.41.
- ↑ Lehnert-Schroth, Christa (2007). Three-Dimensional Treatment for Scoliosis: A Physiotherapeutic Method for Deformities of the Spine. Palo Alto, CA: The Martindale Press. pp. 185-187, 211-17, and passim. ISBN 978-3-8334-8138-3.
- ↑ Goldberg, C. J.; Moore, D. P.; Fogarty, E. E.; Dowling, F. E. (2002). «Adolescent idiopathic scoliosis: Is the search for aetiology constrained by the orthosis?». Studies in health technology and informatics 88: 222-5. PMID 15456037. doi:10.3233/978-1-60750-932-5-254 (inactivo 2015-04-28).
- ↑ Goldberg, C. J.; Moore, D. P.; Fogarty, E. E.; Dowling, F. E. (2002). «Adolescent idiopathic scoliosis: Is the search for aetiology constrained by the orthosis?». Studies in health technology and informatics 88: 222-5. PMID 15456037. doi:10.3233/978-1-60750-932-5-246 (inactivo 2015-04-28).
- ↑ a b c Hawes, Martha (2006). «Impact of spine surgery on signs and symptoms of spinal deformity». Developmental Neurorehabilitation 9 (4): 318-39. PMID 17111548. doi:10.1080/13638490500402264.
- ↑ Weiss, Hans-Rudolf; Goodall, Deborah (2008). «Rate of complications in scoliosis surgery – a systematic review of the Pub Med literature». Scoliosis 3: 9. PMC 2525632. PMID 18681956. doi:10.1186/1748-7161-3-9.
- ↑ Hawes, Martha C.; O'Brien, Joseph P. (2008). «A century of spine surgery: What can patients expect?». Disability & Rehabilitation 30 (10): 808-17. PMID 18432439. doi:10.1080/09638280801889972.
- ↑ Shinzawa, Fluto (18 de octubre de 2007). «Bruins rookie Lucic punches up résumé – The Boston Globe». Boston.com. Consultado el 31 de agosto de 2010.
- ↑ Rosenthal, Ken (12 de octubre de 2014). «There's a good reason why Hunter Pence throws like that». Fox Sports. Consultado el 13 de octubre de 2014.
- ↑ «One Year On George Sampson». The Times (London). 17 de mayo de 2009. Consultado el 23 de mayo de 2010.
- ↑ https://www.youtube.com/watch?v=qy8UV98jiJM&feature=iv&src_vid=RdeWyrogvC8&annotation_id=annotation_425680341
Enlaces externos[editar]
 Wikimedia Commons alberga una categoría multimedia sobre Enfermedad de Scheuermann.
Wikimedia Commons alberga una categoría multimedia sobre Enfermedad de Scheuermann.- https://web.archive.org/web/20061011043802/http://orthoinfo.aaos.org/fact/thr_report.cfm?Thread_ID=247&topcategory=Spine
- http://www.back.com/causes-developmental-scheuermann.html
- http://www.emedicine.com/pmr/topic129.htm
- Scheuermann's Kyphosis (Scheuermann's Disease): Abnormal Curvature of the Spine
- https://web.archive.org/web/20061018060205/http://www.allaboutbackandneckpain.com/html/spinesub.asp?id=27
