Factores de coagulación recombinantes
La hemostasis es el proceso mediante el cual un organismo evita las pérdidas excesivas de sangre cuando hay daño en algún vaso sanguíneo. Una herida en el cuerpo causa vasoconstricción acompañada de la adhesión de plaquetas y la formación de fibrinas. La activación de las plaquetas conlleva la formación de un tapón haemostatico, que para el sangrado y después es reforzado por la fibirina. La importancia y velocidad de cada proceso depende del tipo de vena, arteria o capilar que haya sido lastimado. Los tapones haemostáicos en situaciones patológicas son conocidos como trombos y siempre ocurren in vivo, mientras que los coágulos son formaciones en sangre estática o in vitro.[1]
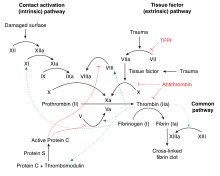
La trombosis es la formación patológica de tapones hemostáticos en el sistema vascular sin la presencia de sangrado. Existen tres principales factores de disposición a la trombosis, que incluyen el daño a la pared vascular de un vaso sanguíneo o su erosión, un flujo sanguíneo alterado (ya sea por factores genéticos como mal funcionamientos o ambientales como el estilo de vida) o una coagulabilidad anormal de la sangre como sucede en las últimas fases del embarazo o mientras se lleva un tratamiento con anticonceptivos orales.[2]
La coagulación de la sangre es el proceso encargado de convertir la sangre en una sustancia gelatinosa. El evento principal es la conversión de fibrinógenos solubles a tiras insolubles de fibrinas mediante la acción de la trombina, y también es el último paso de esta cascada enzimática. Los componentes o factores de coagulación están siempre presentes en la sangre como precursores inactivos de enzimas proteolíticas y cofactores. Se activan mediante proteólisis, y su forma activa se denomina con el sufijo a. En esta cascada, la activación de una pequeña cantidad de factores cataliza la activación de grandes cantidades de otros y así sucesivamente, consecuentemente esta cascada provee un mecanismo de amplificación. La cascada está controlada con inhibidores para evitar la solidificación de toda la sangre del cuerpo. Uno de los inhibidores más importantes es la antitrombina III que neutraliza las proteasas serínicas de la cascada (XIa, Xa, IXa y IIa). El endotelio vascular también ayuda a limitar la zona de coagulación.[1]
Los factores de coagulación y sus funciones principales se muestran a continuación:[1]
Existen dos vías principales para la formación de fibrinas, a las que se conocen como intrínseca(porque todos los factores de regulación se encuentran dentro de la sangre) y extrínseca (porque algunos factores de coagulación vienen de fuera de la sangre).
La terapia para mejorar la hemostasis es muy rara, solo se utiliza en casos en los que el proceso es defectuoso como en casos de hemofilia, de tratamiento excesivo con anticoagulantes o cuando hay hemorragias o menorragias. Sin embargo las terapias para prevenir la trombosis o el tromboembolismo se utilizan muy comúnmente pues suelen ser muy comunes y muy serias. En general los medicamentos que afectan la hemostasis lo hacen en:[2]
- Coagulación de la sangre (formación de fibrinas)
- Función plaquetaria
- Remoción de fibrinas (fibirinolisis)
Terapias que pueden obtenerse biotecnológicamente y que actúan en la cascada de coagulación[editar]
Vitamina K[editar]
La vitamina K se utiliza principalmente para el tratamiento o prevención de hemorragias en casos que se han administrado muchos anticoagulantes o cuando existe una deficiencia en el cuerpo. La vitamina K1 o fitamenadiona se puede administrar por vía oral o por inyecciones intramusculares. No es hidrosoluble y requiere sales para su absorción. La porción corporal es muy pequeña. Biotecnológicamente se obtiene a partir de su sobreexpresión en bacterias, ya que en ellas se presenta naturalmente como factor de crecimiento. La vitamina K es segura para la mayoría de la gente. La mayoría de las personas no experimentan efectos secundarios cuando toman la cantidad diaria recomendada, sin embargo no se recomiendo en pacientes con enfermedad renal o hepática. La warfarina (Coumadin) se utiliza para retardar la coagulación sanguínea. Al ayudar a la coagulación de la sangre, la vitamina K puede disminuir la eficacia de la warfarina (Coumadin). La coenzima Q-10 es químicamente similar a la vitamina K, y como la vitamina K, puede promover la coagulación de la sangre.[1] El uso de estos dos productos juntos, puede promover más la coagulación de la sangre que cuando se usa uno solo. En los animales, las dosis altas de vitamina A interfieren con la capacidad de la vitamina K para coagular la sangre. Pero no se sabe si esto también ocurre en las personas. Las dosis altas de vitamina E (por ejemplo, más de 800 unidades/día) pueden hacer que la vitamina K sea menos eficaz para la coagulación de la sangre. En las personas que toman warfarina para evitar que la sangre coagule, o en las personas que tienen una ingesta baja de vitamina K, las dosis elevadas de vitamina E puede aumentar el riesgo de hemorragia.
Heparina[editar]
La heparina es una familia de los glicosaminglicanos que se utilizan como anticoagulantes. Actúa mediante la activación de la antitrombina III que desactiva las proteasas de serina. Es utilizada en el tratamiento de trombosis venosa y embolia pulmonar, así como para tromboembolismos frecuentes. Se utiliza también en pacientes con angina inestable o infarto agudo al miocardio, en angiplastías coronarias y cuando se coloca un bypass cardiopulmonar. La heparina no se absorbe por vía digestiva por lo que su administración es por vía parenteral. Por vía intravenosa la vida media de la heparina sódica es de 90 minutos y depende de factores tanto farmacológicos como clínicos.[1] De manera biotecnológica se produce mediante la sobreexpresión del polisacárido capsular K% de E. Coli que además es el precursor del heparosan. Además de que de esta manera puede ayudar en el tratamiento del SIDA por sus propiedades biológicas. Se absorbe en mayor cantidad por el endotelio vascular, acción que tiene importancia en el tratamiento de la trombosis. No atraviesa la membrana placentaria y no es excretada por la leche materna. Es eliminada por el sistema retículo endotelial y en menor proporción es excretada por vía renal. La heparina se contraindica en pacientes con hemorragia o con riesgo de hemorragia. En trombocitopenia, úlceras pépticas, desórdenes cerebrovasculares, endocarditis bacteriana, hipotensión severa y várices esofágicas. La asociación de heparina con antiagregantes plaquetarios aumenta el riesgo de hemorragia. La dihidroergotamina potencia los efectos de la heparina contribuyendo a la inhibición de los factores de la coagulación antes mencionados por lo que su asociación puede ser beneficiosa en la prevención de trombos venosos profundos. Los digitálicos, la nicotina y las tetraciclinas antagonizan los efectos anticoagulantes de la heparina. Puede causar comezón, hemorragias, urticaria, rinitis y osteoporosis.
Lepirudina[editar]
La lepirudina bloquea en concreto una sustancia llamada trombina, que es fundamental para el proceso completo de la coagulación sanguínea. Al bloquear la trombina, Refludanreduce considerablemente el riesgo de formación de coágulos sanguíneos, evitando así daños posteriores. La Lepirudina es una hirudina recombinante, producida en células de levadura que forma un polipeptido de 65 aminoácidos, en el que se sustituye una leucina por una isoleucina en el extremo N-terminal. Lepirudina se utiliza para anticoagulación en pacientes adultos con trombocitopenia inducida por heparina (TIH) tipo II y enfermedad tromboembólica que requiere medicamentos antitrombóticos inyectados. La trombocitopenia inducida por heparina de tipo II es una enfermedad que puede producirse al recibir medicamentos que contengan heparina. Constituye una especie de alergia a la heparina. Puede dar lugar a una reducción excesiva del número de plaquetas y/o a la formación de coágulos en los vasos sanguíneos (trombosis)- La lepirudina prolonga el tiempo de protrombina , es decir evita la formación del trombo.Cuando se administra conjuntamente con anticoagulantes orales, deben pasar 24 horas desde la última dosis de lepirudina. Mientras se administren conjuntamente, monitorizar hasta llegar a un INR dentro del rango deseado. Suspender entonces la lepirudina.Posible aumento de los efectos adversos hemorrágicos. Puede causar hemorragia, exantema, eccema, anafilaxia con urticaria, edema de laringe, angioedema y broncoespasmo, fiebre,y disminución de la función renal. No se debe administrar en niños, embarazo o lactancia.[3]
Factor VIII o FVIII[editar]
Fue el primero en llamar la atención (1984), debido a la alarmante propagación del VIH entre la comunidad hemofílica. Se partió de la secuencia de aminoácidos para obtener la cadena de ARNm y posteriormente se buscó el gen responsable de su producción en bibliotecas de cDNA de hígado y Hep G2, para finalmente transfectar óvulos de hámster chinos (CHO). Su producción fue compleja y requirió de la adición del factor von Willebrand (vWF) para eliminar el suero bovino.[4] El factor VIII funciona como cofactor para el factor IXa en el altamente eficiente complejo enzimático activador del factor X, en este complejo el factor VIII se une a sitios de unión plaquetaria y al factor IXa; esta unión cataliza la reacción de activación del factor X, que transforma protrombina a trombina.[5]
Factor vWF o factor von Willebrand[editar]
Se produce en células CHO; se ha encontrado que la alta producción de vWF en células CHO genera multimerización de factores maduros e inmaduras y que coexpresar furina tiende a corregir el problema. La rvWF (vWF recombinante) no sufre proteólisis como la extraída de plasma, pero ha demostrado tener actividad hemostática en modelos deficientes en vWF.[4] Funge como una glicoproteína multimérica adhesiva y acarreadora del factor VIII en la sangre. In vitro esta unión es muy alta, pero in vivo es todo lo contrario (solo el 2% está ocupado), esto se debe a que el colágeno VI genera un cambio conformacional que disminuye la afinidad por este factor.[5] La función de acarreamiento es muy importante, ya que previene que el FVIII sea degradado por las membranas que contienen fosfatidilserina, donde proteasas anticoagulantes como la proteína C activada la degradan. Como proteína adhesiva vWF en el plasma forma el vínculo primario entre colágeno extravascular y plaquetas (que son secuestradas por vWF asociado a colágeno) en el sitio de ruptura vascular.[5] El factor VIII es liberado de vWF tras la activación proteolítica causada por la trombina para luego ir a las membranas que contienen fosfatidilserina donde se une a FIXa o ser degradado.[5] Se utiliza en los pacientes con hemofilia A que han desarrollado resistencia a la acción del factor de origen humano debido a la aparición de anticuerpos contra él. También se utiliza en los casos de hemofilia adquirida debida al desarrollo de anticuerpos contra el factor VIII:C humano; el de origen porcino es menos afectado por esos anticuerpos.No es efectivo en el tratamiento de la enfermedad de von Willebrand.Como concentrados de factor VIII:C humano suelen contener anticuerpos de grupo sanguíneo, tras el uso continuado debiera verificarse el hematócrito ante el riesgo de anemia progresiva. Los pacientes tratados con concentrados de factor VIII:C pueden desarrollar hipersensibilidad a las proteínas del ratón, dado que los anticuerpos monoclonales de ese origen se utilizan en la purificación del factor VIII:C. Para ambos factores: al no existir pruebas concluyentes se recomienda no usar en mujeres embarazadas a menos que el beneficio para la madre supere el riesgo potencial para el feto.[6]
Factor IX[editar]
Fue el primer factor en ser clonado (1982), se utilizaron células CHO, al principio no eran muy eficientes, pero la incorporación de la tecnología de amplificación DHFR (dehidrofolato reductasa) la eficiencia aumentó 100 veces con lo que se obtiene una tasa de producción 30 veces que con plasma humano. En este caso se requirió clonar y expresar conjuntamente la furina y agregar vitamina K para que la glicosilación fuera eficiente, ya que sin ellas la producción era alta, pero la glicosilación muy baja.[4] El factor IX circula por la sangre inactivo hasta que una lesión en los vasos sanguíneos ocurra, entonces es activado por el factor XIa para posteriormente interactuar con el factor VIII y a su vez activar el factor X[7] La dosis y la duración del tratamiento serán personalizadas. Se emplea por vía intravenosa (IV) en una perfusión lenta (4ml/minuto) al menos 1 vez al día y repetir según cada situación clínica. En cirugía menor 30-60UI. En cirugía mayor 80-100UI. En hemorragias críticas: 60-100UI. En hemartrosis: 20-40UI. Como cualquier producto proteico por vía intravenosa es posible que se presenten reacciones alérgicas o de hipersensibilidad que incluyen dificultad para respirar, hipotensión, opresión precordial, prurito, urticaria, rash cutáneo, shock anafiláctico, escalofríos, fiebre, mareos, cefalea, hormigueos, rubor cefálico, dolor en el sitio de la aplicación, flebitis.[6]
Factor VIIa[editar]
Se desarrolló debido a los eventos tromboembólicos asociados al uso de complejos concentrados de protrombina activada (APCCs) en pacientes inhibidos. Se utilizaron líneas celulares de hígado de hámster bebé (BHK) y se encontró la misma secuencia de aminoácidos que con FVIIa obtenido de plasma humano; aunque no está completamente glicosilado, lo que no afecta su efectividad.[4] Los APCC’s incluyen zimógenos (enzimas inactivas) y proteínas coagulatorias (incluyendo FVII y FVIIa). Se encontró que añadiendo heparina y antitrombina se abrogaba la coagulación sistemática causad por los APCCs y que la FVIIa no era inhibida. Se estudió esta proteína y se encontró que en sujetos con hemofilia A e inhibidores se alcanzaba la hemostasis (esto debido a que activa FX, que a su vez genera trombina).[4] El factor VII activo recombinante es un fármaco a considerar en situaciones de sangrado masivo. Su activación tras unirse al factor tisular expuesto da inicio a la cascada de la coagulación mediante la secuencia de acción de los diferentes factores. Desde su aprobación como tratamiento de los episodios hemorrágicos en los pacientes con hemofilia sus indicaciones han ido aumentando, siendo un fármaco con indicaciones en la hemorragia intracraneal no traumática, en los pacientes politraumatizados severos y en aquellas situaciones hemorrágicas que pueden afectar a la viabilidad del paciente. Aunque los efectos adversos están bien caracterizados no deja de ser un fármaco de reciente utilización, por lo que hay que valorar de forma ponderada los riesgos potenciales de su utilización en cada paciente. La frecuencia de los efectos adversos graves en los estudios clínicos se relaciona con la capacidad trombogénica del fármaco, tanto arterial como venosa. Así se han comunicado casos de síndrome coronario agudo, accidentes cerebrovasculares agudos, embolismo pulmonar, trombosis arteriales, trombosis venosas (incluyendo trombosis venosa profunda) y coagulación de dispositivos intravasculares. El riesgo trombótico, aunque para algunos autores se considera bajo e inferior al observado con otros concentrados de factores de coagulación, está siendo revisado en muchos de los trabajos más actuales dada la relevancia de estas complicaciones[8]
Factor XIII[editar]
Su secuencia se obtuvo de cDNA, de la secuencia de aminoácidos y posteriormente se clonaron los genes individualmente. Es un homotetrámero formado por 2 FXIII A y 1 FXIII B. El homodímero rFXIII A se expresa eficientemente en levadura, no se clonó el homodímero FXIII B ya que la mayor parte de las mutaciones que generan patologías se deben a mutaciones en FXIII A, por lo que al agregarlo en el paciente se forma el heterotetrámero.[4] Este factor es activado por la trombina en las últimas fases de coagulación y posteriormente por iones Ca2+. Al ser cortados los péptidos de activación se forma un zimógeno intermediario y posteriormente, debido a la concentración fisiológica de calcio se separan y se libera la forma el FXIII a o la forma activa del factor XIII. La reacción en que la trombina escinde los péptidpos activadores es catalizada por la fibrina.[9] FXIIIa modifica las propiedades físicas del coagulo, volviéndolo más compacto y otorgándole mayor rigidez. De esta manera el coágulo no se recalcifica y por lo tanto se vuelve más resistente a la lisis.[9] Este factor todavía no se utiliza como medicamento pero si se estudia en el tratamiento de la deficiencia congénita de este factor que causa sangrado severo, riesgo de aborto espontáneo, y hemorragias intracraneales En los estuios no se han presentado efectos adversos de consideración, ni rechazo a sus proteínas recombinantes, así que podría ser una alternativa segura.[10]
Fuentes[editar]
- ↑ a b c d e H.P Rang& M.M Dales. Pharmacology. 6a Ed. Churchill Livingstone. 331-346
- ↑ a b GOODMAN & GILMAN'S THE PHARMACOLOGICAL BASIS OF THERAPEUTICS - 11th Ed. Mc. Graw Hill. Cap 54.
- ↑ Lepidurin. http://www.drugs.com/mmx/lepirudin.html Archivado el 12 de abril de 2011 en Wayback Machine.
- ↑ a b c d e f Pipe W. Steven,Recombinant clotting factors
- ↑ a b c d Bendetowicz, Ana Collagen-bound von Willebrand Factor Has Reduced Affinity for Factor VIII THE JOURNAL OF BIOLOGICAL CHEMISTRY Vol. 274, No. 18, Issue of April 30, pp. 12300–12307, 1999. Printed in U.S.A
- ↑ a b Factores Recombinantes. http://aprendertodo.info/factor-viii/ Archivado el 11 de junio de 2011 en Wayback Machine.
- ↑ Coagulation Factor IX: http://ghr.nlm.nih.gov/gene/F9
- ↑ Factor VII Activado Recombinante: http://scielo.isciii.es/scielo.php?pid=S0210-56912007000600007&script=sci_arttext
- ↑ a b Lorand L. Factor XIII and the clotting of fibrinogen: from basic research to medicine. J Thromb Haemost 2005; 3:
- ↑ Safety and pharmacokinetics of recombinant factor XIII-A2 administration in patients with congenital factor XIII deficiency: http://bloodjournal.hematologylibrary.org/content/108/1/57.short
Para investigar más[editar]
- Biotechnological Engineering of Heparin/Heparan Sulphate: A Novel Area of Multi-Target Drug Discovery. [1] (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- Biotechnology of Vitamins, Pigments and Growth Factors. Erick J Van Damme. [2]
- McKevoy GK, ed. AHFS Drug Information. Bethesda, MD: American Society of Health-System Pharmacists, 1998.
- Ellenhorn MJ, et al. Ellenhorn's Medical Toxicology: Diagnoses and Treatment of Human Poisoning. 2nd ed. Baltimore, MD: Williams & Wilkins, 1997.
- Matsunaga S, Ito H, Sakou T. The effect of vitamin K and D supplementation on ovariectomy-induced bone loss. Calcif Tissue Int 1999;65:285-9.
- Caraballo PJ, Heit JA, Atkinson EJ, et al. Long-term use of oral anticoagulants and the risk of fracture. Arch Intern Med 1999;159:1750-6.
- Jie KG, Bots ML, Vermeer C, et al. Vitamin K status and bone mass in women with and without aortic atherosclerosis: a population-based study. Calcif Tissue Int 1996;59:352-6.
- Pipe SW. The promise and challenges of bioengineered recombinant clotting factors. J Thromb Haemost 2005; 3: 1692–701
- Weilbauer F. Drogas que retardan la coagulación sanguínea. En: Samaniego E, ed. Fundamentos de Farmacología Médica. 5 ed. Quito: Editorial de la Universidad Central del Ecuador; 1999. pp. 883-5.
- Majerus P, Broze G, Miletich J, Tollefsen D. Anticoagulantes, Trombolíticos y Antiplaquetarios. En: Hardman J, Limbird L, Molinoff R, Ruddon R, Goodman A, eds. Goodman & Gilman. Las Bases Farmacológicas de la Terapéutica. 9 ed. México DF: McGraw-Hill Interamericana; 1996. pp. 1425-7.
- O’Reilly R. Fármacos utilizados en los Trastornos de la Coagulación. En: Katzung B, ed. Farmacología Clínica y Básica. 7 ed. México DF: Editorial El Manual Moderno; 1998. pp. 638-40.
- Reynolds J. Martindale W. The Extra Pharmacopoeia. 31 ed. London: Royal Pharmaceutical Society;1996. pp. 879.
- MDConsult Drug Information. Heparine [3]
