Conducto de Müller
| Conductos paramesonéfricos | ||
|---|---|---|
 Seno urogenital del embrión de mujer entre las 8 semanas y media a 9 semanas. | ||
 Parte final de un embrión humano, de 8 semanas y media a 9 semanas. | ||
| Nombre y clasificación | ||
| Latín | ductus paramesonephricus | |
| TE | E5.7.2.3.0.0.3 | |
| Gray | pág.1206 | |
| Información anatómica | ||
| Precursor | Mesodermo intermedio | |
|
| ||
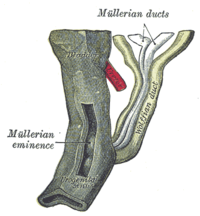
Los conductos paramesonéfricos o conductos de Müller son conductos pares del embrión que descienden a los laterales de la cresta urogenital y finalizan en la eminencia mülleriana en un primitivo seno urogenital. En las mujeres, se desarrollan para formar las trompas uterinas, útero, cérvix, y en los dos tercios superiores de la vagina;[1] en el hombre, desaparece. Estos conductos están formados de tejido procedente del mesodermo.[2]
Desarrollo
[editar]
El sistema reproductivo femenino está compuesto de dos segmentos embriológicos: el seno urogenital y los conductos de Müller. Los dos se unen para formar el tubérculo de Müller.[3] Los conductos paramesonéfricos están presentes en los embriones de ambos sexos.[4] Solo en las mujeres se desarrollan en órganos reproductivos.
En los hombres, degeneran, ya que los conductos de Wolff o mesonéfricos se convierten en los órganos reproductivos masculinos. Al degenerar, los conductos de Müller dejan un fondo de saco que se abre a la porción prostática de la uretra, el utrículo prostático, y un apéndice unido al testículo, el apéndice del testículo.[5]
Las diferencias sexuales en las contribuciones de los conductos de Müller a los órganos reproductivos está basado en la presencia y concentración de la hormona antimülleriana.
Regulación del desarrollo
[editar]El desarrollo de los conductos de Müller está controlado por la presencia o ausencia de la hormona antimulleriana o AMH (también conocida como factor inhibitorio mülleriano o MIF, o por hormona inhibitoria mülleriana o MIH, por sus siglas en inglés).[6]
| Embriogénesis masculina | Los testículos producen AMH y, como resultado, el desarrollo de Müller están inhibidos. | Las alteraciones pueden llevar al síndrome del conducto mülleriano persistente. | Los conductos desaparecen, excepto para el utrículo prostático y para el hidátide de Morgagni. |
| Embriogénesis femenina | La ausencia de AMH resulta en el desarrollo de los órganos reproductivos femeninos, como se indica arriba. | Las alteraciones en el desarrollo pueden desembocar en ausencia uterina (Agenesia mulleriana) o malformaciones uterinas. | Los conductos se desarrollan formando la parte superior de la vagina, el cérvix, útero y las trompas de Falopio. |
Epónimo
[editar]Reciben el nombre de Johannes Peter Müller, un fisiólogo que los describió en el texto "Bildungsgeschichte der Genitalien" en 1830.
Imágenes adicionales
[editar]-
Imagen aumentada anterior del cuerpo de Wolff izquierdo antes de establecerse la diferenciación sexual.
-
Sección transversa de un embrión humano de entre 8 semanas y media y 9 semanas.
-
Sección coronal de la próstata adulta, en la que se puede apreciar el utrículo prostático abriéndose a la uretra.
-
Disección de un testículo humano adulto, en el que se puede apreciar el apéndice del testículo.
Véase también
[editar]Referencias
[editar]- ↑ Sizonenko, P.C. «Human Sexual Differentiation». Consultado el 4 de septiembre de 2008.
- ↑ Hashimoto R (27 de julio de 2011). «Development of the human Müllerian duct in the sexually undifferentiated stage». The Anatomical Record Part A: Discoveries in Molecular, Cellular, and Evolutionary Biology 272 (2): 514-9. PMID 12740945. doi:10.1002/ar.a.10061.
- ↑ Yasmin Sajjad (27 de julio de 2011). «Development of the genital ducts and external genitalia in the early human embryo». The Journal of Obstetrics and Gynaecology Research 36 (5): 929-937. doi:10.1111/j.1447-0756.2010.01272.x.
- ↑ Rey R, Grinspon R (27 de julio de 2011). «Normal male sexual differentiation and aetiology of disorders of sex development». Male Reproductive Endocrinology 25 (2): 221-238. doi:10.1016/j.beem.2010.08.013.
- ↑ Rouvière, Henri, 1875-1952. (2005). Anatomía humana : descriptiva, topográfica y funcional (11a ed edición). Masson. ISBN 84-458-1313-7. OCLC 62257577. Consultado el 24 de agosto de 2020.
- ↑ Ball B, Conley A, Grundy S, Sabeur K, Liu I (27 de julio de 2011). «Expression of anti-Mullerian hormone (AMH) in the equine testis». Theriogenology 69 (5): 624-631.




