Diferencia entre revisiones de «Equidad en la salud»
Creado al traducir la página «Health equity» Etiquetas: posible promocional Traducción de contenido Traducción de contenido, versión 2 |
Anadi referencias |
||
| Línea 1: | Línea 1: | ||
[[Archivo:Health_gap_in_England_and_Wales,_2011_Census.png|miniaturadeimagen| Brecha de salud en Inglaterra y Gales, censo de 2011]] |
[[Archivo:Health_gap_in_England_and_Wales,_2011_Census.png|miniaturadeimagen| Brecha de salud en Inglaterra y Gales, censo de 2011]] |
||
'''La equidad en la salud''' surge del acceso a los [[determinantes sociales de la salud]], específicamente de la riqueza, el poder y el prestigio. Las personas que han sido constantemente privadas de estos tres determinantes tienen una desventaja significativa respecto a las inequidades en la salud, y enfrentan peores efectos en la salud que aquellas que pueden acceder a ciertos recursos. Simplemente proporcionarles a todas las personas los mismos recursos no es equidad; eso sería igualdad. Para lograr la equidad en la salud, los recursos deben distribuirse de acuerdo con el principio de las necesidades de cada persona. |
'''La equidad en la salud''' surge del acceso a los [[determinantes sociales de la salud]], específicamente de la riqueza, el poder y el prestigio.<ref name=":0">{{Cita publicación|url=https://pubmed.ncbi.nlm.nih.gov/12646539/|título=Defining equity in health|apellidos=Braveman|nombre=P.|apellidos2=Gruskin|nombre2=S.|fecha=2003-04|publicación=Journal of Epidemiology and Community Health|volumen=57|número=4|páginas=254–258|fechaacceso=2023-09-19|issn=0143-005X|doi=10.1136/jech.57.4.254|pmc=1732430|pmid=12646539}}</ref> Las personas que han sido constantemente privadas de estos tres determinantes tienen una desventaja significativa respecto a las inequidades en la salud, y enfrentan peores efectos en la salud que aquellas que pueden acceder a ciertos recursos.<ref>{{Cita libro|título=Justice, Compound Disadvantage, and Health Inequities|url=http://link.springer.com/10.1007/978-3-319-51347-8_3|editorial=Springer International Publishing|fecha=2017|fechaacceso=2023-09-19|isbn=978-3-319-51345-4|páginas=17–32|doi=10.1007/978-3-319-51347-8_3|nombre=Daniel S.|apellidos=Goldberg}}</ref>Simplemente proporcionarles a todas las personas los mismos recursos no es equidad; eso sería igualdad. Para lograr la equidad en la salud, los recursos deben distribuirse de acuerdo con el principio de las necesidades de cada persona.<ref name=":0" /> |
||
Según la [[Organización Mundial de la Salud]], "La salud es un estado completo de bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades". La calidad de la salud y cómo se distribuye la salud entre el nivel económico y social en una sociedad puede proporcionar conocimientos sobre el nivel de desarrollo dentro de esa sociedad. La salud es un derecho humano fundamental y una necesidad humana, y todos los derechos humanos están interconectados. Por lo tanto, la salud debe abordarse junto con todos los otros derechos humanos fundamentales. |
Según la [[Organización Mundial de la Salud]], "La salud es un estado completo de bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades."<ref>{{Cita web|url=https://www.who.int/about/governance/constitution|título=Preamble to the Constitution of WHO}}</ref> La calidad de la salud y cómo se distribuye la salud entre el nivel económico y social en una sociedad puede proporcionar conocimientos sobre el nivel de desarrollo dentro de esa sociedad. La salud es un derecho humano fundamental y una necesidad humana, y todos los derechos humanos están interconectados. Por lo tanto, la salud debe abordarse junto con todos los otros derechos humanos fundamentales.<ref>{{Cita publicación|url=https://pubmed.ncbi.nlm.nih.gov/17905168|título=Achieving health equity: from root causes to fair outcomes|apellidos=Marmot|nombre=Michael|apellidos2=Commission on Social Determinants of Health|fecha=2007-09-29|publicación=Lancet (London, England)|volumen=370|número=9593|páginas=1153–1163|fechaacceso=2023-09-19|issn=1474-547X|doi=10.1016/S0140-6736(07)61385-3|pmid=17905168}}</ref> |
||
Los CDC definen la equidad en la salud como "el estado en el cual todas las personas tienen una oportunidad justa de alcanzar su nivel más alto de salud". Está asociada estrechamente con el movimiento de justicia social y con la buena salud considerada como un derecho humano fundamental. Estas inequidades podrían incluir diferencias en la "presencia de enfermedad, efectos en la salud o acceso a la atención médica"<sup> 3 </sup> entre poblaciones de distinta [[Raza (clasificación de los seres humanos)|raza]], grupo étnico, [[Género (ciencias sociales)|género]], [[orientación sexual]], [[discapacidad]] o [[Socioeconomía|nivel socioeconómico]]. |
Los CDC definen la equidad en la salud como "el estado en el cual todas las personas tienen una oportunidad justa de alcanzar su nivel más alto de salud". Está asociada estrechamente con el movimiento de justicia social y con la buena salud considerada como un derecho humano fundamental. Estas inequidades podrían incluir diferencias en la "presencia de enfermedad, efectos en la salud o acceso a la atención médica"<sup> 3 </sup> entre poblaciones de distinta [[Raza (clasificación de los seres humanos)|raza]], grupo étnico, [[Género (ciencias sociales)|género]], [[orientación sexual]], [[discapacidad]] o [[Socioeconomía|nivel socioeconómico]]. |
||
Revisión del 20:35 19 sep 2023
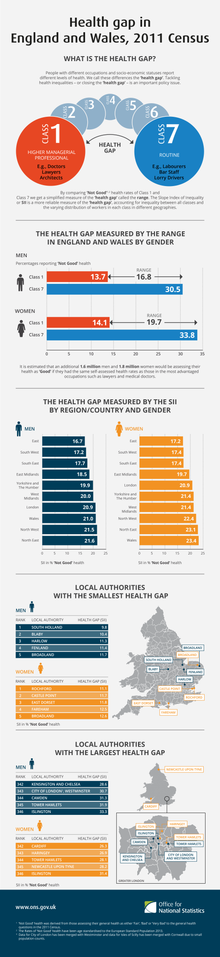
La equidad en la salud surge del acceso a los determinantes sociales de la salud, específicamente de la riqueza, el poder y el prestigio.[1] Las personas que han sido constantemente privadas de estos tres determinantes tienen una desventaja significativa respecto a las inequidades en la salud, y enfrentan peores efectos en la salud que aquellas que pueden acceder a ciertos recursos.[2]Simplemente proporcionarles a todas las personas los mismos recursos no es equidad; eso sería igualdad. Para lograr la equidad en la salud, los recursos deben distribuirse de acuerdo con el principio de las necesidades de cada persona.[1]
Según la Organización Mundial de la Salud, "La salud es un estado completo de bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades."[3] La calidad de la salud y cómo se distribuye la salud entre el nivel económico y social en una sociedad puede proporcionar conocimientos sobre el nivel de desarrollo dentro de esa sociedad. La salud es un derecho humano fundamental y una necesidad humana, y todos los derechos humanos están interconectados. Por lo tanto, la salud debe abordarse junto con todos los otros derechos humanos fundamentales.[4]
Los CDC definen la equidad en la salud como "el estado en el cual todas las personas tienen una oportunidad justa de alcanzar su nivel más alto de salud". Está asociada estrechamente con el movimiento de justicia social y con la buena salud considerada como un derecho humano fundamental. Estas inequidades podrían incluir diferencias en la "presencia de enfermedad, efectos en la salud o acceso a la atención médica" 3 entre poblaciones de distinta raza, grupo étnico, género, orientación sexual, discapacidad o nivel socioeconómico.
Es importante distinguir entre la inequidad y la desigualdad en la salud. Desigualdad en la salud es el término usado en distintos países para referirse a aquellas instancias en las cuales la salud de dos grupos demográficos (no necesariamente grupos étnicos o raciales) es distinta a pesar de tener un acceso similar a servicios de atención médica. Se puede describir en más detalle como diferencias en la salud que son evitables e injustas, y que no pueden ser explicadas por causas naturales, como biología, o diferencias en las elecciones. Por lo tanto, si una población muere más joven que otra debido a diferencias genéticas, un factor que no es remediable ni controlable, tendemos a decir que hay desigualdad en la salud. Por otro lado, si una población tiene una menor expectativa de vida debido a falta de acceso a medicamentos, la situación sería clasificada como una inequidad en la salud. Estas inequidades podrían incluir diferencias en la "presencia de enfermedad, efectos en la salud o acceso a la atención médica". Aunque es importante reconocer la diferencia entre la equidad y la igualdad en la salud, tener igualdad en la salud es fundamental para alcanzar la equidad en la salud. La importancia del acceso equitativo a la atención médica se ha citado como esencial para alcanzar muchos de los Objetivos de Desarrollo del Milenio.
Nivel socioeconómico
El nivel socioeconómico es tanto un factor predisponente de la salud como un factor clave subyacente de las inequidades en la salud entre las poblaciones. Un nivel socioeconómico desfavorable tiene la capacidad de limitar profundamente las capacidades de una persona o población, manifestándose a través de deficiencias en el capital financiero y social. Está claro cómo la falta de capital financiero puede comprometer la capacidad de mantener una buena salud. En el Reino Unido, antes del establecimiento de las reformas del Servicio Nacional de Salud (NHS, por sus siglas en inglés) a principios de la década del 2000, se demostró que los ingresos eran un determinante importante del acceso a recursos de atención médica. Debido a que el trabajo o la carrera profesional de una persona es un conducto principal del capital financiero y social, el trabajo es un factor importante, pero subrepresentado, en las investigaciones sobre inequidades en la salud y los esfuerzos de prevención. El mantenimiento de buena salud a través del uso de recursos adecuados de atención médica puede ser bastante costoso y, por lo tanto, inasequible para ciertas poblaciones. En China, por ejemplo, el colapso del Sistema Médico Cooperativo dejó a muchas de las personas de zonas rurales pobres sin seguro y sin acceso a los recursos necesarios para mantener una buena salud. Los aumentos en el costo de los tratamientos médicos hicieron que la atención médica fuera cada vez más inasequible para estas poblaciones. Este problema se perpetuó más con la creciente desigualdad de ingresos en la población china. Las personas pobres en China generalmente no podían ser hospitalizadas cuando lo necesitaban y no completaban los esquemas de tratamiento, lo que causaba efectos en la salud más desfavorables.
Asimismo, en Tanzania, se demostró que las familias más ricas tenían una mayor probabilidad de llevar a sus hijos a un proveedor de atención médica: un paso fundamental hacia una atención médica más sólida. Algunos académicos han notado que la distribución desigual de ingresos, por sí sola, puede ser una causa de peor salud de una sociedad como resultado de "inversión insuficiente en bienes sociales, como la educación y la atención médica públicas; la alteración de la cohesión social y la erosión del capital social".
El rol del nivel socioeconómico en la equidad en la salud se extiende más allá de simples restricciones monetarias en el poder adquisitivo de una persona. De hecho, el capital social tiene un rol significativo en la salud de las personas y sus comunidades. Se ha demostrado que aquellos que están mejor conectados a los recursos proporcionados por las personas y las comunidades a su alrededor (aquellos con mayor capital social) tienen una vida más larga. La segregación de las comunidades basada en los ingresos ocurre en países en todo el mundo y tiene un impacto significativo en la calidad de la salud como resultado de una disminución en el capital social de aquellos atrapados en barrios pobres. Las intervenciones sociales, que buscan mejorar la atención médica al aumentar los recursos sociales de una comunidad, son, por lo tanto, un componente eficaz de las campañas para mejorar la salud de una comunidad. Un estudio epidemiológico de 1998 mostró que los enfoques de atención médica comunitaria tuvieron un resultado mucho mejor que los enfoques individuales en la prevención de muertes por enfermedades cardiacas.
Las transferencias incondicionales de efectivo para disminuir la pobreza usadas por algunos programas en los países en desarrollo parecen haber causado una disminución en la probabilidad de enfermarse. Esta evidencia puede guiar las asignaciones de recursos para intervenciones eficaces.
Las investigaciones han mostrado que la calidad de la atención médica sí varía entre distintos grupos socioeconómicos. Los niños de familias con un nivel socioeconómico bajo son los más propensos a inequidades en la salud. Equity, Social Determinants and Public Health Programmes (Equidad, determinantes sociales y programas de salud pública) (2010) es un libro editado por Blas y Sivasankara que incluye un capítulo que trata sobre las equidades en la salud entre los niños. Se recolectó información de 100 encuestas internacionales para este capítulo, el cual declara que los niños menores de 5 años de familias pobres tienen probabilidad de enfrentar disparidades en la salud debido a que la calidad de su salud depende de lo que otras personas les proporcionen; los niños pequeños no son capaces de mantener una buena salud por sí solos. Además, estos niños tienen tasas mayores de mortalidad que aquellos de familias más ricas debido a la malnutrición. Debido a su nivel socioeconómico bajo, recibir atención médica puede ser un reto. Los niños de familias pobres tienen menor probabilidad de recibir atención médica en general, y si tienen acceso, es probable que la calidad de esa atención médica no sea suficientemente alta.
Educación
La educación es un factor importante en la utilización de la atención médica, aunque está estrechamente relacionada con el nivel económico. Una persona podría no ir a un profesional médico ni buscar atención médica si no sabe las consecuencias que no hacerlo puede tener en la salud ni el valor del tratamiento adecuado. En Tayikistán, desde que el país obtuvo su independencia, la probabilidad de dar a luz en casa ha aumentado rápidamente entre las mujeres con niveles de educación más bajos. La educación también tiene un impacto significativo en la calidad de la atención médica prenatal y materna. Las madres con educación primaria consultaron a un médico durante el embarazo a tasas significativamente más bajas (72 %) en comparación con aquellas con educación secundaria (77 %), capacitación técnica (88 %) o educación superior (100 %). También hay evidencia de una correlación entre el nivel socioeconómico y la alfabetización en salud; un estudio mostró que las familias más ricas en Tanzania tenían mayor probabilidad de reconocer una enfermedad en sus hijos que aquellas con antecedentes de ingresos más bajos.
Las inequidades sociales son un obstáculo clave para acceder a recursos educativos relacionados con la salud. Los pacientes en áreas de nivel socioeconómico más bajo tendrán menos acceso a información sobre la salud en general, lo que llevará a menor concientización sobre las distintas enfermedades y los problemas de salud. La educación sobre la salud ha demostrado ser una medida sólida de prevención que puede tomarse para disminuir los niveles de enfermedad y aumentar los niveles de visitas a proveedores de atención médica. La falta de educación sobre la salud puede contribuir a peores efectos en la salud en estas áreas.
Las inequidades educativas también están asociadas estrechamente con las inequidades en la salud. Las personas con niveles de educación más bajos tienen mayor probabilidad de correr mayores riesgos para la salud, como por abuso de sustancias, obesidad y lesiones, tanto intencionales como no intencionales. La educación también está asociada a un mayor entendimiento de la información y los servicios de salud, el cual es necesario para tomar las decisiones correctas respecto a la salud, y también está asociada a una vida más larga. Se ha observado que las personas con notas altas muestran niveles altos de comportamientos que protegen la salud, y niveles más bajos de comportamientos de salud riesgosos, en comparación con sus homólogos con niveles académicos más bajos. Factores como una mala alimentación, falta de actividad física, abuso físico y emocional y embarazo en la adolescencia tienen un impacto significativo en el desempeño académico de los estudiantes, y estos factores tienden a manifestarse más frecuentemente en personas con ingresos más bajos.
Disparidades espaciales en la salud
Para algunas poblaciones, el acceso a la atención médica y los recursos de salud está físicamente limitado, lo que causa inequidades en la salud. Por ejemplo, es posible que una persona físicamente no pueda viajar las distancias necesarias para llegar a servicios de atención médica, o las distancias largas podrían hacer que buscar cuidados regularmente sea poco atractivo a pesar de los beneficios potenciales.
En el 2019, el Gobierno federal identificó a casi el 80 % de las áreas rurales de los Estados Unidos como "médicamente subatendidas", con falta de centros de enfermería especializada, así como de unidades de rehabilitación, siquiátricas y de cuidados intensivos. En áreas rurales, hay aproximadamente 68 médicos de atención primaria por cada 100 000 personas, mientras que hay 84 médicos por cada 100 000 personas en centros urbanos. Según la National Rural Health Association (Asociación Nacional de Salud Rural), casi el 10 % de los condados rurales no tenía médicos en el 2017. Las comunidades rurales enfrentan expectativas de vida más bajas y mayores tasas de diabetes, enfermedades crónicas y obesidad.
Costa Rica, por ejemplo, tiene inequidades espaciales en la salud demostrables, con entre el 12 % y el 14 % de la población viviendo en áreas donde la atención médica es inaccesible. La inequidad ha disminuido en algunas áreas de la nación como resultado del trabajo de programas de reforma de la atención médica, sin embargo, las regiones a las que no sirven estos programas han presentado un pequeño aumento en la inequidad.[5]
China tuvo una disminución grave de equidad espacial en la salud después de la revolución económica china en la década de 1980 a causa de la degradación del Sistema Médico Cooperativo (CMS, por sus siglas en inglés). El CMS proporcionó una infraestructura para llevar atención médica a lugares rurales, además de un marco para proporcionar financiación con base en contribuciones comunitarias y subsidios del Gobierno. En su ausencia, hubo una disminución significativa en la cantidad de profesionales de atención médica (35.9 %), así como de centros médicos en funcionamiento (del 71 % al 55 % de aldeas en 14 años) en áreas rurales, lo que causó inequidad en la atención médica de las poblaciones rurales. La pobreza significativa que sufren los trabajadores rurales (algunos ganan menos de 1 dólar al día) limita aún más el acceso a la atención médica y causa malnutrición y mala higiene general, sumado a la pérdida de recursos de atención médica. La pérdida del CMS ha tenido un impacto notable en la expectativa de vida, y las regiones rurales, como las áreas de China Occidental, tienen expectativas de vida significativamente más bajas.
Asimismo, las poblaciones en áreas rurales de Tayikistán presentan inequidades espaciales en la salud. Un estudio hecho por Jane Falkingham indicó que el acceso físico a la atención médica era uno de los factores principales que influía en la calidad de la atención médica materna. Además, muchas mujeres en áreas rurales del país no tenían un acceso adecuado a recursos de atención médica, lo que causaba un cuidado materno y neonatal deficiente. Estas mujeres en áreas rurales, por ejemplo, tenían una mayor probabilidad de dar a luz en sus hogares sin supervisión médica.
Disparidades étnicas y raciales
Junto con el factor socioeconómico de las disparidades en la salud, la raza es otro factor clave. Los Estados Unidos históricamente tuvieron grandes disparidades en la salud y en el acceso a atención médica adecuada entre razas, y la evidencia actual respalda la noción de que estas disparidades centradas en la raza continúan existiendo y son un problema de salud social significativo. Estas disparidades en el acceso a atención médica adecuada incluyen diferencias en la calidad de la atención con base en la raza y en la cobertura del seguro médico general con base en la raza. Un estudio del 2022 en la revista Journal of the American Medical Association identifica a la raza como un determinante significativo del nivel de calidad de la atención médica, con personas de raza negra que reciben una atención de menor calidad que la de sus homólogas de raza blanca. Esto es en parte a que miembros de minorías étnicas, como los afroamericanos, tienen ingresos bajos o viven por debajo de la línea de pobreza. En datos del 2007 de la Oficina del Censo, las familias afroamericanas ganaban en promedio $33 916, mientras que las familias de raza blanca ganaban en promedio $54 920. Debido a la falta de atención médica económica, la tasa de mortalidad de las personas afroamericanas revela que tienen una tasa más alta de muertes por causas tratables o prevenibles. Según un estudio realizado en el 2005 por la Oficina de Salud de las Minorías (del Departamento de Salud de los Estados Unidos) los hombres afroamericanos tenían un 30 % más de probabilidad que los hombres de raza blanca de morir de una enfermedad cardiaca. Además, las mujeres afroamericanas tenían un 34 % más de probabilidad de morir de cáncer de mama que sus homólogas de raza blanca. Asimismo, entre los bebés afroamericanos y latinos, las tasas de mortalidad son entre 2 y 3 veces más altas que las de otros grupos raciales. Un análisis de más de 2 millones de embarazos descubrió que los bebés nacidos de mujeres de raza negra en todo el mundo tenían resultados peores (como muerte del bebé y muerte fetal) en comparación con los de las mujeres de raza blanca. Esto era cierto incluso después de tener en cuenta las edades mayores y un nivel más bajo de educación entre las madres (un indicador de un nivel económico y social más desfavorable). En el mismo análisis, las mujeres hispanas tenían una probabilidad 3 veces mayor de sufrir la muerte de un bebé que las mujeres de raza blanca, y las mujeres sudasiáticas tenían un mayor riesgo de que su bebé naciera prematuro o con bajo peso al nacer en comparación con las mujeres de raza blanca.
Estas disparidades también afectan de forma prevalente a las comunidades indígenas. A medida que los miembros de las comunidades indígenas se han adaptado a los estilos de vida occidentales, se han vuelto más propensas a tener ciertas enfermedades crónicas.
También hay disparidades raciales significativas en el acceso a la cobertura de seguro; las minorías étnicas generalmente tienen menos cobertura de seguro que las minorías no étnicas. Por ejemplo, las personas hispanoamericanas tienden a tener menos cobertura de seguro que las personas de raza blanca en los Estados Unidos, y como resultado reciben atención médica de forma menos regular. El nivel de cubrimiento del seguro está directamente relacionado con el acceso a la atención médica, incluso la atención preventiva y ambulatoria. Un estudio del 2010 sobre las disparidades raciales y étnicas en la salud hecho por la Academia Nacional de Medicina ha mostrado que las disparidades mencionadas no pueden solo deberse a características demográficas como tener o no seguro médico, ingresos del hogar, educación, edad, ubicación geográfica y calidad de las condiciones de vivienda. Incluso cuando los investigadores eliminaron estos factores, las disparidades persistieron. La esclavitud ha contribuido a los efectos dispares en la salud para generaciones de afroamericanos en los Estados Unidos.
Las inequidades étnicas en la salud también aparecen en los países del continente africano. La OMS publicó una encuesta en el 2000 sobre la mortalidad infantil en grandes grupos étnicos de 11 naciones africanas (República Centroafricana, Costa de Marfil, Ghana, Kenia, Malí, Namibia, Ruanda, Senegal, Uganda y Zambia). El estudio describía la presencia de paridades significativas en las tasas de mortalidad infantil entre los niños menores de 5 años, además de en la educación y el uso de vacunas. En Sudáfrica, el legado de la segregación racial todavía se manifiesta como acceso diferencial a servicios sociales, incluso la atención médica con base en la raza y la clase social, y las inequidades en la salud resultantes. Además, la evidencia indica que hay una indiferencia sistemática hacia las poblaciones indígenas en distintos países. A los pigmeos del Congo, por ejemplo, se los excluye de los programas de salud gubernamentales, se los discrimina durante campañas de salud pública y reciben peor atención médica en general.
En una encuesta de 1995 de cinco países europeos (Suecia, Suiza, el Reino Unido, Italia y Francia), se halló que solo Suecia proporcionaba acceso a traductores para el 100 % de las personas que lo necesitaban, mientras que otros países no tenían este servicio, lo que potencialmente afectaba la atención médica para las poblaciones no nativas. Dado que las personas no nativas componían una sección considerable de estas naciones (6 %, 17 %, 3 %, 1 % y 6 %, respectivamente), esto podría tener efectos negativos importantes en la equidad en la salud de la nación. En Francia, un estudio más antiguo indicó diferencias significativas en el acceso a la atención médica entre las poblaciones francesas nativas y las poblaciones no francesas o inmigrantes con base en los gastos relacionados con la salud; sin embargo, esto no era totalmente independiente de las condiciones económicas y laborales más desfavorables que tienen estas poblaciones.
Un estudio de 1996 sobre la inequidad en la salud basada en la raza en Australia reveló que los indígenas presentaban mayores tasas de mortalidad que las poblaciones no indígenas. Las poblaciones indígenas presentaban una mortalidad 10 veces más alta entre las edades 30-40; una tasa de mortalidad infantil 2.5 veces más alta y una tasa de mortalidad ajustada por edad 3 veces más alta. Las tasas de enfermedades diarreicas y tuberculosis también son significativamente mayores en esta población (16 y 15 veces más altas, respectivamente), lo que es indicativo de la atención médica deficiente de este grupo étnico. En esta época, las paridades en la esperanza de vida al nacer entre las poblaciones indígenas y no indígenas eran más altas en Australia cuando se comparó con los EE. UU., Canadá y Nueva Zelandia. En Sudamérica, las poblaciones indígenas enfrentaban efectos en la salud similarmente desfavorables, con tasas de mortalidad materna e infantil que eran significativamente mayores (entre 3 y 4 veces más altas) que el promedio nacional. El mismo patrón de atención médica deficiente para indígenas continúa en India, donde los grupos indígenas presentaban mayores tasas de mortalidad en la mayoría de las etapas de la vida, incluso cuando se eliminaban los efectos ambientales.
Debido a las inequidades sistémicas sociales y en la salud, las personas de grupos raciales y étnicos minoritarios en los Estados Unidos se ven afectadas de manera desproporcionada por el COVID-19.
El 5 de febrero del 2021, el director general de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, notó respecto a la inequidad global en el acceso a las vacunas contra el COVID-19, que casi 130 países todavía no habían administrado una dosis. A principios de abril del 2021, la OMS notificó que el 87 % de las vacunas existentes se había distribuido a los países más ricos, y solo el 0.2 % se había distribuido a los países más pobres. Como resultado, un cuarto de las poblaciones de esos países ricos ya se había vacunado, mientras que solo 1 de cada 500 residentes de los países pobres se había vacunado.
Disparidades en la salud de las personal LGBT
La sexualidad es una base de discriminación e inequidad en la salud en todo el mundo. Las poblaciones homosexuales, bisexuales, transgénero y de género variante alrededor del mundo tienen diversos problemas de salud relacionados con su sexualidad e identidad de género, algunos de las cuales se complican más por falta de investigación.
A pesar de los avances recientes, las poblaciones LGBT en China, India y Chile continúan enfrentando discriminación y barreras significativas para la atención médica. La Organización Mundial de la Salud (OMS) reconoce que no hay suficientes datos de investigación sobre los efectos de la discriminación hacia los pacientes LGBT en las tasas de morbilidad y mortalidad. Además, estudios epidemiológicos retrospectivos de las poblaciones LGBT son difíciles de llevar a cabo debido a que la orientación sexual no se indica en los certificados de defunción. La OMS ha propuesto que se necesitan más investigaciones sobre la población de pacientes LGBT para entender mejor sus necesidades de salud únicas y sus barreras para el acceso de la atención médica.
Reconociendo la necesidad de investigaciones sobre la atención médica de personas LGBT, en octubre del 2016, el director del Instituto Nacional de Salud de las Minorías y Disparidades en la Salud (NIMHD, por sus siglas en inglés) en el Departamento de Salud y Servicios Humanos de los EE. UU. designó a las personas de minorías sexuales y de género (SGM, por sus siglas en inglés) como una población con disparidad en la salud para las investigaciones de los Institutos Nacionales de la Salud (NIH). A efectos de esta designación, el director define SGM como "compuestas por las poblaciones lesbianas, gais, bisexuales y transgénero, además de aquellas cuya orientación sexual, identidad y expresiones de género o aparato reproductor varía de las normas tradicionales, sociales, culturales o fisiológicas". Esta designación ha priorizado la investigación sobre el alcance, la causa y las posibles mitigaciones de las disparidades en la salud entre las poblaciones SGM dentro de la más amplia comunidad LGBT.
Aunque muchos aspectos de las disparidades en la salud de las personas LGTB hasta ahora no se han investigado, en este momento, se sabe que una de las formas principales de discriminación en la atención médica que las personas LGBT enfrentan es la discriminación por parte de los trabajadores de la salud o de las mismas instituciones. Una revisión literaria sistemática de las publicaciones en inglés y portugués entre el 2004 y el 2014 demuestra dificultades significativas para acceder a la atención médica, seguido por discriminación y homofobia de los profesionales de atención médica. Esta discriminación puede darse mediante abuso verbal, conducta irrespetuosa, negar atención médica, retención de información de salud, tratamiento inadecuado y violencia directa. En un estudio que analizó la calidad de la atención médica para los hombres de Sudáfrica que tienen relaciones sexuales con hombres (HSH), los investigadores entrevistaron a un cohorte de personas respecto a sus vivencias de salud y hallaron que los HSH que se identificaban como homosexuales sentían que su acceso a la atención médica era limitado debido a una incapacidad de encontrar centros médicos que emplearan a trabajadores de la salud que no discriminaran con base en su sexualidad. También notificaron haber enfrentado "acoso verbal homofóbico por parte de trabajadores de la salud cuando se presentaron para recibir tratamiento contra las ITS". Además, los HSH que no se sintieron cómodos revelando su actividad sexual a los trabajadores de la salud no se identificaron como homosexuales, lo cual limitó la calidad del tratamiento que recibieron.
Además, los miembros de la comunidad LGBT lidian con disparidades en la atención médica debido, en parte, a la falta de capacitación y concientización de los proveedores sobre las necesidades de atención médica de la población. Las personas transgénero creen que es más importante proporcionarles información sobre la identidad de género (IG) que la orientación sexual (OS) a los proveedores para ayudarlos a informarse sobre una mejor atención médica y un tratamiento seguro para estos pacientes. Los estudios respecto a las comunicaciones entre pacientes y proveedores en la comunidad de pacientes LGBT demuestran que los proveedores mismos notifican una falta significativa de concientización respecto a los problemas de salud que enfrentan los pacientes LGBT. Como un componente de este hecho, las facultades de medicina no se enfocan demasiado en los problemas de salud de las personas LGBT en su plan de estudios; los temas relacionados con la comunidad LGBT que se conversan suelen limitarse al VIH/sida, la orientación sexual y la identidad de género.
Entre las personas que se identifican como LGBT, las personas transgénero enfrentan barreras especialmente significativas para el tratamiento. Muchos países todavía no tienen un reconocimiento legal de las personas transgénero o de género no binario, lo que causa que se los coloque en las salas de hospital que no corresponden a su identidad de género y que enfrenten discriminación médica. Diecisiete estados europeos exigen la esterilización de personas que buscan reconocimiento de una identidad de género distinta a la asignada al nacer. Además de muchas de las mismas barreras que el resto de la comunidad LGBT, un boletín de la OMS indica que a nivel global, las personas transgénero generalmente también enfrentan una mayor carga de enfermedad. Una encuesta del 2010 de personas transgénero y de género variante en los Estados Unidos reveló que las personas transgénero enfrentaban un nivel significativo de discriminación. La encuesta indicó que el 19 % de las personas sufrieron la negación de atención médica por parte de un trabajador de la salud debido a su género, el 28 % sufrió acoso de un trabajador de la salud, el 2 % sufrió violencia y el 50 % vio a un médico que no pudo proporcionar atención apta para personas transgénero o no estaba capacitado para hacerlo. En Kuwait, ha habido informes de personas transgénero reportadas a las autoridades legales por parte de profesionales médicos, lo cual previene el acceso seguro a la atención. Una versión actualizada de la encuesta de los EE. UU. del 2015 mostró muy poco cambio en cuanto a vivencias de atención médica de las personas transgénero y de género variante. La encuesta actualizada reveló que el 23 % de las personas notificó no buscar atención médica necesaria por miedo a discriminación y el 33 % de las personas que fueron a ver a un médico dentro del primer año de hacer la encuesta notificaron encuentros negativos con profesionales médicos relacionados con su situación de ser personas transgénero.
La estigmatización representada particularmente en la población transgénero crea una disparidad en la salud para las personas LGBT respecto a la salud mental. La comunidad LGBT tiene un mayor riesgo de angustia sicosocial, complicaciones de salud mental, tendencias suicidas, falta de hogar y abuso de sustancias, generalmente complicado por una subutilización de los servicios basada en el acceso a servicios de salud o el miedo a recibirlos. Se ha descubierto que las personas transgénero y de género variante presentan tasas más altas de disparidades en la salud mental que las personas LGB. Según la encuesta sobre personas transgénero del 2015 de los EE. UU., por ejemplo, el 39 % de los participantes notificaron angustia sicológica grave, en comparación con el 5 % de la población en general.
Estos datos de salud mental son fundamentados por antecedentes de sesgos anti-LGBT en la atención médica. El Manual diagnóstico y estadístico de los trastornos mentales (DSM, por sus siglas en inglés) incluyó la homosexualidad como un trastorno hasta 1973; la condición de ser transgénero estuvo incluida como un trastorno hasta el 2012. Esto se modificó en el 2013 con la quinta edición del manual, DSM-5, cuando "trastorno de identidad de género" se remplazó por "disforia de género", al reflejar que simplemente identificarse como transgénero no es en sí patológico y que el diagnóstico es, en su lugar, para la angustia que una persona transgénero puede presentar como resultado de la discordancia entre el género asignado y la identidad de género.
Los problemas respecto a la salud de las personas LGBT han recibido niveles desproporcionalmente bajos de investigación médica, lo que causa dificultades para evaluar las estrategias adecuadas para el tratamiento de estas personas. Por ejemplo, una revisión de literatura médica sobre pacientes LGBT reveló que hay brechas significativas en el entendimiento médico del cáncer de cuello uterino en las personas lesbianas y bisexuales; no está claro si la prevalencia en esta comunidad es el resultado de probabilidad u otra causa prevenible. Por ejemplo, las personas LGBT notificaron vivencias de atención médica para el cáncer más deficientes. Se asume incorrectamente que las mujeres LGBT tienen una menor incidencia de cáncer de cuello uterino que sus homólogas heterosexuales, lo que causa tasas más bajas de pruebas de detección. Estos hallazgos demuestran la necesidad de una investigación continua enfocada en las circunstancias y necesidades de las personas LGBT y la inclusión en marcos de políticas de orientación sexual y de identidad de género como determinantes sociales de la salud.
Una revisión de junio del 2017 patrocinada por la Comisión Europea como parte de un proyecto mayor para identificar y disminuir las inequidades en la salud, halló que las personas LGB tenían un mayor riesgo de presentar ciertos tipos de cáncer y que las personas LGBTI tenían un mayor riesgo de presentar enfermedad mental, y que estos riesgos no se abordaban de forma adecuada. Las causas de inequidades en la salud eran, según la revisión, "i) normas culturales y sociales que le dan preferencia a la heterosexualidad y la priorizan; ii) estrés de las minorías relacionado con la orientación sexual, identidad de género y características sexuales; iii) victimización; iv) discriminación (individual e institucional) y; v) estigma".
El sexo y el género en la equidad de la salud
El sexo y el género en la medicina
Tanto el género como el sexo son factores significativos que influyen a la salud. El sexo se caracteriza por diferencias biológicas femeninas y masculinas respecto a la expresión genética, la concentración hormonal y las características anatómicas. El género es una expresión de comportamiento y elecciones de estilo de vida. El sexo y el género interactúan entre sí, y las diferencias entre los dos géneros influyen en la manifestación de enfermedades y los enfoques de atención médica relacionados. Entender cómo la interacción del sexo y el género contribuye a la disparidad en el contexto de la salud les permite a los proveedores garantizar resultados de calidad para los pacientes. A esta interacción la complica la dificultad de distinguir entre el sexo y el género dada su naturaleza entrelazada; el sexo modifica al género, y el género puede modificar al sexo, lo que impacta la salud. El sexo y el género pueden ser considerados como fuentes de disparidades en la salud; ambos contribuyen a la propensión de los hombres y las mujeres a varias afecciones, como la enfermedad cardiovascular y los trastornos inmunitarios.
Disparidades de salud en la población masculina
Tanto el género como el sexo son componentes de disparidades en la salud de la población masculina. En regiones no occidentales, los hombres por lo general tienen una ventaja de salud en comparación con las mujeres debido a la discriminación de género, la cual se demuestra por los infanticidios, matrimonios a una edad temprana y abuso doméstico de las mujeres. En la mayoría de las regiones del mundo, la tasa de mortalidad es más alta para los hombres adultos que para las mujeres adultas; por ejemplo, los hombres adultos presentan enfermedades que pueden causar la muerte con mayor frecuencia que las mujeres. Las causas principales de las tasas de mortalidad más alta en hombres son accidentes, lesiones, violencia y enfermedades cardiovasculares. En distintos países, los hombres también enfrentan un mayor riesgo de mortalidad a causa de comportamientos y una mayor predisposición a la violencia.
- ↑ a b Braveman, P.; Gruskin, S. (2003-04). «Defining equity in health». Journal of Epidemiology and Community Health 57 (4): 254-258. ISSN 0143-005X. PMC 1732430. PMID 12646539. doi:10.1136/jech.57.4.254. Consultado el 19 de septiembre de 2023.
- ↑ Goldberg, Daniel S. (2017). Justice, Compound Disadvantage, and Health Inequities. Springer International Publishing. pp. 17-32. ISBN 978-3-319-51345-4. doi:10.1007/978-3-319-51347-8_3. Consultado el 19 de septiembre de 2023.
- ↑ «Preamble to the Constitution of WHO».
- ↑ Marmot, Michael; Commission on Social Determinants of Health (29 de septiembre de 2007). «Achieving health equity: from root causes to fair outcomes». Lancet (London, England) 370 (9593): 1153-1163. ISSN 1474-547X. PMID 17905168. doi:10.1016/S0140-6736(07)61385-3. Consultado el 19 de septiembre de 2023.
- ↑ Rosero-Bixby L (April 2004). «Spatial access to health care in Costa Rica and its equity: a GIS-based study». Social Science & Medicine 58 (7): 1271-84. PMID 14759675. doi:10.1016/S0277-9536(03)00322-8.
