Apoyo Vital Avanzado en Trauma
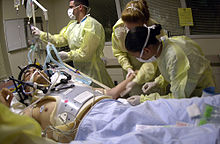
El Apoyo Vital Avanzado en Trauma (del inglés Advanced Trauma Life Support o ATLS) es un programa de entrenamiento orientado a médicos, para el manejo agudo de pacientes traumatizados, creado por el Dr. James Styner en 1978 y desarrollado por el Colegio Americano de Cirujanos; este programa ha sido adoptado alrededor del mundo en más de 30 países; su objetivo es enseñar un método de abordaje estandarizado para pacientes traumatizados, su primera edición apareció en 1980.
Historia[editar]
El ATLS tiene su origen en los Estados Unidos en 1976, cuando el Dr. James K. Styner, tuvo un accidente pilotando una avioneta, en un campo en Nebraska. Su esposa murió en el acto y tres de sus cuatro hijos sufrieron heridas graves. Se realizó la clasificación inicial de sus hijos en el lugar del accidente. El Dr. Styner tuvo que parar un coche para llevarlos al hospital más cercano, a su llegada, lo encontró cerrado. Una vez que el hospital este se abrió y se llamó a un médico, se encontró que la atención de emergencia prestada en el hospital regional donde fueron atendidos era insuficiente e inadecuada.
Al regresar al trabajo, se dedicó a desarrollar un sistema que salvaría vidas en situaciones de trauma. Styner y su colega paul, con la ayuda de personal experto en soporte vital avanzado cardíaco y la Fundación Lincoln en Educación Médica, produjeron el primer curso ATLS que se celebró en 1978.
En 1980, el "American College of Surgeons Committee on Trauma" aprobó el ATLS y comenzó a difundirlo en todo el país. Hoy el ATLS se ha convertido en el estándar para la atención traumatológica en las salas de emergencia de América.
Evaluación primaria[editar]
Es necesario seguir un esquema rápido, ordenado, sencillo y fácil de recordar y consta de una mnemotecnia
A: (Airway) Vía aérea con control de la columna cervical.
B: (Breathing and Ventilation) Ventilación y respiración, a través de movimientos respiratorios y saturación de O2
C: (Circulation) Circulación con control de hemorragias...
D: (Disability) Daño neurológico.
E: (Exposure and Environment) Exposición del paciente con prevención de la hipotermia
A: Vía aérea Esta es la primera prioridad. Para pasar a la etapa B se tiene que lograr una vía aérea permeable y segura. Si el paciente conversa se asume que la vía aérea está permeable.
Columna cervical: Se asume que hay una lesión cervical. Todas las maniobras que tienden a asegurar la vía aérea deben hacerse con protección de la columna cervical.
Los signos de una obstrucción son: agitación, alteración de la conciencia, TEC, al ver la respiración se puede ver retracción intercostal, empleo de músculos accesorios (escalenos), respiración ruidosa en lesiones de la tráquea (estridores o ronquidos), enfisema subcutáneo (en lesión de la vía aérea).
Paciente que presentan riesgo de obstrucción: TEC, influencia de drogas o alcohol, trauma máxilo-facial, cervical o torácico (neumotórax a tensión), negativa para acostarse en decúbito supino (se ahoga al acostarse).
Manejo de la vía aérea:
- Inicial: Se realizan preguntas al paciente, se coloca oxígeno, se limpia la boca con aspiración, se retira algún objeto con riesgo obstructivo.
- Mantenimiento: Elevar la cara anterior del mentón tomando la mandíbula por sus ángulos, se colocan las cánulas de Mayo u oro-faríngeas (éstas no se deben pasar en pacientes conscientes por la posibilidad de inducir vómito, así se evita que la lengua se vaya hacia dorsal).
- Definitiva: Colocación de un tubo dentro de la tráquea en caso de que el paciente está desaturando o inconsciente. El paciente debe estar conectado a una fuente de O2. Hay 3 formas: Intubación oro-traqueal, naso-traqueal (cuando la vía bucal está contraindicada) y la vía aérea quirúrgica (traqueostomía o crico-tiroidectomía).
Para intentar una crico-tiroidectomía se debe intentar por los otros lados primero o si hay un cuerpo extraño que no se puede retirar.
B: Ventilación
Va dirigido a excluir 3 lesiones importantes:
- Neumotórax a tensión: Presencia de hipotensión o asimetría del tórax. Aquí se colocaban las bránulas (en el segundo espacio intercostal en la línea media clavicular) transformando el neumo a tensión en uno simple, luego colocación el tubo pleural (Quinto espacio intercostal línea media o axilar anterior).
- Neumotórax abierto.
- Tórax inestable con contusión pulmonar.
C: Circulación con control de hemorragias
Casi cualquier grado de hipotensión en un paciente traumatizado es secundario a hemorragias.
Diagnóstico del estado de la circulación:
- Estado de conciencia: al disminuir el volumen circulante disminuye el flujo cerebral y se compromete la conciencia. Si el paciente está ebrio o ha consumido drogas no se puede evaluar.
- Características de la piel: Color, temperatura, etc. Si está fría y sudorosa después de un trauma es signo inequívoco de hipovolemia severa.
- Ingurgitación yugular: indica que el colapso circulatorio se debe a un taponamiento cardiaco o un neumotórax a tensión. Venas vacías indican hipovolemia.
- Palpación de pulsos centrales: femorales y carotídeos y establecer la amplitud, el ritmo y la frecuencia.
Manejo:
1. Restitución de la volemia
2. Control de hemorragias
3. Sondas vesical (Foley) y gástrica: La vesical visualisa la volemia a través de la diuresis
D: Daño neurológico
Su objetivo es establecer el estado de la conciencia y el tamaño, simetría y respuesta a la luz de las pupilas. Una asimetría > 1mm entre el diámetro pupilar se considera anormal.
NOTA: La escala de Glasgow se lleva a cabo durante la evaluación secundaria.
E: Exposición e hipotermia
El paciente debe ser desvestido completamente, cortando la ropa en caso de que sea necesario para facilitar la evaluación completa. Se cubre con mantas secas y tibias y se administra soluciones electrolíticas tibias a 39 °C.
