Estreñimiento
| Estreñimiento | ||
|---|---|---|
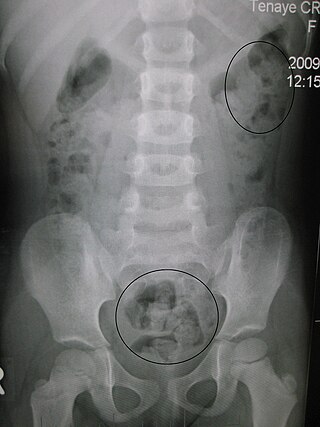 Estreñimiento visto a través de rayos X. Los círculos representan áreas de materia fecal (las heces están rodeadas de blanco debido al gas de los intestinos). | ||
| Especialidad | gastroenterología | |
| Síntomas | Evacuaciones infrecuentes o difíciles de evacuar, dolor abdominal, distensión abdominal | |
| Causas | Movimiento lento de las heces dentro del colon, síndrome del intestino irritable, enfermedad celíaca, sensibilidad al gluten no celíaca, trastornos del piso pélvico[1] | |
| Sinónimos | ||
| ||
El estreñimiento (del latín stringĕre, apretar, comprimir) es una condición que consiste en la falta de movimiento regular de los intestinos, lo que produce una defecación infrecuente o con esfuerzo, generalmente de heces escasas y duras. La frecuencia defecatoria normal varía entre personas, desde un par de veces al día hasta tres veces a la semana. Puede considerarse un trastorno según altere o no la calidad de vida.
En América se usan como sinónimos estitiquez o estiptiquez (del latín styptĭcus, y este a su vez del griego στυπτικός, astringente); y en medicina también se le denomina constipación de vientre o intestinal.[2]
El calificativo para quienes padecen este síntoma se denomina estreñido o estítico (en América).
Concepto[editar]

Una persona estreñida tiene menos evacuaciones de lo normal. La defecación es dura y seca, y a veces es doloroso expulsarla. La persona puede sentirse hinchada y estresada.
Aunque cada organismo tiene un número regular de evacuaciones, una persona saludable puede defecar sin problemas un mínimo de dos veces al día. Todo depende de los alimentos que consuma o cuánto ejercicio haga, además de otros factores.
Etiología[editar]
El estreñimiento no es una enfermedad, sino un síntoma con muchas causas. A menudo se produce por ingerir alimentos con poca cantidad de fibra, falta de ejercicio físico, ingesta de poco líquido (sobre todo agua) o demorar la defecación. También es frecuente durante el embarazo. Algunos medicamentos pueden causar estreñimiento, como la codeína, ciertos antidepresivos que pueden suprimir la acetilcolina y los opiáceos que pueden retardar el movimiento de alimentos en el intestino. El estreñimiento como resultado de una escasa deambulación o la inmovilidad debe ser considerado especialmente en los ancianos.
Diversas enfermedades pueden provocar estreñimiento, tales como:[3]
- El síndrome del intestino irritable.[4]
- La enfermedad celíaca. En ocasiones, puede ser muy llamativo y constituir el síntoma principal.[5]
- La sensibilidad al gluten no celíaca.[4]
- El hipotiroidismo.
- Ciertos trastornos neurológicos.
- El cáncer de colon.
Diagnóstico[editar]
El diagnóstico se basa principalmente en la descripción de los síntomas por parte del paciente. Las evacuaciones difíciles, muy firmes o compuestas por pequeñas bolitas duras (como las excretadas por los conejos) se consideran estreñimiento, aunque se produzcan todos los días. Otros síntomas relacionados con el estreñimiento pueden incluir hinchazón, distensión, dolor abdominal, dolores de cabeza, sensación de fatiga y agotamiento nervioso, o una sensación de vaciamiento incompleto.[6]
En la exploración física, se pueden detectar escíbalos o estercolitos (grumos de materia fecal endurecidos en el intestino, manualmente palpables) en la palpación del abdomen. Si la exploración rectal da una impresión de tono del esfínter anal y si la parte inferior del recto contiene heces, se puede considerar el uso de supositorios o enemas. De lo contrario, se optaría por medicación oral. El tacto rectal también da información sobre la consistencia de las heces, presencia de hemorroides, mezcla de sangre y si algún tipo de tumores, pólipos o anormalidades están presentes. El examen físico se puede hacer de forma manual por el médico, o mediante una colonoscopia.
Las radiografías del abdomen, por lo general solo se realizan si se sospecha obstrucción intestinal que puede revelar materia fecal retenida en el colon, y confirmar o descartar otras causas de síntomas similares.
El estreñimiento crónico (síntomas presentes por lo menos tres días por mes durante más de tres meses) asociado con molestias abdominales con frecuencia se diagnostica como síndrome del intestino irritable (SII) cuando no hay una causa obvia.[7] Los síntomas del síndrome del intestino irritable son indistinguibles de los síntomas digestivos que pueden aparecer en la enfermedad celíaca o la sensibilidad al gluten no celíaca, por lo que una gran parte de las personas afectadas por estas enfermedades pasan muchos años diagnosticadas y tratadas por error como si tuvieran el síndrome del intestino irritable.[4][8] Especialmente, las personas con sensibilidad al gluten no celíaca permanecen habitualmente en una "tierra de nadie", sin reconocer ni diagnosticar por los especialistas, "huérfanas" de la atención médica y el tratamiento adecuados.[9]
La multiplicación de secuencias de onda de presión en el colon es responsable de los movimientos discontinuos del contenido del intestino y vital para la defecación normal. Las deficiencias en la frecuencia de PS, la amplitud y el alcance de la propagación están implicados en la disfunción severa defecatoria (SDD). Los mecanismos que pueden normalizar estos patrones motores aberrantes pueden ayudar a rectificar el problema. Recientemente, se ha utilizado la nueva terapia de estimulación del nervio sacro (SNS) para el tratamiento del estreñimiento severo.[10]
Tratamiento[editar]
El tratamiento se debe centrar en la enfermedad causante, cuya identificación requiere una correcta evaluación previa del paciente.[11]
Cuando el estreñimiento crónico no tiene una causa conocida, ciertas medidas pueden proporcionar alivio:[12]
- Dieta rica en fibra vegetal: Se recomienda comer fruta y verdura al menos cinco veces al día. La dieta pobre en fibra es la principal causa de estreñimiento en la población sana.
- Ingesta abundante de líquidos, al menos 1,5 litros al día.
- Comidas a la misma hora, comiendo despacio y masticando bien.
- No reprimir el deseo defecatorio.
- Defecar tranquilamente sin prisas, procurando que sea en un determinado horario y lugar.
- No forzar la defecación si no hay deseo.
- Realización de ejercicio físico de forma regular.
- Evitar los laxantes, utilizándolos como último recurso. El abuso de los laxantes es contraproducente y puede generar trastornos más graves.
- Comer comidas fermentadas; comidas con bacterias beneficiosas como yogur, tempeh, sauerkraut y miso, entre otras.
Complicaciones[editar]
Referencias[editar]
- ↑ «Constipation | NIDDK». National Institute of Diabetes and Digestive and Kidney Diseases (en inglés estadounidense). Consultado el 4 de abril de 2022.
- ↑ Diccionario de la lengua española (22ª ed). Madrid: Real Academia Española; 2001. Consultado el 14/05/2014.
- ↑ Dugdale III DC, Zieve D. Estreñimiento. MedlinePLus. 9/2/2012.
- ↑ a b c Makharia A, Catassi C, Makharia GK (10 de diciembre de 2015). «The Overlap between Irritable Bowel Syndrome and Non-Celiac Gluten Sensitivity: A Clinical Dilemma». Nutrients (Revisión) 7 (12): 10417-26. PMC 4690093. PMID 26690475. doi:10.3390/nu7125541.
- ↑ Rodrigo, Luis; Garrote, José A.; Vivas, Santiago (septiembre de 2008). «Enfermedad Celíaca». Med Clin (Barc) (Revisión) (Barcelona, España) 131 (7): 264-70. PMID 18775218. Archivado desde el original el 29 de noviembre de 2014. Consultado el 7 de julio de 2017.
- ↑ "Constipation" MedicineNet (en inglés)
- ↑ Longstreth GF, Thompson WG, Chey WD, Houghton LA, Mearin F, Spiller RC (2006). «Functional bowel disorders». Gastroenterology (en inglés) 130 (5): 1480-91. PMID 16678561. doi:10.1053/j.gastro.2005.11.061.
- ↑ Card, TR; Siffledeen, J; West, J; Fleming, KM (julio de 2013). «An excess of prior irritable bowel syndrome diagnoses or treatments in Celiac disease: evidence of diagnostic delay» [Un exceso de previos diagnósticos o tratamientos de síndrome del intestino irritable en la enfermedad celíaca: evidencias del retraso diagnóstico]. Scand J Gastroenterol (en inglés) 48 (7): 801-7. PMID 23697749. doi:10.3109/00365521.2013.786130.
- ↑ Verdu EF, Armstrong D, Murray JA (junio de 2009). «Between celiac disease and irritable bowel syndrome: the "no man's land" of gluten sensitivity». Am J Gastroenterol (Revisión) 104 (6): 1587-94. PMC 3480312. PMID 19455131. doi:10.1038/ajg.2009.188.
- ↑ Dinning, Philip G. (septiembre de 2007). «Colonic manometry and sacral nerve stimulation in patients with severe constipation». Pelviperineology (en inglés) 26 (3): 114-116. Archivado desde el original el 12 de febrero de 2008.
- ↑ «Products - Constipation | Topic | NICE». www.nice.org.uk. Consultado el 21 de enero de 2022.
- ↑ Serra, Jordi; Mascort-Roca, Juanjo; Marzo-Castillejo, Mercè; Aros, Silvia Delgado; Ferrándiz Santos, Juan; Rey Diaz Rubio, Enrique; Mearin Manrique, Fermín (1 de abril de 2017). «Guía de práctica clínica sobre el manejo del estreñimiento crónico en el paciente adulto. Parte 2: Diagnóstico y tratamiento». Gastroenterología y Hepatología 40 (4): 303-316. ISSN 0210-5705. doi:10.1016/j.gastrohep.2016.02.007. Consultado el 21 de enero de 2022.
