Donación de sangre
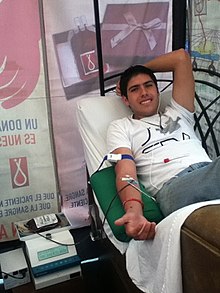
La donación de sangre es un procedimiento médico por el cual se extrae sangre a una persona (quien se ofrece para ello de manera voluntaria) y luego se inyecta (transfusión de sangre) a otra persona que la necesita, o bien se utiliza para elaborar medicamentos (fraccionamiento). La persona que dona sangre se llama donante o donador/a, según el país. Hasta la fecha, aún no es posible sintetizar la sangre humana.
En muchos países, la donación de sangre tiene lugar bajo un sistema público organizado: Argentina, Bolivia, Costa Rica, Cuba, España, Guatemala, México, Nicaragua, Uruguay, Venezuela y Colombia. En estos países, está prohibida la compra y la venta de sangre, y la sangre se considera un recurso público únicamente destinado a instituciones sanitarias para el tratamiento de pacientes y cuya donación es totalmente voluntaria y altruista. En países en los que no existe tal sistema o incluso también en los que sí, la donación la realizan familiares o se paga para encontrar un donante.[1] Se considera que una de las ventajas de la donación voluntaria es que en general será menor el riesgo de contaminación. En países más pobres, quienes donan sangre suelen hacerlo cuando la familia o los amigos necesitan una transfusión (donación dirigida). Muchos donantes actúan como un acto de caridad, pero a algunos se les paga, y hay otros incentivos además del dinero como, por ejemplo, la obtención de un día libre en el trabajo. También es posible la extracción de sangre para que la persona donante la utilice en un futuro (donación autóloga; véase suero autólogo y autotrasplante). La donación es relativamente segura, pero en algunos casos se presentan moretones donde se inserta la aguja.
Cuando la donación de sangre se introdujo en 1926, debido a la renuencia de los potenciales donantes de sangre, la Cruz Roja dio 400 francos belgas (10 euros) por cada medio litro de sangre donado. Si la persona donante acudía debido a un llamado de emergencia, se añadían 50 francos belgas (1,25 euros) por la donación. En comparación, los trabajadores ganaban aproximadamente 235 francos belgas mensuales, es decir, casi el doble de un sueldo. Gracias a ello, se logró que hubiera cerca de 8000 donantes de sangre en Bélgica.[cita requerida]
Los donantes potenciales se evalúan en busca de cualquier cosa que pueda hacer que su sangre no sea segura. El examen incluye pruebas para las enfermedades que pueden transmitirse a través de transfusiones, lo que incluye VIH y hepatitis viral. Quien dona también debe responder a las preguntas acerca de su historia clínica y un breve examen físico, para asegurarse de que la donación no es peligrosa para su salud. La frecuencia con que una persona puede donar varía desde días hasta meses, en función de las características de la donación y de las leyes del país donde se lleva a cabo la donación. Por ejemplo, en los Estados Unidos, los donantes deben esperar ocho semanas (56 días) entre donaciones de sangre entera, pero solo tres días entre donaciones de plaquetas (plaquetoaféresis).[2] En México, los varones pueden donar hasta cuatro veces al año y las mujeres, tres veces al año.[3]
La cantidad de sangre extraída y los métodos pueden variar. La extracción puede realizarse manualmente o con un equipo automático que solo toma porciones específicas de la sangre. La mayoría de los componentes de la sangre usada para transfusiones tienen una corta vida útil, y mantener un suministro constante es un problema persistente.[cita requerida]
La Organización Mundial de la Salud decidió, en 1997, que impulsaría las donaciones de sangre voluntarias en todo el mundo.[cita requerida]
Se ha convenido celebrar, el 14 de junio de cada año, aniversario del nacimiento de Karl Landsteiner, quien descubrió los grupos sanguíneos, el Día Mundial del Donante de Sangre, como una manera de agradecer y promover la donación desinteresada.[cita requerida]
Separación de componentes[editar]
El tiempo que transcurre desde la donación de sangre hasta su transfusión a un paciente debe ser en el menor tiempo posible, comprendiendo un tiempo de entre 12 a 14 horas.[cita requerida]
Tras haber donado, la bolsa que contiene la sangre donada debe someterse a un proceso llamado tipaje de la sangre, a través del cual se identifica el grupo sanguíneo del donante. Tras una primera clasificación, la bolsa pasa al laboratorio de fraccionamiento, y allí se somete a un proceso de centrifugado, lo que permite la separación de cada uno de sus componentes (plasma, células sanguíneas y plaquetas).
Los laboratorios de serología e inmunología serán los últimos recorridos realizados por la sangre donada. Es aquí donde la sangre se analiza para descartar la existencia de enfermedades como la hepatitis B, VIH, sífilis o elevación de transaminasas. A partir de allí, y solo tras haber pasado los más severos controles de seguridad, la sangre estará en condiciones de servir a un posible receptor.[cita requerida]
Compatibilidad/incompatibilidad de grupos sanguíneos[editar]
Hay ciertas reglas específicas que deben seguirse a la hora de realizar una transfusión de sangre (grupo sanguíneo):
- Grupo O: puede donar eritrocitos (glóbulos rojos) a cualquier otro tipo, pero recibir únicamente de su mismo tipo.
- Grupo A: puede donar eritrocitos (glóbulos rojos) a los tipos A y AB, pero recibir de los tipos O y A.
- Grupo B: puede donar eritrocitos (glóbulos rojos) a los tipos B y AB, pero recibir de los tipos O y B.
- Grupo AB: puede donar a otros AB, pero recibir de todos los grupos.[4]
Pacientes con necesidad de hemoderivados[editar]
El número de enfermos transfundidos ha disminuido debido a las técnicas quirúrgicas con las que se cuentan actualmente, por ejemplo, la cirugía laparoscópica. Además, los hospitales están poniendo en marcha programas de ahorro en el uso de sangre. Hoy en día, el problema reside en que los enfermos que requieren de una transfusión la necesitan en grandes cantidades.
A continuación se citan los hemoderivados necesarios para los pacientes que requieren una transfusión sanguínea:
- Hematíes (glóbulos rojos): Son necesarios en situaciones en que el enfermo sufre de anemia, en caso de trasplantes, politraumatismos, accidentes de tráfico y enfermedades crónicas. La vida media de los elementos formes es de 40 días, con condiciones de temperatura entre 4-6 °C. Hoy en día los hematíes pertenecientes a grupos sanguíneos poco usuales pueden ser congelados durante un período de 15 años.
- Plaquetas: Las plaquetas se donan a pacientes que sufren pérdidas de sangre debido a su depleción o por un mal funcionamiento de las mismas. Por ejemplo, quimioterapia, leucemias, trasplantes de hígado, entre otros. Se conservan durante los siguientes 5 días tras la donación a una temperatura que varía entre 20-24 °C.
- Plasma y derivados: Requerido en pacientes con quemaduras graves, enfermos hemofílicos, hepatopatías, entre otros. Pueden conservarse durante un año mediante congelación. Tras varios procedimientos químicos se pueden extraer gamma globulinas, albúmina o factor VIII (este último aplicado en pacientes hemofílicos para una correcta coagulación).
La donación en España[editar]


En una donación se extraen 450 ml de sangre, más otros 30/40 ml que servirán para las posteriores pruebas de laboratorio para determinar el grupo sanguíneo y la calidad y salubridad de la sangre. Los últimos análisis de laboratorio son fundamentales porque evitan la transmisión de enfermedades por transfusión sanguínea.
La donación de sangre es exclusiva para personas mayores de 18 años, que pesen más de 50 kg y que, evidentemente, gocen de buena salud. El donante no debe estar en ayunas a la hora de la donación. En cuanto a la capacidad de donación, los hombres pueden donar 4 veces al año y 3 veces las mujeres. El hecho de que la mujer pueda donar solo 3 veces al año está relacionado con evitar una posible anemia debida a la suma de pérdidas de sangre por menstruación y a que el depósito de hierro es menor en la mujer que en el hombre.
Antes de las pruebas físicas, se ha de rellenar un cuestionario para garantizar la seguridad tanto del donante como del receptor; y responder a unas preguntas en una entrevista con el médico.
Tanto si es la primera vez como una posterior, el procedimiento es básicamente el mismo: si el individuo supera el peso mínimo (50 kg), se le mide la tensión y, si es adecuada, se le mide la hemoglobina (con un pulsioxímetro o con un pinchazo en el dedo para extraer un poco de sangre), a fin de comprobar que no haya anemia. Si las tres mediciones tienen un resultado positivo, se procede a inyectar en el brazo la aguja de la bolsa de recolección y almacenaje de sangre, que es de un solo uso, para prevenir posibles contagios por reutilización de materiales.
Al donante se le enviará a su domicilio un carné de donante de sangre, donde constan sus datos, incluyendo el grupo sanguíneo y el factor Rh, su número de donante, las donaciones que ha realizado y en qué fechas lo ha hecho. En la actualidad no existe un modelo único, por lo que cada institución encargada de la gestión de las donaciones perteneciente a la consejería de sanidad de cada comunidad autónoma, así como la Cruz Roja y hospitales privados con bancos de sangre, expiden un modelo propio diferente en cuanto a formato de registro, aunque todos muy similares en cuanto a la información que contienen.
Actualmente, en España, no se ha alcanzado el mínimo de donaciones recomendado por la OMS (Organización Mundial de la Salud) de 40 donaciones por cada 1000 habitantes.
Entre las personas que no pueden donar se encuentran las siguientes:
- Personas que han sido receptoras de trasplante de córnea o duramadre o que han recibido hormonas hipofisarias de origen humano. Personas sometidas a xenotrasplantes.
- Aquellas con antecedentes de consumo de drogas por vía intravenosa o intramuscular no prescrita, incluido un tratamiento esteroideo u hormonal para aumento de la musculación.
- Personas que residieron al menos 1 año en el Reino Unido durante el periodo 1980-1996.
- Personas con antecedentes de haber sido transfundidos en el Reino Unido o en países donde son endémicos los padecimientos o síndromes siguientes: el paludismo, el sida, la infección por HTLV y la enfermedad de Chagas.
- Personas que se hayan puesto un piercing o un tatuaje deberán esperar 4 meses para realizar la donación.[5]
- La persona que dona por primera vez no debe ser mayor de 65 años, como bien apunta la ley vigente. Sin embargo, los individuos que son donantes habituales pueden alargar su tiempo de donación hasta los 70 años, siempre y cuando tengan un buen estado de salud.
No se consideran motivos de exclusión:
- Tener la menstruación en el momento de la donación.
- Tomar anticonceptivos por vía oral.
- Ser alérgico, siempre que no se esté en la fase crítica de la enfermedad.
- Personas con problemas de hipertensión, siempre y cuando al momento de la donación sus niveles estén en los niveles normales.
- Ser alérgicos a los antibióticos.
- En caso de haber tomado aspirina y antiinflamatorios, es necesario avisar al médico.
Antes de proceder a la donación, un médico realiza un reconocimiento oportuno y determina si la persona es apta para realizar la donación. Una persona que haya sido rechazada en alguna ocasión, no implica que no pueda donar en otro momento, dependiendo siempre de cuál haya sido el motivo del rechazo.
La Federación Española de Donantes de Sangre agrupa las Asociaciones o Hermandades de Donantes de Sangre que colaboran con los Bancos de Sangre de los Hospitales o de los Centros de Transfusión. Tiene por finalidad el fomento y la concienciación ciudadana sobre la donación altruista y regular de sangre y plasma. El Centro de Transfusión de las Fuerzas Armadas, es el organismo responsable de las donaciones y transfusiones de sangre en el seno de las Fuerzas Armadas.
La donación en Argentina[editar]
En la Argentina el 1,5 % de la población dona sangre, y para cubrir las necesidades transfusionales a nivel nacional se requiere elevar el porcentaje a un 5 %, según estudios realizados por el hospital Garrahan.[6]
Campañas de donación[editar]
Desde el año 2006 se comenzaron a organizar campañas de donaciones de sangre por distintas organizaciones que buscaron concienciar a la población en la importancia de la donación, 3200 jóvenes, entre donantes y colaboradores, formaron la gota humana más grande del mundo en el año 2013.[7][8]
Requisitos que deben cumplir los donantes de sangre:[6]
- Debe tener entre 16 y 65 años.
- Pesar más de 50 kg
- No haberse sometido a cirugías en el último año, ni haberse realizado tatuajes, acupuntura ni perforación para aros en el mismo periodo.
- No haber estado en riesgo de adquirir infecciones de transmisión sexual que puedan transmitirse a través de la sangre.
- Deben gozar de buena salud, no estar resfriados, con dolor de garganta, ni bajo tratamiento médico, no tomar ácido acetilsalicílico (aspirina) 72 h previas. Antes de la donación, un desayuno liviano, una infusión con azúcar, tostadas o galletitas de agua, y evitar las grasas y los lácteos.
La donación en México[editar]
México es uno de los países en los que se prohíben la compra y la venta de sangre, y la donación siempre debe ser voluntaria y altruista. En este país, únicamente 3,5 % de las donaciones son altruistas, lo que representa uno de los índices más bajos en donación altruista en América Latina.[9] Según la organización mexicana Únete por la Sangre, A.C., y con base en la Norma Oficial Mexicana 253, los requisitos para quienes van a donar son los siguientes:[10]
- Identificación oficial con fotografía.
- Ayuno mínimo de 4 horas (la persona donante puede consumir jugo, fruta, café, té, agua).
- Edad entre 18 y 65 años.
- Peso mínimo 50 kg.
- Estar clínicamente saludable.
- No ingerir bebidas alcohólicas ni medicamentos en las últimas 48 horas.
- No haber recibido tratamiento de endodoncia ni de acupuntura ni transfusiones ni vacuna antirrábica ni haberse realizado tatuajes en los últimos 12 meses.
- No haber padecido nunca hepatitis. Si la persona padeció hepatitis A antes de los 10 años de edad, sí puede donar.
- No estar embarazada ni lactando. Si la mujer está menstruando, sí puede donar.
- Esperar, para donar, un mes después de haber recibido vacuna contra influenza o 14 días después de haber recibido algunos de los tipos de vacunas contra la COVID (Sinovac o Cansino). No es necesario esperar, en el caso de AstraZeneca, Janssen, Moderna, Novavax, Pfizer, Sputnik V o Sputnik Light.[11]
La donación en Nicaragua[editar]
Requisitos para donar sangre[editar]
- Estar sano y sentirse bien.
- Edad comprendida entre 17 y 65 años.
- Pesar más de 50 kilogramos.
- No haber tenido gripe, catarro, faringitis o diarrea en los últimos 7 días.
- No estar en ayunas.
- No tener conductas de riesgo que faciliten el contagio de hepatitis o VIH (promiscuidad, drogadicción, prisión, etcétera).
- La donación es un acto voluntario y solidario y los donantes deberán responder con sinceridad y honestidad las preguntas que realizará el personal profesional del banco de sangre.
¿Quiénes no deben donar sangre?[editar]
- Quienes hayan sufrido de hepatitis A después de cumplidos los 10 años, en caso de Hepatitis B y C ya no les será posible donar.
- Los trabajadores sexuales que se encuentren laborando.
- Las personas que consumen drogas.
- Las personas portadoras del virus de la inmunodeficiencia humana (VIH) o aquellas que creen necesitar una prueba para saberlo.
- Las personas portadoras del virus de hepatitis A, hepatitis B o hepatitis C o aquellas que creen necesitar una prueba para saberlo.
- Las personas que han tenido contacto sexual con trabajadores sexuales en el último año.
- Las personas que han tenido contacto sexual con más de dos personas diferentes en el último año, sean parejas fijas o casuales.
- Las personas que han tenido contacto sexual con una persona portadora de VIH en el último año.
- Las personas que han tenido contacto sexual con una persona que ha usado drogas en el último año.
En caso de que el donante no esté apto para donar, el personal profesional del banco de sangre explicará los motivos y orientará en cuando al lapso pertinente para intentar de nuevo la donación, si es posible.
Se recomienda revisar los lineamientos de la región donde se desea donar sangre, para saber en qué casos no son candidatos para la donación.
La donación en Uruguay[editar]
En Uruguay, el Servicio Nacional de Sangre (SNS), dependiente de la Administración de los Servicios de Salud del Estado (ASSE), gestiona el programa de intercambio de hemocomponentes, con alcance a toda la red de hemoterapia del país, tanto del sector público como privado, y el programa de intercambio de plasma por hemoderivados, resultado del acuerdo del Ministerio de Salud Pública con la planta de hemoderivados de la Universidad Nacional de Córdoba (Argentina). Impulsa la donación de sangre, voluntaria y repetida, con acciones educativas, campañas de sensibilización y promoviendo la participación y el protagonismo comunitario.
El SNS es el centro de referencia nacional de inmunohematología: recibe de todos los servicios de hemoterapia del país aquellas muestras de donantes y pacientes que presenten dificultades para realizar su diagnóstico y posible tratamiento. Garantiza un stock estable de insumos para todos los servicios de la red de hemoterapia de ASSE, y centraliza e integra, para su publicación anual, los datos recabados de la actividad mensual que envían los servicios de hemoterapia del país, públicos, mutuales y privados, lo que permite estudiar diferentes índices productivos y asistenciales a nivel país, por región, e individuales de cada servicio.
Los requisitos para donar sangre en Uruguay son:
- tener entre 18 y 65 años de edad;
- pesar más de 50 kg;
- estar en buen estado de salud (ni siquiera resfriado);
- tener un ayuno de sólidos —esto incluye leche y sus derivados— de 4 horas como mínimo; es recomendable el consumo de abundantes líquidos, incluso azucarados, hasta el momento de la donación;
- haber descansado por lo menos 6 horas la noche anterior a la donación, y
- no haber donado sangre en los últimos 3 meses, para hombres, y en los últimos 4, para mujeres.
Las declaraciones del donante[editar]
Es norma difundida en distintos países que a la persona que concurre a donar sangre se le solicite la firma de un formulario en el que consta de la información que proporciona acerca de las circunstancias que podrían llevar a su exclusión como donante.
La veracidad de esta información es importante porque hay padecimientos que se transmiten por la sangre que tienen un período de latencia inmediatamente posterior a la infección, durante el cual no se es posible detectarla mediante los análisis de la sangre.
Derechos y obligaciones del donante de sangre[editar]
En la donación de sangre los pacientes y los donantes son lo más importante. En el banco de sangre se les proporcionará información verbal y escrita, que les oriente sobre el proceso de donación, los requisitos, los beneficios, eventos adversos asociados y todo lo necesario para lograr una donación segura.
No se discriminará a nadie; pero para dar cumplimiento a los requerimientos establecidos por la autoridad sanitaria, el proceso de la donación se lleva a cabo mediante una serie de fases o filtros para seleccionar a la persona que cumpla con todos los criterios de aceptación, por lo que es importante que sepan que existe la posibilidad de que sea rechazado como donante en alguna etapa del proceso. (NOM-253-SSAI-2012).
Mientras inicia el proceso de donación es importante que considere cuáles son sus derechos y obligaciones:
Derechos[editar]
- No ser discriminado por su condición de género, creencias religiosas, condición socioeconómica, orientación sexual u origen étnico
- Recibir un trato digno, respetuoso y oportuno.
- Recibir información clara y orientada a conocer los beneficios y riesgos de la donación.
- Hacer preguntas relacionadas con el proceso de donación en cualquier momento.
- Retirarse o excluirse en cualquier momento de la donación.
- A que la información que proporcione sea confidencial.
- Recibir información de las causas por las cuales no pudo donar.
- Recibir orientación y asesoría en caso de resultados inesperados.
- Recibir el informe de resultados de estudio de laboratorio que se hayan realizado.
- Recibir respuesta apropiada de quejas y sugerencias.
Obligaciones[editar]
- No recibir remuneración económica o de especie por la donación.
- Apegarse a la verdad en toda la información solicitada (datos generales, estado de salud, prácticas de riesgo).
- Verificar que la información sobre su identidad sea la correcta.
- Avisar de cualquier causa de exclusión no detectada durante el proceso de donación.
- Notificar de cualquier síntoma o signo posterior a la donación que haga inadecuado el uso de la sangre que proporcionó.
- Cumplir con las indicaciones que recibió durante el proceso de donación.
- Cumplir con las indicaciones posteriores a la donación para prevenir eventos adversos asociados a la donación.
- Comportarse con respeto hacia el personal.[12]
Tamizaje o screening[editar]
En algunos casos los donantes deben dar su consentimiento para el proceso. Por lo general, en caso de ser menores de edad no pueden donar sin el permiso de un padre o tutor.[13][14] En algunos países, las respuestas se asocian con la sangre del donante sin nombre para proporcionar anonimato; en otros, como en Estados Unidos, los nombres se mantienen para crear listas de donantes elegibles.[15] Si un donante no cumple con estos criterios, es "diferido". Este término se usa porque muchos donantes que no son elegibles pueden permitirse donar más tarde. Los bancos de sangre en los Estados Unidos pueden estar obligados a etiquetar la sangre si se trata de un donante terapéutico, por lo que algunos no aceptan donaciones de donantes con una enfermedad de la sangre.[16] Otros, como el Australian Red Cross Blood Service, aceptan la sangre de los donantes con hemocromatosis, un trastorno genético que no afecta la seguridad de la sangre.[17]
El origen étnico de los donantes es a veces importante, ya que algunos tipos de sangre, especialmente los más raros, son más comunes en ciertos grupos étnicos.[18] Históricamente, los donantes fueron segregados o excluidos debido a sus creencias religiosas o a su origen étnico, pero esto ya no es una práctica habitual.[19]
Receptor de seguridad[editar]
Los donantes son examinados para detectar cualquier riesgo para la salud del receptor, lo que lo convertiría en un donante inseguro. Algunas de estas restricciones son controvertidas, como la restricción de las donaciones de homosexuales.[20] En 2011, el Reino Unido retiró su prohibición a los donantes de sangre homosexuales; en cambio, Canadá continuó su prohibición. En el caso de donantes autólogos, no siempre se realiza un análisis exhaustivo de la sangre.[21] A los donantes también se les pregunta acerca de los medicamentos que consumen como, por ejemplo, dutasterida, ya que puede ser peligroso para una mujer embarazada recibir la sangre.[22]
Se examina a los donantes para detectar síntomas de las enfermedades que se pueden transmitir en una transfusión de sangre, tales como VIH, malaria y hepatitis viral. La investigación puede incluir preguntas acerca de factores de riesgo para diversas enfermedades, tales como viajes a países en riesgo de malaria o la enfermedad de Creutzfeldt-Jakob.[cita requerida]
Donante de seguridad: requisitos[editar]
Se examina a los donantes, y tienen que contestar preguntas específicas acerca de su historial médico. A la persona candidata a donar se le toma una muestra sanguínea previa a la donación. Estos estudios son: biometría hemática, grupo sanguíneo y factor Rh, con la finalidad de valorar, principalmente hemoglobina, hematocrito y plaquetas, ya que para donar deben encontrarse en valores normales o por encima de ello, a fin de que la donación de sangre no tenga repercusiones en la salud del donante. Una vez realizados estos estudios, el médico encargado del banco de sangre elaborará una historia clínica. Ésta se basa en una serie de preguntas (que pueden resultan incómodas), a fin de hacer una minuciosa selección de donantes. Las preguntas más frecuentes son, entre otras:[23]
- ¿Se encuentra bien de salud? (Se descarta, por ejemplo, a candidatos a donación que padezcan o hayan padecido epilepsia, pues en el transcurso del procedimiento de la donación el cerebro pierde oxígeno, y existe el riesgo de que se desencadene una crisis).
- ¿Está tomando algún medicamento?
- ¿Fuma?
- ¿Consume alcohol?
- ¿Consume alguna sustancia adictiva (droga)?
- ¿Cuántas parejas sexuales tiene actualmente o ha tenido en el último año?
También se registran el peso, la talla y los signos vitales. Una vez pasados estos filtros, se lleva a cabo la donación propiamente dicha, que dura aproximadamente 5 minutos. Si se trata de donación de plaquetas por medio de aféresis, dura entonces entre 60 y 90 minutos. Al término de la donación, el banco se sangre o puesto de sangrado ofrecerá a los donantes una colación (recuérdese que se solicitó a los donantes que llegaran en ayunas).
Las personas que donan tienen derecho de conocer los resultados de serología que se realizan a la sangre que donaron. Esto a fin de garantizar que la sangre sea segura y pueda ser transfundida. Estos estudios son:
Tipos de donación[editar]
Las donaciones de sangre se dividen en tipos en función de quien recibirá la sangre.[24] Una donación alogénica es cuando un donante dona sangre para su almacenamiento en un banco de sangre y se haga una transfusión a un destinatario desconocido. Una donación "dirigida" es cuando una persona, a menudo un miembro de la familia, dona sangre para una transfusión de sangre a un individuo específico.[25] Las donaciones dirigidas son relativamente poco frecuentes cuando existe un suministro establecido.[26] Una donación de reemplazo es un híbrido de los dos y es común en los países en desarrollo, como Ghana.[27] En este caso, un miembro de la familia o algún amigo cercano dona la sangre para reemplazar la sangre almacenada que se utilizó anteriormente en una transfusión, lo que garantiza un suministro constante. Cuando una persona tiene sangre almacenada que se transfunde de nuevo al donante en una fecha posterior, por lo general después de la cirugía, que se llama una donación autóloga (véase suero autólogo y autotrasplante).[28] La sangre que se utiliza para hacer los medicamentos se pueden hacer de donaciones homólogas o de donaciones exclusivamente utilizadas para la fabricación.[29]
El proceso real varía de acuerdo con las leyes del país, y las recomendaciones para los donantes varían de acuerdo con la organización que recoge y almacena la sangre.[30][31][32] La Organización Mundial de la Salud proporciona recomendaciones para las políticas de donación de sangre,[33] pero en los países en desarrollo muchos de éstos no se siguen. Por ejemplo, las pruebas recomendadas requieren instalaciones de laboratorio, personal capacitado y reactivos especializados, los cuales pueden no estar disponibles o ser demasiado caros en los países en desarrollo.[34]
Un evento donde los donantes llegan a donar sangre alogénica a veces se llama una "colecta de sangre". Esto puede suceder en un banco de sangre, que se establecen a menudo en una posición en la comunidad, como un centro comercial, lugar de trabajo, escuela o casa de culto.[35]
Separación de componentes[editar]
El tiempo que transcurre desde la donación de sangre hasta su transfusión a un paciente debe ser el menor posible, estando generalmente comprendido entre 12-14 horas.[cita requerida]
Tras haber donado, la bolsa se somete al proceso de tipaje de la sangre, a través del cual se identifica el grupo sanguíneo del donante. Tras una primera clasificación, la bolsa pasa al laboratorio de fraccionamiento, y allí se somete a un proceso de centrifugado, que permite la separación de cada uno de sus componentes (plasma, glóbulos rojos y plaquetas).
Los laboratorios de serología e inmunología serán los últimos recorridos realizados por nuestra sangre. Es aquí donde la sangre es analizada para descartar enfermedades como la hepatitis B, sida, sífilis o elevación de transaminasas. A partir de allí, y solo tras haber pasado los más severos controles de seguridad, la sangre estará en condiciones de servir a un posible receptor.
Glóbulos rojos[editar]
Se obtiene retirando el plasma de la sangre.
- Volumen: 250-300 ml
- Hemoglobina: 23 g/dl
- Hematocrito: 70 a 80 %
- Tiempo de almacenamiento: 21-35 días
- Indicado en pacientes con anemia
Plasma[editar]
- Volumen de 250 a 300 ml
- Proteínas (albúmina) 12 g
- Agua y sodio
- Temperatura de almacenamiento congelación durante 1 año
- Indicado en pacientes con hipoalbuminemia.
Plaquetas[editar]
- Volumen de 30 a 50 ml de plasma
- PH 6,0
- Temperatura de almacenamiento 22 grados durante 3 a 5 días.
- Indicada en pacientes con trombopenia
Donación de sangre y COVID-19[editar]
A pesar de que la necesidad de donación es continua y a pesar de que la COVID-19 se transmite por vía aérea (no por vía sanguínea, como asegura uno de los mitos al respecto), la donación de sangre altruista disminuyó (en el caso de México, según miembros de la Cruz Roja Mexicana, 75-85 por ciento) durante la pandemia de COVID-19. La pandemia afectó la donación porque la gente tiene miedo de contagiarse del COVID-19 al ir a donar, es decir, por el riesgo de contagio.[9]
Véase también[editar]
- Aféresis
- Altruismo
- Banco de sangre
- Día Mundial del Donador de Sangre
- Donación de cuerpo
- Donación médica
- Efecto espectador
- Grupo sanguíneo
- Periodo de ventana
- Sangre
- Transfusión de sangre
Referencias[editar]
- ↑ Belton, Padraig (20 de noviembre de 2018). «¿Cobrarías por donar sangre? La millonaria industria del plasma sanguíneo y la controversia que genera» (en inglés británico). Consultado el 20 de noviembre de 2019.
- ↑ «Preguntas frecuentes sobre donación de sangre». Cruz Roja Americana Servicios Biomédica. Archivado desde # 3 el original el 20 de octubre de 2009. Consultado el 26 de octubre de 2009.
- ↑ Gómez Mena, C. (2021, jun 4). Cayó hasta 85% la donación en crisis de Covid, lamenta Cruz Roja. La Jornada, p. 11. (Consultado viernes, 4 de junio del 2021.)
- ↑ Donación de sangre: tipos y compatibilidad
- ↑ Página oficial de la donación de sangre
- ↑ a b «En la Argentina sólo el 1,5 por ciento de la población dona sangre». Consultado el 14 de junio de 2013.
- ↑ «Una alternativa solidaria en medio del fin de semana largo». Consultado el 14 de junio de 2013.
- ↑ «Más vida para Buenos Aires». Consultado el 14 de junio de 2013.
- ↑ a b Gómez Mena, C. (2021). Cayó hasta 85 % la donación de sangre en crisis de Covid, lamenta Cruz Roja: Alistan campaña del 13 al 15 para incentivarla. La Jornada, jun 4, p. 11, sección Política: Pandemia. (Consultado viernes, 4 de junio del 2021.)
- ↑ Requisitos para donación de sangre en México (Consultado viernes, 4 de junio del 2021.)
- ↑ Requisitos para donación de sangre en la página web de Médica Sur (Consultado viernes, 4 de junio del 2021.)
- ↑ Roberto Gomez. «Requisitos para donar sangre, todo lo que necesitas saber». Archivado desde el original el 17 de abril de 2018. Consultado el 16 de abril de 2018.
- ↑ «Frequently Asked Questions - Australian Red Closs Blood Service». Australian Red Cross Blood Service. Consultado el 18 de julio de 2011.
- ↑ L. Fusco "From Latin America to Asia, Rising Above Difficulties, Achieving New Heights" AABB News. April, 1998:page 30
- ↑ «FDA regulations on donor deferral». US Food and Drug Administration. Consultado el 1 de junio de 2008.
- ↑ «Variances for Blood Collection from Individuals with Hereditary Hemochromatosis». US Food and Drug Administration. Archivado desde el original el 8 de julio de 2007. Consultado el 18 de julio de 2007.
- ↑ «Hereditary Hemochromatosis: Perspectives of Public Health, Medical Genetics, and Primary Care». CDC Office of Public Health Genomics. Archivado desde el original el 8 de marzo de 2008. Consultado el 3 de junio de 2008.
- ↑ Severo, Richard (13 de enero de 1990). «Donors' Races to Be Sought To Identify Rare Blood Types». New York Times. Consultado el 1 de junio de 2008.
- ↑ «Red Gold, Innovators and Pioneers». Public Broadcasting Service (United States). Consultado el 1 de junio de 2008.
- ↑ «Drug Agency Reaffirms Ban on Gay Men Giving Blood». New York Times. 24 de mayo de 2007. Consultado el 26 de marzo de 2009.
- ↑ Heim MU, Mempel W (1991). «[The need for thorough infection screening in donors of autologous blood]». Beitr Infusionsther (en alemán) 28: 313-6. PMID 1725645.
- ↑ «Avodart consumer information». US Food and Drug Administration. Archivado desde el original el 23 de febrero de 2008. Consultado el 1 de junio de 2008.
- ↑ Requisitos de los donantes (Consultado 24 noviembre 2016)
- ↑ M. E. Brecher, Editor (2005), AABB Technical Manual, 15.ª edición, Bethesda, MD: AABB, ISBN 1-56395-196-7, p.98-103
- ↑ «Directed Donation». Mayo Clinic. Archivado desde el original el 24 de mayo de 2008. Consultado el 25 de junio de 2008.
- ↑ Wales PW, Lau W, Kim PC (mayo de 2001). «Directed blood donation in pediatric general surgery: Is it worth it?». J. Pediatr. Surg. 36 (5): 722-5. PMID 11329574. doi:10.1053/jpsu.2001.22945.
- ↑ T. Brown "Strengthening Blood Systems In Africa: Progress Under PEPFAR and Remaining Challenges" AABB News. April, 1998:page 30
- ↑ «Autologous (self-donated) Blood as an Alternative to Allogeneic (donor-donated) Blood Transfusion». AABB. Archivado desde el original el 12 de junio de 2008. Consultado el 25 de junio de 2008.
- ↑ «Recovered Plasma». AABB. Archivado desde el original el 12 de junio de 2008. Consultado el 25 de junio de 2008.
- ↑ «Giving Blood -> What to Expect». Australian Red Cross Blood Service. Archivado desde el original el 29 de agosto de 2007. Consultado el 6 de octubre de 2007.
- ↑ «The Donation Experience». Canadian Blood Services. Archivado desde el original el 3 de febrero de 2007. Consultado el 17 de diciembre de 2006.
- ↑ «Tips for a Good Donation Experience». American Red Cross. Archivado desde el original el 14 de diciembre de 2006. Consultado el 17 de diciembre de 2006.
- ↑ «WHO Blood Safety and Donation». World Health Organization. Consultado el 1 de junio de 2008.
- ↑ «World Blood Donor Day 2006». World Health Organization. Consultado el 26 de junio de 2008.
- ↑ «Sponsoring a Blood Drive». American Red Cross. Archivado desde el original el 26 de mayo de 2008. Consultado el 25 de junio de 2008.
Bibliografía[editar]
- Ballester Santovenia, Adalberto - de la Campa, Jesús Diego - Pérez Pérez, Mayra: Manual de Prácticas Médicas - Hospital Hermanos Ameijeiras - Selección del donante de sangre
- Ministerio de Salud de la República de Colombia: Guía para la selección de donantes de sangre en Colombia
- Cruz Roja Ecuatoriana: Preguntas frecuentes a la hora de donar sangre
- Cruz Roja Ecuatoriana: Requisitos y proceso de donación
- Ministerio de Salud de la República Argentina: Plan Nacional de Sangre - Preguntas frecuentes
- Donantes de Sangre Aragón: Compatibilidad entre grupos sanguíneos
- donarsangre.net: Tipos de sangre, estadísticas y requisitos para donar sangre
Uruguay: Servicio Nacional de Sangre - Preguntas frecuentes]
Enlaces externos[editar]
 Wikimedia Commons alberga una categoría multimedia sobre Donación de sangre.
Wikimedia Commons alberga una categoría multimedia sobre Donación de sangre.- Normas de calidad y de seguridad relativas a la sangre humana y sus componentes. Directiva 2002/98/CE del Parlamento Europeo
- Donar sangre es salvar una vida (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- Federación Internacional de Organizaciones de Donantes de Sangre
- Página dedicada a los Servicios de Sangre por parte de la OPS
- Servicio Nacional de Sangre de Uruguay
- Esta obra contiene una traducción parcial derivada de «Blood donation» de Wikipedia en inglés, publicada por sus editores bajo la Licencia de documentación libre de GNU y la Licencia Creative Commons Atribución-CompartirIgual 4.0 Internacional.
- Lista de organizaciones de donación de sangre (en inglés)
- Únete Dona en Vida, organización que promueve la donación de sangre en México
