Diferencia entre revisiones de «Ovario»
m Revertidos los cambios de 83.57.244.90 (disc.) a la última edición de Tirithel |
|||
| Línea 16: | Línea 16: | ||
Un corte sagital de ovario muestra dos zonas sin límites precisos: la corteza y médula ovárica que es más pequeña en comparación con la corteza. |
Un corte sagital de ovario muestra dos zonas sin límites precisos: la corteza y médula ovárica que es más pequeña en comparación con la corteza. |
||
=== Corteza ovárica === |
|||
todo mentira |
|||
La superficie de la corteza ovárica está revestida de un epitelio simple cúbico que se aplana en las mujeres de edad. La corteza está constituida por estroma y parénquima. |
|||
* El estroma: Es el tejido de sostén, en el cual pueden diferenciarse: |
|||
:*Falsa túnica albugínea: Llamada así por su ubicación homóloga a la túnica albugínea del testículo. Posee una mayor proporción de sustancia intercelular y fibras colágenas; las células que lo constituyen: los fibroblastos, están más bien dispuestos en forma característica de remolino próxima a la superficie ovárica. |
|||
:*Estroma propiamente tal: Forma el resto de la corteza ovárica. Está constituido de tejido conjuntivo, sus células son semejantes a fibroblastos con gran potencialidad para diferenciarse en otros tipos celulares, muy sensibles a los efectos de las hormonas hipofisiarias y ováricas. Así por efecto de las hormonas hipofisiarias, pueden diferenciarse en células de la teca e intersticiales; en cambio las células deciduales son el resultado de las hormonas ováricas. El estroma es más rico en [[célula]]s que en matriz extracelular; sus células y fibras se encuentran dispuestas desordenadamente, en distintas direcciones. |
|||
* El parénquima ovárico: Encontramos los [[folículo]]s en distintas etapas de desarrollo; desde folículos primordiales, especialmente en mujeres jóvenes, folículos primarios, secundarios, preovulatorios o de Graaf, los folículos atrésicos, además de los cuerpos lúteos.Y además encontramos el corpus albicans,que es la involución del [[cuerpo lúteo]]. |
|||
=== Médula ovárica === |
=== Médula ovárica === |
||
Revisión del 21:21 11 ene 2010

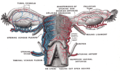
El ovario (lat. ovum, huevo; gr. ooforon) es la gónada femenina productora y secretora de hormonas sexuales y óvulos.[1] Son estructuras pares con forma de almendra, con medidas de cm en la mujer fértil (aunque varía durante el ciclo), y un peso de unos 6 a 7 gramos, de color blanco grisáceo, fijados a ambos lados del útero por los ligamentos uteroovaricos y a la pared pelviana por los infundíbulos pelvianos. Los ovarios femeninos son el equivalente a los testículos masculinos.[2]
Anatomía
Un corte sagital de ovario muestra dos zonas sin límites precisos: la corteza y médula ovárica que es más pequeña en comparación con la corteza.
Corteza ovárica
La superficie de la corteza ovárica está revestida de un epitelio simple cúbico que se aplana en las mujeres de edad. La corteza está constituida por estroma y parénquima.
- El estroma: Es el tejido de sostén, en el cual pueden diferenciarse:
- Falsa túnica albugínea: Llamada así por su ubicación homóloga a la túnica albugínea del testículo. Posee una mayor proporción de sustancia intercelular y fibras colágenas; las células que lo constituyen: los fibroblastos, están más bien dispuestos en forma característica de remolino próxima a la superficie ovárica.
- Estroma propiamente tal: Forma el resto de la corteza ovárica. Está constituido de tejido conjuntivo, sus células son semejantes a fibroblastos con gran potencialidad para diferenciarse en otros tipos celulares, muy sensibles a los efectos de las hormonas hipofisiarias y ováricas. Así por efecto de las hormonas hipofisiarias, pueden diferenciarse en células de la teca e intersticiales; en cambio las células deciduales son el resultado de las hormonas ováricas. El estroma es más rico en células que en matriz extracelular; sus células y fibras se encuentran dispuestas desordenadamente, en distintas direcciones.
- El parénquima ovárico: Encontramos los folículos en distintas etapas de desarrollo; desde folículos primordiales, especialmente en mujeres jóvenes, folículos primarios, secundarios, preovulatorios o de Graaf, los folículos atrésicos, además de los cuerpos lúteos.Y además encontramos el corpus albicans,que es la involución del cuerpo lúteo.
Médula ovárica
La médula es pequeña en comparación con la corteza y su tejido conectivo se dispone laxamente. Difiere de la corteza en que contiene mayor cantidad de fibras elásticas, además de arterias espirales, venas, vasos linfáticos nerviosos y tejido conjuntivo, que es sobre todo tejido conectivo laxo. Durante el período embriofetal las células germinales primordiales, precursoras de los gametos, se ubican sobre el saco vitelino próximas a la alantoides y a través de un proceso de migración, estas células logran colonizar la cresta gonadal e iniciar una intensa fase de proliferación mitótica.
Medidas de sujeción
El ovario posee medidas de sujeción para fijarlo en una posición que son:
- El ligamento útero-ovárico: va desde la porción medial del ovario al fondo del útero.
- El ligamento suspensorio: se dirige del ovario a la pared abdominal.
- El meso ovárico: se une a lo largo del útero.[3]
Hormonas del ovario
Los estrógenos, la progesterona, los andrógenos, los sexágenos y la inhibina.[4]
Ooforectomía
La ooforectomía es el proceso quirúrgico que consiste en la extirpación de uno o los dos ovarios. se denomina entonces ooforectomía uni o bilateral. Esta operación se puede realizar a través del abdomen por cirugía laparoscópica o bien por cirugía convencional. Cuando es de ambos ovarios deja a la mujer imposibilitada de producir óvulos y hormonas entrando ésta en menopausia de origen quirúrgico. En los casos en la que la paciente es portadora de un tumor ovárico no canceroso se saca sólo el ovario afectado pudiendo el ovario restante suplir todas las funciones. En caso de quistes ováricos benignos, generalmente se extirpa sólo el quiste.
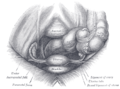
Imágenes adicionales
-
Útero y tubos uterinos
-
Órganos del sistema reproductor femenino
-
Ovario
-
Un ovario cerca de emitir un óvulo
-
Vasos del útero y sus apéndices
-
Ligamento ancho en adulto, mostrando epoforo
-
Útero y ligamento ancho derecho, vista de atrás
-
Pelvis femenina y su contenido, visto de arriba y de frente
Véase también
Enlaces externos
 Wikimedia Commons alberga una categoría multimedia sobre Ovario.
Wikimedia Commons alberga una categoría multimedia sobre Ovario.
Referencias
- ↑ «Diccionario médico-biológico, histórico y etimológico».
- ↑ «Fundamentos del cuerpo. Sistema reproductor femenino».
- ↑ «Lecciones de anatomía patológica».
- ↑ O. Rigol. «Recuento anatómico y fisiológico del aparato reproductor». Editorial Ciencias Médicas.2004.